Tratamiento de las complicaciones médicas de los TCA. Amenorrea y alteraciones óseas
J. Argente(*), M T Muñoz-Calvo(**)
(*)Catedrático y Director del Departamento de Pediatría de la UAM. Jefe de Servicio de Pediatría y Endocrinología del Hospital Infantil Universitario Niño Jesús. Jefe de Grupo y Director del Programa de Obesidad Infantil y de la Adolescencia del CIBEROBN, Instituto de Salud Carlos III. Madrid. España; (**)Médico Adjunto del Servicio de Endocrinología del Hospital Infantil Universitario Niño Jesús. Profesora Asociada del Departamento de Pediatría de la UAM. Miembro del Grupo del Programa de Obesidad Infantil y de la Adolescencia del CIBEROBN, Instituto de Salud Carlos III. Madrid. España.
Adolescere 2016; IV (2): 32-42
Resumen
|
La anorexia nerviosa es una enfermedad psiquiátrica, de comienzo en la infancia o en la adolescencia, que cursa con escasa ingesta y pérdida de peso progresiva que genera malnutrición más o menos severa. Los criterios actuales se regulan por la Academia Americana de Psiquiatria (DSM-5). La prevalencia actual entre mujeres es del 4%. La etiología es multifactorial (factores genéticos, biológicos, psicológicos y culturales). Las complicaciones médicas son multiorgánicas (amenorrea, hipogonadismo hipogonadotropo, hipotiroidismo, alteraciones cardiovasculares, gastrointestinales, neurológicas, hematológicas, vómitos, osteopenia/osteoporosis y riesgo de fracturas óseas). El tratamiento debe llevarse a cabo por un equipo multidisciplinario, advirtiendo al paciente y a su familia de la importancia de la enfermedad. El tratamiento nutricional es imprescindible. El tratamiento con estrógenos y gestágenos, estaría indicado cuando presente disminución de la masa ósea y amenorrea durante al menos un año de duración. El tratamiento psiquiátrico es prioritario, radicando en la intervención sobre la psicopatología específica..
Palabras clave y conceptos:
Amenorrea: Ausencia de menstruación durante un período mínimo de 3-6 meses, en mujeres que han tenido previamente la menstruación (amenorrea secundaria) o la ausencia de menarquia a los 16 años de edad (amenorrea primaria).
Masa ósea: Cantidad total de tejido óseo, incluyendo el volumen total de tejido óseo y la cantidad total de matriz extracelular mineralizada.
Malnutrición: Estado patológico que acontece cuando las necesidades de nutrientes y energéticas no se consiguen con la ingesta diaria. Dependiendo de la severidad y duración del déficit, la edad del sujeto y la etiología, existen diferentes formas clínicas.
Osteopenia: Disminución significativa de la masa ósea por unidad de volumen en relación a lo que se considera normal para la edad, estadio puberal y sexo.
Osteoporosis: Enfermedad caracterizada por masa ósea disminuida y deterioro microarquitectural del tejido óseo, que conduce a un incremento de la fragilidad ósea y, por consiguiente, al incremento del riesgo de padecer fracturas óseas.
|
Abstract
|
Anorexia nervosa is a psychiatric disorder with childhood or adolescence onset, which manifests low intake and progressive weight loss leading to malnutrition with different degrees of severity. The current criteria are regulated by the American Academy of Psychiatry (DSM-5). The present prevalence among women is 4%. Its etiology is multifactorial involving genetic, biological, psychological and cultural factors. Medical complications are multisystem including amenorrhea, hypogonadotropic hypogonadism, hypothyroidism, cardiovascular, gastrointestinal, neurological, hematological, vomiting, osteopenia / osteoporosis and risk of bone fractures. Treatment should be conducted by a multidisciplinary team, making the patient and his family aware of the importance of the disease. Nutritional therapy is essential. Treatment with estrogens and gestagens is indicated when there is decrease in bone mass and amenorrhea for at least one year. Psychiatric treatment is a priority targeting the specific psychopathology.
Key words: Amenorrhea; Bone mass; Malnutrition; Osteopenia; Osteoporosis
|
Introducción
La anorexia nerviosa (AN) es una enfermedad psiquiátrica de comienzo en la infancia o adolescencia, que se caracteriza por excesiva disminución de ingesta, conduciendo finalmente a una pérdida de peso severa y mantenida, que genera una malnutrición progresiva y síntomas psicopatológicos específicos (alteraciones de la imagen corporal y temor a la obesidad).
Feighner et al. propusieron inicialmente los criterios diagnósticos, siendo modificados posteriormente por la Academia Americana de Psiquiatría. Los más recientes son los que se derivan de la quinta edición del Diagnostic and Statistical Manual of Mental Disorders (DSM-5). Estos criterios han permitido una clasificación uniforme de pacientes con estas características, sugiriendo, además, la existencia de otras formas, tales como la “enfermedad de ingesta alimentaria abstinencia/restrictiva y formas menos severas denominadas “otros trastornos específicos de la alimentación o trastornos alimentarios” (OSFED), que incluyen cinco alteraciones (anorexia atípica, trastorno purgativo, subumbral bulímico, trastorno alimentario con atracones y trastorno alimentario nocturno). Estas formas pueden tener una evolución peligrosa y, en consecuencia, requerir una terapia adecuada. Otra novedad en esta última edición radica en la inclusión del trastorno alimentario por atracones, como una entidad diagnóstica. La nueva categoría de ARFID incluiría individuos que cumplen los criterios del denominado “Trastorno alimentario de la lactancia e infancia precoz” del DSM-IV, pero también podría incluir otros sujetos con problemas de alimentación significativos clínicamente no incluidos en DSM-IV y, por consiguiente, debe asignarse un diagnóstico de trastorno alimentario no especificado de otro modo (EDNOS). El elemento crítico de la definición en DSM-5 de ARFID es una alteración persistente en la alimentación que provoca consecuencias clínicas significativas, tales como pérdida de peso o crecimiento inadecuado, una deficiencia nutricional significativa, dependencia de sonda nasogástrica o suplementos nutricionales para mantener una ingesta adecuada y/o alteración psicosocial funcional, como acontece en la incapacidad para comer con otros. No se plantea el diagnóstico de ARFID si los problemas nutricionales se explican mejor por la falta de alimentos disponibles o un hecho cultural (como ocurre en el ayuno religioso), o si la persona no se encuentra satisfecha de forma sustancial e irracional con su estructura corporal o con su peso (como ocurre en la AN o la bulimia nerviosa (BN), o si el problema médico es debido a una patología médica conocida o a otra patología mental (APA, 2013).
Prevalencia
La prevalencia de los TCA entre adolescentes de nuestro país, según los últimos datos publicados, se sitúa en torno al 4% con una distribución de edad bimodal con picos a las edades de 14 y 18 años. La prevalencia de la AN se encuentra entre el 0,19 a 0,36%, la bulimia entre el 0,57 a 1,07% y los trastornos no especificados en un 3,34%. No obstante, se han observado un número no desdeñable de casos en niñas durante los estadios iniciales de pubertad, así como al inicio de la pubertad. El rango mujer:varón oscila entre 5:1 y 10:1. Los criterios DSM-5 reducen la proporción de diagnósticos de EDNOS en relación a los DSM-IV. Los patrones de alimentación y las conductas compensatorias (reducción de ingesta, ejercicio) es un continuum en la población, con un 50–67% de mujeres adolescentes insatisfechas con su peso y su imagen corporal y, la mayoría de ellas, han efectuado dieta alimentaria. Muchas de estas adolescentes emplean métodos de control de peso poco saludables, como son el ayuno, los medicamentos y los vómitos.
La diabetes, así como cualquier enfermedad crónica, tiene una elevada incidencia de trastornos alimentarios
Los adolescentes con enfermedades crónicas, como diabetes, especialmente mujeres, tienen una elevada incidencia de trastornos alimentarios debiendo prestar especial atención para que no desarrollen anorexia o bulimia. De hecho, la prevalencia es aproximadamente el doble que en los pacientes control.
Etiopatogenia
La etiología de la AN es multifactorial, incluyendo factores genéticos, biológicos, psicológicos y culturales. La coexistencia de varios factores de riesgo aumenta la posibilidad de desarrollar esta enfermedad (Tabla 1).
Factores individuales
Las pacientes con AN tienen con frecuencia alteraciones de la personalidad, incluyendo baja autoestima y elevada ansiedad. Son introvertidas, obsesivas y perfeccionistas, sintiéndose escasamente efectivas, aunque lo habitual es lo contrario. Además, las pacientes que emplean métodos purgativos tienen tendencia a robar y, con frecuencia, tienen problemas con el alcohol y las drogas. A menudo culminan con repercusión en su alimentación, estudio excesivo e intensa actividad física. La malnutrición genera alteraciones físicas y mentales serias, así como anomalías en la capacidad de relación social, generando nuevamente disminución de la autoestima y autocontrol. La respuesta es una dieta aún más estricta y una peligrosa espiral de anomalías (Figura 1).
Factores familiares
Las familias de las pacientes con AN tienen ciertas características en común. A menudo son sobreprotectoras, estrictas y poseen escasa capacidad para resolver sus conflictos. La figura de la madre se describe como la del jefe de la familia y, la del padre, como distante. La paciente es reconocida a menudo como un individuo tras el comienzo de la enfermedad. Por consiguiente, el paciente continúa con la enfermedad para mantener el centro de la atención de la familia.
Factores socioculturales
Estas adolescentes son con frecuencia muy vulnerables, recibiendo gran cantidad de información que no pueden asimilar, lo que les crea tensión en relación a los problemas normales de su edad, incluyendo la sexualidad, competencias, individualidad e independencia en la familia.
Evaluación
Se observan complicaciones multiorgánicas, que afectan al sistema cardiovascular y periférico, y a los sistemas gastrointestinal, hematológico, renal, esquelético, endocrinológico y metabólico. Estas alteraciones se encuentran relacionadas no sólo con el estado de malnutrición, sino también con la conducta de estos pacientes respecto al control de su peso. Las alteraciones endocrinas y metabólicas descritas expresan disfunción hipotalámica, incluyendo amenorrea-oligomenorrea, retraso puberal, hipotiroidismo, hipercortisolismo, deficiencia de IGF-I, anomalías electrolíticas, hipoglucemia e hipofosfatemia.
Complicaciones médicas
Las manifestaciones clínicas de la AN son complejas, afectando a todos los sistemas del organismo y dependiendo ampliamente de si la forma es restristiva o purgativa. Del 10-20% de pacientes con AN tienen tendencias bulímicas, que fundamentalmente incluyen la provocación de vómitos, el empleo de laxantes y un incremento compulsivo de la actividad física.
Hipogonadismo hipogonadotropo
Los factores implicados en el hipogondismo hipogonadotropo son: la disfunción hipotalámica, la reducción del peso corporal, los esteroides sexuales, los neurotrasmisores y el ejercicio físico
El hipogonadismo hipogonadotropo de origen hipotalámico es característico en pacientes con AN. La causa es desconocida, aunque existen múltiples factores que pueden formar parte: disfunción hipotalámica, reducción del peso corporal, esteroides sexuales, alteraciones en neurotransmisores y ejercicio físico.
La malnutrición puede ser responsable del retraso puberal y la reducción del crecimiento. Este fenómeno se interpreta como un mecanismo de adaptación a la reducción en nutrientes. Cuando los síntomas aparecen después de la pubertad, la amenorrea secundaria está presente. La hipoinsulinemia es común, como consecuencia de la disminución de los niveles de glucosa y de aminoácidos. Las anomalías de secreción de hormona de crecimiento (GH) y los bajos niveles de IGF-I contribuyen al escaso crecimiento en pacientes prepúberes y a la reducción de su talla adulta.
Hipotiroidismo
Los pacientes con AN pueden presentar hipotiroidismo, en ocasiones denominado “síndrome eutiroideo”. Las manifestaciones clínicas incluyen: pérdida de cabello, piel seca, hipotermia y bradicardia. Todos estos hallazgos son reversibles con realimentación adecuada y tratamiento adecuado.
Muestran niveles séricos normales-bajos de T4 y TSH, normales-bajos de T3 y elevados de T3 inversa. Todo ello debido a la malnutrición y pérdida ponderal. En efecto, los bajos niveles de T3 correlacionan con la cantidad de pérdida de peso. Los niveles extraordinariamente disminuidos de T3 son debidos a la deiodinación anómala periférica que preferentemente transforma T4 en el metabolito inactivo, T3 inversa. La ecografía demuestra que el tiroides está muy disminuido en relación a las controles. Esta atrofia glandular no es debida a los niveles bajos de TSH, ya que éstos son habitualmente normales en pacientes con AN. Sin embargo, el tamaño del tiroides está influenciado por IGF-1, contribuyendo éstos a la atrofia tiroidea. Estas alteraciones se normalizan con la recuperación ponderal.
Alteraciones cardiovasculares
Acontecen en el 80% de los pacientes, incluyendo bradicardia e hipotensión. Son debidas a disbalances del sistema nervioso autónomo. Las alteraciones electrocardiográficas pueden mostrar arritmias auriculares y ventriculares y anomalías QT. Además, se han publicado cambios en la función miocárdica con disminución en la masa tisular miocárdica, prolapso de la válvula mitral y derrame pericárdico.
Complicaciones gastrointestinales
Son también frecuentes. En efecto, en pacientes con AN puede apreciarse disminución de la motilidad gastrointestinal que genera estreñimiento. El abuso de laxantes puede conducir a un síndrome de colon catártico y a estreñimiento crónico que, en ocasiones, es refractario al tratamiento. Los casos de dilatación gástrica aguda se han descrito durante la fase de realimentación de pacientes con AN extremadamente afectadas, ya que el vaciamiento gástrico de sólidos está retrasado, con vaciamiento de líquidos también retrasado en algunos pacientes. Las alteraciones esofágicas incluyen esofagitis severa e incluso ruptura de esófago asociada con vómitos inducidos.
Alteraciones neurológicas
Derivan de la malnutrición severa. La TAC y la RMC han demostrado la existencia de atrofia cortical y dilatación ventricular. Los pacientes malnutridos tienen mayores volúmenes de LCR y reducción de la materia blanca y grasa. En general, las anomalías en la TAC son reversibles con la recuperación nutricional tras la realimentación.
Alteraciones hematológicas
Entre ellas, cabe destacar las que siguen: anemia, leucopenia (neutropenia relativa y linfocitosis), trombocitopenia y disminución de los niveles de fibrinógeno. La anemia y pancitopenia ocasionales parecen deberse a la hipoplasia de la médula ósea. La función celular inmune también puede estar alterada, incluyendo modificaciones en IgG, IgA y factores de complemento C3 y C4 y alteraciones en las subpoblaciones linfocitarias CD3, CD4 y CD57. No obstante, las infecciones son infrecuente en estos pacientes.
Vómitos
El empleo de laxantes provoca acidosis metabólica y de diuréticos puede incrementar la pérdida de sodio, potasio y calcio en la orina
Proceden de la pérdida de sodio, hidrógeno y potasio, causantes de alcalosis metabólica. El empleo de laxantes provoca pérdida de potasio y de bicarbonarto, pudiendo resultar en acidosis metabólica. El empleo de diuréticos puede incrementar la pérdida de sodio, potasio y calcio en la orina, dependiendo de la dosis y medicamento empleado.
Alteraciones renales
Están presentes en el 7% de estos pacientes, pudiendo incluir: descenso de la filtración glomerular, incremento de urea y creatinina plasmáticas, alteraciones de electrolitos, edema y nefropatía hipokaliémica. La capacidad de concentración renal está alterada, pudiendo existir poliuria.
Hipercolesterolemia moderada
Es frecuente en la AN, con elevación de C-LDL y normalidad en C-HDL y C-VLDL. Los niveles de triglicéridos son también normales.
Osteoporosis y Osteopenia
En el momento del diagnóstico más del 50% de las pacientes con AN presentan osteopenia y, el 25%, osteoporosis. La pérdida ósea en la AN acontece en huesos trabeculares y corticales, aunque es más evidente en los primeros. En nuestra experiencia en un grupo de niñas con AN restrictiva, malnutrición moderada y amenorrea secundaria de más de un año de evolución, encontramos pérdida de masa ósea tanto lumbar como femoral. La ganancia ponderal y la recuperación de las menstruaciones incrementó la masa ósea, especialmente en la columna lumbar. También se ha descrito disminución del tamaño vertebral en pacientes con AN.
De la edad de comienzo de la amenorrea, así como su duración va a depender el grado de osteopenia
El grado de osteopenia posiblemente depende de la edad a la que comenzó la amenorrea, así como de su duración. Las pacientes con amenorrea primaria muestran una osteopenia más severa que aquellas con amenorrea secundaria. En la actualidad, se recomienda evaluación de la densidad ósea en pacientes que han estado amenorreicas entre 6-12 meses. Cuando la amenorrea es superior a 6 años, la posibilidad de presentar fracturas se multiplica por siete al compararlas con mujeres control. En un estudio longitudinal en mujeres con AN, la incidencia de cualquier tipo de fractura a los 40 años después del diagnóstico fue del 57%.
Aún se ignora la patogénesis de la osteopenia y la osteoporosis; sin embargo, numerosos estudios destacan diferentes factores: ingesta calórica baja, niveles disminuidos de IGF-I, patrones de ejercicio excesivos a pesar de la malnutrición, hipogonadismo con niveles séricos bajos de esteroides sexuales, hipercortisolemia, peso corporal bajo y escasa cantidad de tejido adiposo con bajos niveles de leptina. No obstante, se sabe que un número importante de factores nutricionales desempeñan una función relevante. Algunos son sustratos anabólicos (aminoácidos y calcio), mientras que otros son sistémicos (vitamina D, PTH, estrógenos) y otros son locales, como el IGF-I, que es una hormona trófica ósea potente muy importante en el mantenimiento de la masa ósea.
En relación a los marcadores de formación ósea, los datos disponibles son escasos y contradictorios. La fosfatasa alcalina de la isoenzima ósea (bAP) y el propéptido aminoterminal del procolágeno I (PNIP) muestran la mayor sensibilidad en la detección de anomalías en el hueso remodelado, al menos en mujeres osteoporóticas. Entre los marcadores de reabsorción ósea, el telopéptido carboxiterminal de la cadena 1 del colágeno tipo 1 (CTX), ha demostrado tener una gran sensibilidad y especificidad en la investigación del metabolismo óseo.
La osteoporosis en las adolescentes con AN está relacionada con la formación ósea disminuida y la reabsorción ósea. Los marcadores de formación ósea como la osteocalcina y fosfatasa alcalina específica, están disminuidos. Por el contrario, los marcadores de reabsorción ósea están aumentados. La osteoprotegerina (OPG) y el receptor activador del ligando nuclear del factor kappa B (RANKL) son esenciales en la remodelación ósea en pacientes con AN y osteopenia. En nuestros estudios, el ratio OPG/RANKL se encontraba significativamente disminuido tras un año de evolución de AN, debido, fundamentalmente, al incremento en los niveles séricos de RANKL. Estas pacientes mostraron valores disminuidos de densidad mineral ósea, tanto al diagnóstico como al final del estudio.
En las pacientes con AN, el mecanismo de la pérdida ósea no parece ser debido a un incremento de la absorción sobre la formación. Es posible que el incremento que se observa en el remodelado óseo sea un mecanismo desarrollado para recuperar masa ósea. No obstante, el amplio déficit de calcio en estas pacientes y el déficit en aminoácidos, es posible que haga muy difícil la recuperación de la masa ósea. Los mejores predictores para la osteopenia son el índice de masa corporal y la duración de la amenorrea, seguido de la duración de las menstruaciones regulares antes de la amenorrea.
Tratamiento
Debe efectuarse un programa de tratamiento integrado llevado a cabo por un equipo multidisciplinario que incluya pediatra, endocrinólogo, psiquiatra, psicólogo, enfermera y, posiblemente, otros. Es esencial efectuar un correcto diagnóstico, advirtiendo al paciente y a su familia de la importancia de la enfermedad y de los aspectos diferenciales del tratamiento. Deben saber que el tratamiento finalizará en un período de tiempo no inferior a 5 años.
La función del médico en el control de esta enfermedad y el establecimiento de una relación adecuada con el paciente y su familia es imprescindible para un tratamiento con éxito. Éste se establece sobre bases ambulatorias si el diagnóstico es precoz, el grado de malnutrición no es muy severo y la alteración mental no es incapacitante. Si no es el caso, el tratamiento se efectuará mediante hospitalización.
Los objetivos terapéuticos deben tener una prioridad estricta: prevenir la muerte del paciente, prevenir que la enfermedad se cronifique y comenzar la recuperación física y mental.
A. Tratamiento nutricional:
Es necesario para reiniciar la alimentación establecer una alianza terapeútica con el paciente, que deberá entender y y aceptar que tiene una enfermedad
Realimentación: para iniciarla es necesario establecer una alianza terapéutica con el paciente, quién deberá entender y aceptar que tiene una enfermedad. El médico debe utilizar gráficas de talla y peso para explicar al paciente en que percentil se encuentra y cuál debería ser su peso correcto para su sexo, edad y talla. El paciente debe comprender las necesidades calóricas que requiere para poder mantener un peso normal. Los pacientes deben entender que su crecimiento y actividad física dependen de una adecuada ingesta de calorías, incluyendo proteínas, grasas, carbohidratos, vitaminas y minerales.
Obtener y mantener un peso adecuado: implica prescribir la alimentación a seguir, proscribiendo las tomas entre comidas. Todo ello ayudará al paciente a vencer el temor de pérdida de control o de ganancia ponderal.
B. Tratamiento con esteroides sexuales:
La administración de estrógenos y gestágenos a las adolescentes con masa ósea disminuida y amenorrea durante al menos un año está indicada. Las dosis elevadas de estrógenos presentes en los contraceptivos orales pueden contribuir a disminuir aún más los niveles de IGF-I, lo que explicaría el escaso efecto de esta terapia. Misra et al observaron que la administración baja de estrógenos en forma de parches transdérmicos provoca una supresión escasa o ninguna sobre los niveles de IGF-I comparado con los contraceptivos orales, en adolescentes con AN, generando un incremento significativo de la densidad mineral ósea en un período de 18 meses. Asimismo, Faje et al demostraron que el estradiol transdérmico puede mejorar la densidad mineral ósea en las adolescentes con AN vía inhibición de Pref-1 (factor preadipocitario 1), un inhibidor de adipocitos y de diferenciación de osteoblastos que se regula negativamente por el estradiol en niñas adolescentes con AN.
El análogo de leptina (metreleptina) parece ser efectivo en el tratamiento de la amenorrea, pudiendo restaurar las menstruaciones e incrementar la densidad mineral ósea de la columna vertebral.
C. Tratamiento con IGF-I recombinante (rhIGF-I):
La administración de rhIGF-I a adolescentes con AN causa un incremento en los niveles de marcadores de formación ósea, pero no de reabsorción ósea. Además, el rhIGF-I en conjunción con una combinación con píldoras de estrógenos y progesterona genera un incremento significativo de la densidad mineral ósea en las vértebras de la columna y en los niveles séricos de marcadores de formación ósea, al tiempo que disminuye los marcadores de reabsorción ósea en mujeres adultas con AN comparado con placebo. Aún no disponemos de datos sobre el impacto a largo plazo de la administración de rhIGF-I sobre el hueso en adolescentes con AN.
D. Tratamiento con Bifosfonatos:
Se aconseja administrar calcio o vitamina D para mitigar la pérdida de masa ósea
Los bifosfonatos tienen una larga vida media y una intensa afinidad por el hueso, como se demuestra por su absorción en su matriz, inhibiendo la reabsorción ósea osteoclástica. En un estudio controlado con placebo en niñas con AN que recibieron alendronato, no se encontró incremento de la densidad mineral ósea de la columna, con mínimo incremento en el cuello femoral. Miller et al. demostraron que el tratamiento con risedronato y testosterona producía un incremento de un 3% de la masa ósea en la región lumbar y un 2% en el cuello femoral. Con el objetivo de mitigar la pérdida ósea, es aconsejable administrar calcio (1300-1500 mg/día) o vitamina D (400 a 1000 UI/día).
E. Ejercicio físico:
Es importante para la salud ósea en pacientes con AN, ya que incrementa la densidad mineral ósea. No obstante, las recomendaciones de la actividad física en AN son controvertidas. En efecto, la actividad física en combinación con malnutrición, puede incrementar la pérdida de peso.
F. Tratamiento psiquiátrico:
El objetivo prioritario del tratamiento psiquiátrico radica en la intervención sobre la psicopatología específica de la alteración, incluyendo: hábitos alimentarios anómalos, temor a la ganancia ponderal, distorsión de la imagen corporal, alteraciones en la comprensión del peso, cuerpo y alimento, baja autoestima, dificultades con las relaciones familiares y sociales, así como la psicopatología asociada (ansiedad, depresión, síntomas obsesivos-compulsivos de conducta).
La intervención psicológica debe iniciarse en el momento de la rehabilitación nutricional y continuarse suficientemente para asegurar el mantenimiento de las mejoras logradas.
El tratamiento basado en la familia es el más eficaz en las adolescentes con AN diagnosticadas precozmente y sin comorbilidad severa. Los padres asumen la responsabilidad de mejorar la salud física del paciente mediante tratamiento ambulatorio intensivo (técnica familiar y psicoeducacional) y formación de los padres y del paciente (técnica nutricional y de conducta) para mnodificar los patrones alimentarios alterados.
La terapia de conducta cognitiva es una intervención psicoterapéutica eficaz que consiste en la modificación de las conductas y pensamientos anómalos que subyacen en la enfermedad.
La intervención psicoterapeútica tratará de modificar las conductas y pensamientos anómalos
El tratamiento farmacológico no es esencial en pacientes con AN; sin embargo, puede ayudar a mejorar algunos síntomas. Así, cuando se ha conseguido la renutrición y aparecen síntomas de depresión, ansiedad o conducta obsesivo-compulsiva, podrían beneficiarse de tratamiento farmacológico. El empleo de medicamentos psicoactivos no se recomienda en pacientes con peso corporal muy bajo, debido a sus efectos secundarios y a su baja eficacia.
Evolución y pronóstico
El curso clínico de la AN genera episodios de remisión y recaída, incluso en los casos mejor controlados. La evolución clínica cuando se inicia en la adolescente, excepcionalmente termina en 3 ó 4 años. Aproximadamente el 50% de las pacientes con AN obtienen una recuperación total (física y psicopatológica), mientras que el 20% tienen remisiones parciales durante 4-5 años. En torno a un 30% de las pacientes se convierten en crónicas. La transición a bulimia nerviosa es frecuente, aconteciendo en un 30-40% en 6-8 años de seguimiento. Las comorbilidades, especialmente la depresión, abuso de medicaciones y anomalías de la personalidad son frecuentes en los cusos clínicos prolongados.
El porcentaje de mortalidad se sitúa entre 0,5-1% por año de observación. Las causas más frecuentes de mortalidad son: malnutrición severa, complicaciones gastrointestinales, infecciones y suicidio. En los seguimientos prolongados la mortalidad se incrementa ligeramente (hasta un 20% durante 20 años de seguimiento).
En general, el pronóstico en las adolescentes con AN, es mejor que en las adultas. Los factores que se asocian con peor pronóstico, son los que siguen: anomalías psiquiátricas asociadas, evolución a largo plazo, peso muy bajo al iniciar el tratamiento, mala relación familiar, abuso infantil previo, ejercicio físico compulsivo, conducta purgativa, abuso de medicamentos y obesidad previa. Por el contrario, los factores que indican un buen pronóstico, son los siguientes: diagnóstico y tratamiento tempranos, recuperación de la mayoría del peso perdido (90-92% del peso ideal) y tratamiento con un equipo especializado.
La desaparición de síntomas clínicos no indica que el paciente esté curado, debiendo mantenerse el tratamiento médico y psicológico durante un período de tiempo prolongado para evitar una recaída.
Tablas y figuras
Tabla 1. Criterios diagnósticos DSM-5 para la anorexia nerviosa
|
→ La restricción de ingesta energética conduce a una pérdida de peso significativa en el contexto de la edad, sexo, desarrollo y salud física. Se define “pérdida de peso significativa” en niños y adolescentes, como un peso que es menor al mínimo esperado.
→ Temor intenso a la ganancia de peso o a convertirse en obeso, o a una conducta persistente que interfiere con la ganancia ponderal, incluso con una pérdida de peso significativa.
→ Alteración experimentada en el sentido del peso o estructura corporal, no debida a la influencia de la estructura corporal o el peso en una auto-evaluación, o a la ausencia persistente de reconocimiento de la seriedad del actual bajo peso corporal.
|
Tomado de American Psychiatric Association (2013).
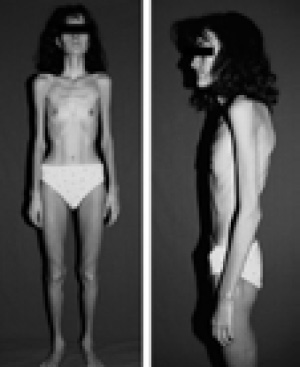
Figura 1. Paciente con anorexia nerviosa y malnutrición severa
Bibliografía
1. American Psychiatric Association (2013) Diagnostic and Statistical Manual of Mental Disorders, 5th edn. Arlington, VA: American Psychiatric Association.
2. Argente J, Barrios V, Chowen JA, Sinha MK, Considine RV. Leptin plasma levels in healthy Spanish children and adolescents, children with obesity and adolescents with anorexia nervosa and bulimia nervosa. Journal of Pediatrics 1997;131: 833–838.
3. Herpertz-Dahlmann B. Adolescent eating disorders: update on definitions, symptomatology, epidemiology, and comorbidity. Child Adolesc Psychiatr Clin N Am. 2015;24:177-96.
4. Couturier J, Kimber M, Szatmari P. Efficacy of family-based treatment for adolescents with eating disorders: A systematic review and meta-analysis. International J Eating Dis 2013; 46(1): 3–11.
5. García de Álvaro MT, Muñoz-Calvo MT, Barrios V, Martínez G, Martos-Moreno GA, Hawkins F, Argente J. Regional fat distribution in adolescents with anorexia nervosa: Effect of duration of malnutrition and weight recovery. Eur J Endocrinol 2007; 157(4): 473–479.
6. García de Álvaro MT, Muñoz-Calvo MT, Martínez G, Barrios V, Hawkins F, Argente J. Regional skeletal bone deficit in female adolescents with anorexia nervosa (AN): Influence of the degree of malnutrition, gonadal dysfunction and weight recovery. J Ped Endocrinol Metab 2007; 20(11): 1223–1231.
7. Donaldson AA, Gordon CM. Skeletal complications of eating disorders. Metabolism. 2015; 64:943-51.
8. Misra M, Klibanski A. Anorexia nervosa and bone. J Endocrinol. 2014;221:R163-76.
9. Muñoz MT, Argente J. Anorexia nervosa: Hypogonadotrophic hypogonadism and bone mineral density. Horm Res 2002; 57: 57–62.
10. Muñoz MT, Argente J Anorexia nervosa in female adolescents: Endocrine and bone mineral density abnormalities. Eur J Endocrinol 2002; 147: 275–286.
11. Muñoz MT, Morandé G, Garcís JA, Pozo J, Argente J. The effects of estrogen administration on bone mineral density in adolescents with anorexia nervosa. Eur J Endocrinol 2002; 46: 45–50.
12. Zuckerman-Levin N, Hochberg Z, Latzer Y. Bone health in eating disorders. Obes Rev 2014;15: 215–223.