Adolescente con anorexia nerviosa
Adolescente con anorexia nerviosa
J. Casas Rivero, F. Guerrero Alzola, M.A. Salmerón Ruiz.
Unidad de Medicina de la Adolescencia. Hospital Infantil Universitario La Paz. Madrid.
Fecha de recepción: 3 de febrero 2015
Fecha de publicación: 15 de febrero 2015
Adolescere 2015; III (1): 74-81
Motivo de consulta
Itziar es una adolescente de 14 años que es remitida por su pediatra a la Unidad de Adolescencia del hospital La Paz por pérdida de peso objetivada.
Anamnesis
Acude a consulta acompañada por ambos padres. Estos refieren que desde hace 7 meses, desde mayo, comenzó a pedir a su madre que cocinara “más sano”, disminuyendo la ingesta y saltándose algunas comidas. Al principio pensaban que era algo “normal para su edad” y la permitieron perder peso, incluso la felicitaron por estar “mejor” pero ahora no saben cómo motivarla para que coma. Está obsesionada con las calorías que ingiere. Itziar refiere que estará tomando 800 cal/día. Desde hace un mes la ingesta se ha reducido a manzanas y agua. Ha perdido unos 11 kg [de 52 a 41 kg (21%)]. Amenorrea desde hace 3 meses. Los padres no refieren conductas purgativas ni ejercicio.
La madre apunta que de pequeña era una niña “algo rellenita”. Han notado que Itziar, que siempre ha sido una niña alegre, feliz y dócil, está más irritable, enfadándose con frecuencia y sin motivo, con tendencia a encerrarse en su cuarto. Nunca ha sido una niña muy comunicativa. Ha empeorado el rendimiento escolar, ya que era “una chica de sobresaliente”. Tiene una amiga con “problemas en la alimentación”.
Cursa 3º ESO en un Instituto. Tiene una buena red social y los padres niegan acoso escolar previo.
Antecedentes personales:
Nada reseñable.
Antecedentes familiares:
Padre de 48 años. Estuvo en tratamiento con benzodiacepinas hace años por ansiedad. Madre de 46 años. Estuvo en psicoterapia durante unos meses tras la separación conyugal. Hermano de 10 años, sano.
Estructura familiar:
Padres separados hace unos 4 años. El padre actualmente está casado de nuevo (hace 4 años). Itziar convive con su madre y con su hermano menor (10 años). Al padre lo ven todos los días. Están en su domicilio los fines de semana alternos y parte de las vacaciones.
Entrevista personal con la adolescente
Pedimos a los padres que nos dejen a solas con Itziar, informando de la confidencialidad existente entre la adolescente y nosotros.
Itziar está consciente y orientada. Abordable, aunque poco comunicativa. Frecuentes respuestas del tipo “no sé” y con ligero aumento de la latencia de las mismas. Quietud psicomotriz.
Itziar refiere que de pequeña no “estaba rellenita”, sino que era “una foca”. Desde hace un año y medio ha intentado en varias ocasiones adelgazar, pero sin conseguirlo. En mayo, a raíz de que en una ocasión un compañero la llamó “gorda” decidió tomárselo en serio y lo está consiguiendo.
Le preguntamos específicamente por vómitos. Responde que se induce el vómito después de la comida de mediodía, porque come sola. Nadie lo sabe. Niega ingesta de laxantes. Hace abdominales y sentadillas en su cuarto a escondidas todas las noches. Frecuenta páginas tipo Pro-Ana y Pro-Mía. Tiene un objetivo de peso: 38 kg. Una vez ahí, no quiere perder más. Ahora se ve “gordos los muslos y el culo”. Los pensamientos sobre comida, calorías, peso, imagen corporal… le ocupa la mayoría del tiempo. Deposiciones cada 3 días.
Le preguntamos por síntomas como mareos, caída del pelo, falta de concentración y tristeza. A todo responde afirmativamente. En una ocasión pérdida de conocimiento, al salir de la ducha. Está muy triste y ansiosa. A veces se ha autolesionado con fines ansiolíticos/autocastigo, nunca autolíticos. No tiene ideas de muerte ni ideación autolítica. Al principio se clavaba las uñas, pero ahora se corta con una cuchilla en la muñeca y en los muslos. Duerme bien.
No tiene conciencia de enfermedad.
No “tiene novio ni está enamorada”. No ha tenido relaciones sexuales.
Exploración física
Peso 40.5 kg (p9; -1.36DS). Talla 162 cm (p56; +0.16DS). IMC 15.42 kg/m2 (p6; -1.56DS). Frecuencia cardiaca 52 lpm. Tensión arterial 105/60. Temperatura corporal 35.8ºC
La pesamos de espaldas, sin que ella conozca su peso. Intenta girarse para verlo.
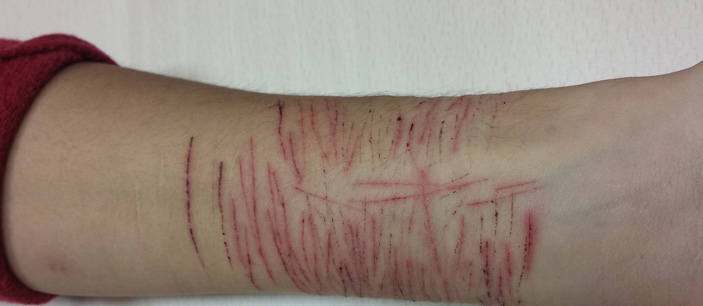
Presenta aceptable estado general. Delgadez generalizada. No hipertrofia parotídea. Acrocianosis. Xerodermia. AC: bradicardia, rítmico, sin soplos. Cavidad oral: esmalte dental desgastado. No signo de Russell. Le levantamos las múltiples pulseras de la muñeca y objetivamos las autolesiones en muñeca (figura 1) y en muslos. Resto de la exploración normal.
Información a la adolescente y a su familia. Instauración del tratamiento
Le explicamos la importancia de que sus padres conozcan la situación actual de Itziar. Ella se deja convencer y nos permite que le contemos a sus padres lo que le ocurre, los vómitos, las autolesiones… se siente aliviada al ser nosotros quienes tomemos el control y expliquemos lo que está ocurriendo.
A los padres y a Itziar les explicamos cada uno de los síntomas y signos de la paciente (bradicardia, mareos, hipotermia, caída del pelo, xerodermia…) y la causa de ellos: desnutrición severa. Les exponemos la gravedad de la situación, haciendo hincapié en la gravedad física. Asimismo, les explicamos que a Itziar se le “ha ido de las manos el control de peso” (exteriorizamos la enfermedad) y vomita para conseguirlo. Al mismo tiempo, está tan triste, frustrada y perdida que en ocasiones se autolesiona. Explicamos las posibles consecuencias de los vómitos (desgaste del esmalte dental, callosidades en el dorso de la mano (signo de Russell), desgarro de Mallory-Weiss, alcalosis metabólica…). De esta forma, intentamos que Itziar vaya empezando a tener conciencia de enfermedad.
Una vez concienciamos a la familia de la enfermedad de Itziar planteamos el tratamiento. Debe ser ingresada, pero lo podemos hacer en su domicilio con el cuidado de sus padres durante las 24 horas del día (“ingreso domiciliario”). Le ofrecemos una dieta de 1500 calorías junto con un plan de vida (figura 2). Debe estar tumbada en la cama porque está muy desnutrida. Sólo se levantará para comer. Únicamente podrá escribir un diario, que podrá compartir con sus padres y/o con nosotros. Si no es capaz de comer en casa, tendremos que ingresarla en un hospital. Recomendamos retirar el espejo de su habitación y las básculas de casa.
Le pedimos una analítica (tabla 1) y citamos en una semana para valoración de peso y continuar con el apoyo a los padres en la realimentación de Itziar y en la consecución de una postura no crítica de los padres hacia ella.
Realizamos un parte interconsulta al servicio de Paidopsiquiatría y a Psicología, para valoración y tratamiento multidisplinar.
Pruebas complementarias
— Hemograma: normal. VSG 8 mm/h
— Bioquímica: Glucosa 80 mg/dl. Colesterol 211 mg/dl. Ferritina 12 ng/ml, hierro 70 mcg/dl. Perfil hepático y renal normales. Resto dentro de parámetros normales.
— TSH 2.1 mcUI/ml
Diagnóstico
ANOREXIA NERVIOSA TIPO CON ATRACONES/PURGAS.
Evolución y tratamiento
Desde la primera semana Itziar va aumentando de peso, con una buena actitud. Le da mucho miedo engordar pero “quiere ser normal”. Como contrapartida, va ganando autonomía a medida que aumentamos la dieta hasta 2500 calorías/día: va levantándose de la cama, sale a dar un paseo, puede escuchar música. Posteriormente, se reincorpora al Instituto y vamos aumentando el tiempo de estudio y la salida con sus amigos. Siempre come en casa. Añadimos tratamiento con hierro a la dieta. Durante los 4 primeros meses es citada en la Unidad de Adolescencia todas las semanas. Conforme va mejorando espaciamos las visitas. A los 4 meses ha alcanzado 48 kg de peso con un IMC 18.29 kg/m2 (p22), en el que se mantendrá posteriormente.
A partir del mes del diagnóstico, es valorada y tratada por el Servicio de Paidopsiquiatría. Allí realizan psicoterapia en grupo con las pacientes una vez a la semana y psicoterapia familiar una vez a la semana.
Su estado de ánimo, aunque cambiante, va mejorando. No vomita, porque siempre están los padres pendientes. Las autolesiones van disminuyendo en frecuencia (aunque hay momentos de estrés en los que no puede controlarse). Aunque sigue con cierta distorsión de la imagen corporal, ha aprendido a no darle tanta importancia.
Al año del tratamiento se siente segura para empezar con dieta libre algunos días. Paulatinamente vamos aumentando los días libre de dieta. Comienza con la menstruación.
A los dos años y medio de tratamiento acude a la consulta una vez cada dos meses. Ánimo estable. Buenas relaciones familiares. Tiene una relación amorosa con un chico desde hace 2 meses. Sale con sus amigas todos los fines de semana. Está en 1º de bachillerato, con buenos resultados académicos queriendo estudiar Farmacia cuando entre en la Universidad.
Comentarios sobre el caso
Respecto al diagnóstico de la anorexia nerviosa, actualmente seguimos los criterios del DSM-V publicado en mayo de 2013. Entre los cambios respecto al DSM-IV cabe reseñar que la amenorrea ya no es uno de los criterios diagnósticos. Asimismo, en el DSM-V se enfatizan más las conductas (disminución de la ingesta) que lo verbalizado por las pacientes como intenciones (“quiero ganar peso”).
El tratamiento de primera línea en adolescentes menores de 19 años con anorexia nerviosa de menos de 3 años de duración es el tratamiento ambulatorio con una importante implicación familiar1,2. Hay 11 ensayos clínicos aleatorizados que han incluido intervenciones familiares, pero sólo el conocido como Aproximación Maudsley creado en 1980 ha sido estudiado sistemáticamente1. La Aproximación Maudsley puede resumirse como un tratamiento intensivo para pacientes no ingresados en el que los padres tienen un papel activo y positivo. Tiene tres fases bien definidas: recuperación de peso, devolverle al adolescente el control de lo que come y establecer una identidad del adolescente saludable.
Recuperación de peso. Consideramos que ha llegado a un peso adecuado cuando su índice de masa corporal (IMC) esté entre el percentil 14 y el 403 según su edad y sexo. Otra manera de conocer el normopeso de nuestra paciente es objetivando folículos ováricos por ecografía, que corresponde a un IMC entre el percentil 13 y 304,5.
Medicación. El uso de ansiolíticos, antidepresivos u otra medicación se debe hacer con cautela (recomendación basada en Consenso). Los inhibidores selectivos de la recaptación de serotonina (ISRSs) no están indicados en el tratamiento de la anorexia nerviosa, tanto en su manejo agudo como en el mantenimiento (recomendaciones basadas en una revisión sistemática con estudios de evidencia nivel II). La prescripción de anticonceptivos orales en adolescentes malnutridas con amenorrea tampoco está recomendado ya que no mejora la densidad ósea y puede dar lugar a una falsa normalidad. El uso de niveles fisiológicos de estrógenos (parches) y progesterona en un ensayo clínico aleatorizado6 se ha asociado con mejora de la densidad ósea y puede tener un lugar en el tratamiento.
Tablas y figuras
Tabla 1. Evaluación de Laboratorio
|
ESTUDIO |
RESULTADOS |
|
Hemograma completo* |
Hemoconcentración, leucopenia, trombocitopenia. |
|
Eritrosedimentación |
Su aumento indica otra enfermedad. |
|
Química* |
Hipoglucemia, hipocalcemia, hipomagnesemia, hipofosfatemia, disminución de la uremia, anomalidades electrolíticas, anormalidad de las pruebas de funcionalidad hepática, hiperamilasemia. |
|
Parámetros nutricionales |
La prealbúmina y la transferrina disminuyen con el ayuno. Proteínas totales normales. La hipoalbuminemia sugiere otra enfermedad. Suele haber hipercolesterolemia. |
|
Orina completa* |
Aumento de la densidad urinaria en la deshidratación, disminución de la densidad urinaria en la isostenuria y la intoxicación hídrica. Proteinuria y hematuria con el ejercicio. Orina azul: abuso de diuréticos. |
|
Prueba de embarazo* |
Confirma la ausencia de embarazo como causa de amenorrea. |
|
TSH (tirotrofina), T3 (triyodotironina) |
T3 baja en presencia de TSH normal = desnutrición. |
|
Hormonas sexuales |
Confirman el hipogonadismo hipotalámico-estradiol disminuido. |
|
Osmolaridad plasmática |
Disminuida en sobrecarga hídrica, hiponatremia de 120 mEq/l: riesgo de convulsiones. |
|
Investigación de enfermedad celíaca |
Si se sospecha de enfermedad gastrointestinal o enfermedad inflamatoria intestinal, endoscopia. |
|
Vitaminas, cinc |
Disminuyen en la anemia perniciosa, escorbuto, pelagra, acrodermatitis, hipercarotinemia. |
|
ECG |
Bradicardia, hipocalemia, arritmia, prolongación del intervalo QT. |
|
Dosaje de drogas en orina |
Anfetaminas. |
|
Neuroimágenes |
Atrofia cerebral, pérdida de sustancia blanca y gris; si hay cefalea, para evaluar tumores del sistema nervioso central. |
|
Ecografía ginecológica |
Para detectar desarrollo folicular. |
|
Densitometría ósea |
Osteopenia/ osteoporosis con más de 6 meses de amenorrea. |
|
Estudios de investigación |
Marcadores genéticos, metabolitos óseos, resonancia magnética funcional, leptina, grelina. |
|
Nota: La mayoría de los estudios resultarán normales en la mayoría de los pacientes con trastornos alimentarios, y el laboratorio normal no excluye enfermedad grave ni inestabilidad médica en estos pacientes (American Academy of Pediatrics, Committee on Adolescence: Policy statement. Identifying and treating eating disorders. Pediatrics 2003; 111:206). * Estudios de rutina. |
|
Figura 1. Autolesiones en muñeca
Figura 2. Plan de vida: hospitalización domiciliaria
PACIENTE: ITZIAR FECHA:
1. HORARIOS DE SUEÑO
Hora de levantarse: 8:30h Hora de acostarse: 22:30h
— Reposo: 30 minutos después de desayuno y merienda
1 hora después de comer y cenar
2. ALIMENTACIÓN
Dieta: 1500 cal
Suplemento: no Agua: 2-3 litros/agua
— Debe tomarlo todo
— No debe acudir al baño hasta 1 hora después de las comidas
— No debe intervenir en la preparación de la comida
— No debe entrar en la cocina
— No hablar de comida durante el tiempo de comer
3. ACTIVIDADES
— Escribir diario
— Otras actividades: por el momento no
4. MEDICACIÓN: no
5. OTRAS INDICACIONES:
— Hablar con padres
— No recibirá visitas
— No dispondrá de teléfono/móvil ni verá la TV
Bibliografía
1. Lock J (2011) Evaluation of family treatment models for eating disorders. Current Opinion in Psychiatry 24: 274–279.
2. Hay P (2013b) A systematic review of evidence for psychological treatments in eating disorders: 2005–2012. International Journal of Eating Disorders 46: 462–469.
3. Golden NH, Jacobson MS, Sterling WM, et al. (2008) Treatment goal weight in adolescents with anorexia nervosa: Use of BMI percentiles.International Journal of Eating Disorders 41: 301–306.
4. Allan R, Sharma R, Sangani B, et al. (2010) Predicting the weight gain required for recovery from anorexia nervosa with pelvic ultrasonography: An evidence-based approach. European Eating Disorders Review 18: 43–48.
5. Madden S, Morris A, Zurynski YA, et al. (2009) Burden of eating disorders in 5–13-year-old children in Australia. The Medical Journal of Australia 190: 410–414.
6. Misra M, Katzman D, Miller KK, et al. (2011) Physiologic estrogen replacement increases bone density in adolescent girls with anorexia nervosa. Journal of Bone and Mineral Research 26: 2430–2438.