Dolor abdominal crónico y recurrente
Dolor abdominal crónico y recurrente
I. Hidalgo Montes, M. Molina Arias.
Servicio Gastroenterología y Nutrición Pediátrica. Hospital infantil La Paz.
Fecha de recepción: 14-01-2021
Fecha de publicación: 28-02-2021
Adolescere 2021; IX (1): 28-41
Resumen
|
El dolor abdominal crónico (DAC) supone un motivo de consulta muy frecuente, tanto a nivel de atención primaria, con una prevalencia del 23%, como en consultas de gastroenterología pediátrica. Estudios longitudinales prospectivos revelan que hasta el 24% de los adolescentes presentan DAC. Un hecho destacable es el aumento de la incidencia, no relacionada con organicidad, sino con el cambio en el estilo de vida de nuestros adolescentes en relación con la dieta, el aumento del estrés y la conflictividad de la vida moderna. El abordaje del DAC es un proceso que exige la colaboración del pediatra de Atención Primaria, el gastroenterólogo infantil, la familia y el entorno del niño. Con una adecuada anamnesis y exploración física podemos detectar la presencia de síntomas y/o signos de alarma que orienten hacia una causa orgánica que precise estudios complementarios o encuadrar el caso en alguna de las entidades clínicas reconocidas de dolor abdominal funcional (Roma IV) y así evitar estudios innecesarios. En el presente artículo se abordan las causas más frecuentes de DAC, fisiopatología, sintomatología, pruebas diagnósticas, así como su enfoque terapéutico. Palabras clave: Dolor abdominal crónico; Dolor abdominal recurrente; Dolor abdominal funcional; Adolescencia. |
Abstract
|
Chronic abdominal pain (CAD) is a very frequent reason for consultation, both in the primary care setting, with a prevalence of 23%, and in pediatric gastroenterology consultations. Prospective longitudinal studies reveal that up to 24% of adolescents present CAD. A remarkable fact is the increase in its incidence, not related to organicity, but rather to lifestyle changes of adolescents in relation to diet, the increase in stress and conflict in modern life. The approach to CAD is a process that requires the collaboration between the Primary Care pediatrician, the pediatric gastroenterologist, the family and the adolescent’s environment. With an adequate history taking and physical examination, we can detect the presence of symptoms and / or warning signs that guide towards an organic cause that requires complementary studies or categorize it in one of the recognized clinical entities of functional abdominal pain (Rome IV) and thus, avoid unnecessary studies. This article addresses the most frequent causes of CAD, pathophysiology, symptoms, diagnostic tests, as well as its therapeutic approach. Key words: Chronic abdominal pain; Recurrent abdominal pain; Functional abdominal pain; Adolescence. |
Introducción
Estudios longitudinales prospectivos revelan que entre el 13-38% de los niños y adolescentes presentan al menos un episodio de dolor abdominal semanal, y hasta en el 24%, este dolor se prolonga más de 8 semanas
El término dolor abdominal recurrente fue definido por primera vez en 1958 por Apley y Naish. Dicha definición, aunque con algunos matices, se mantiene en la actualidad, como un síndrome caracterizado por la presencia de al menos 4 episodios de dolor abdominal episódico o continuo, durante un periodo de 2 meses, capaz de limitar las actividades diarias y funciones del paciente, con periodos intercrisis asintomáticos de origen orgánico o funcional. La prevalencia real del dolor abdominal en adolescentes es desconocida. Estudios longitudinales prospectivos revelan que entre el 13-38% de los niños y
adolescentes presentan al menos un episodio de dolor abdominal semanal, y hasta en el 24%, este dolor se prolonga más de 8 semanas(1). Un hecho destacable es el aumento de la incidencia, no relacionada con organicidad, sino con el cambio en el estilo de vida de nuestros adolescentes en relación con la dieta, el aumento del estrés y la conflictividad de la vida moderna.
El dolor abdominal crónico supone un motivo de consulta muy frecuente, tanto a nivel de atención primaria, con una prevalencia del 23%, como en consultas de gastroenterología pediátrica. En un metaanálisis reciente de 58 estudios que incluían cerca de 200.000 pacientes, la prevalencia agrupada de trastornos gastrointestinales funcionales relacionados con el dolor abdominal fue de un 13,5% (IC 95% 11,8-15,3), siendo el más frecuente el síndrome de intestino irritable (8,8%), seguido de la dispepsia funcional (4,5%). Existe una mayor frecuencia del trastorno en niñas (relación 1,4:1). Entre los factores que aumentan la prevalencia, se encuentran, los trastornos psicológicos, el estrés y los eventos traumáticos de la vida, mientras que la edad y el nivel socioeconómico no están relacionados.
Fisiopatología
El modelo bio-psicosocial (interacción entre factores genéticos, ambientales y psicoafectivos) explica el origen del dolor abdominal crónico. En el DAC, existe una disfunción del eje intestino-cerebro que comunica de forma bidireccional el sistema nervioso central y entérico. Además, en estos pacientes, existe una reactividad intestinal anómala frente a estímulos fisiológicos, nociceptivos y psicológicos estresantes. Esta reactividad intestinal anormal produce una disminución del umbral frente al dolor en respuesta a cambios en la presión intraluminal y a la presencia de hiperalgesia visceral(2). Cualquier proceso intercurrente que curse con inflamación de la mucosa intestinal (infecciones, alergias alimentarias o enfermedades inflamatorias), así como las alteraciones en la microbiota intestinal pueden producir una sensibilización de los nervios aferentes, desencadenando la hiperalgesia visceral.
El modelo bio-psicosocial (interacción entre factores genéticos, ambientales y psicoafectivos) explica el origen del dolor abdominal crónico. Existe una disfunción del eje intestino-cerebro que comunica de forma bidireccional el sistema nervioso central y entérico
Etiología
El dolor abdominal crónico engloba causas orgánicas y funcionales. La inmensa mayoría de los casos son de etiología no orgánica (85-95%). Solo el 5-15% de los casos tienen un origen orgánico identificable (Tabla I).
Dolor abdominal funcional (DAF)
Se define según los criterios de Roma IV(3). Se trata de un dolor abdominal episódico o continuo que no ocurre solo durante eventos fisiológicos y que aparece al menos cuatro veces al mes, durante al menos 2 meses y que tras una evaluación apropiada, el dolor no puede ser explicado por otra causa médica. Los trastornos que cursan con dolor abdominal funcional
(H2 según criterios de Roma IV) se clasifican de la siguiente manera:
El dolor abdominal funcional (DAF) se trata de dolor abdominal episódico o continuo que no ocurre solo durante eventos fisiológicos y que aparece al menos cuatro veces al mes, durante al menos 2 meses y que tras una evaluación apropiada,no puede ser explicado por otra causa médica. Se define según los criterios de Roma IV
H2a. Dispepsia funcional (DF)
Se caracteriza por la aparición de plenitud postprandial, saciedad precoz, dolor epigástrico o acidez, al menos cuatro días al mes durante al menos dos meses. Se adoptan dos subtipos:
- Síndrome de distrés postprandial: incluye plenitud postprandial y saciedad precoz que impiden terminar una comida habitual. La presencia de distensión del abdomen superior, náusea postprandial o eructos excesivos apoya el diagnóstico.
- Síndrome de dolor epigástrico: dolor o acidez epigástricos que son suficientemente intensos para interferir en la actividad normal y que no se alivia con la defecación o la expulsión de gases. El papel de la endoscopia digestiva superior en la DF es incierto.
H2b. Síndrome de intestino irritable (SII)
Dolor abdominal al menos cuatro días al mes relacionado con la defecación asociado a cambios en el ritmo intestinal (frecuencia o consistencia) al menos durante dos meses. En niños con estreñimiento, el dolor no se resuelve con la resolución del mismo. Existen 4 subtipos: SII con estreñimiento, SII con diarrea, SII con estreñimiento y diarrea y SII indefinido. El diagnóstico es clínico, no requiere pruebas complementarias, aunque cada vez se usa más la determinación de calprotectina fecal para valorar la inflamación intestinal.
H2c. Migraña abdominal
Se caracteriza por la aparición de episodios paroxísticos de dolor abdominal periumbilical en línea media o difuso, incapacitante que interfiere en la actividad habitual y que duran una hora o más, siendo este el síntoma más importante. Estos episodios son autolimitados y estereotipados, con intervalos asintomáticos entre los mismos. El dolor, además, se asocia con dos o más de los siguientes síntomas: anorexia, náuseas, vómitos, cefalea, fotofobia o palidez. Para establecer el diagnóstico se deben cumplir todos los síntomas anteriormente expuestos, al menos en dos ocasiones en un periodo de seis meses. La presencia de pródromos y la mejora con tratamiento antimigrañoso apoya el diagnóstico.
H2d. Dolor abdominal funcional no especificado
Dolor abdominal episódico o continuo que no ocurre solamente durante eventos fisiológicos al menos 4 veces al mes durante al menos 2 meses. Frecuentemente relatan síntomas somáticos extraintestinales inespecíficos que no necesariamente requieren exploraciones complementarias. A menudo requieren una evaluación diagnóstica limitada para una reafirmación parental.
Sin embargo, clasificar los cuadros en orgánicos y funcionales no es una tarea sencilla, ya que pueden coexistir factores físicos y psicológicos. El componente psicoafectivo es especialmente relevante en el DAC funcional. Estos pacientes suelen presentar un carácter tímido, introvertido, perfeccionista, y es frecuente que el dolor se desencadene tras estímulos emocionales. Existen con frecuencia alteraciones en la dinámica de relación familiar y antecedentes familiares de enfermedades crónicas digestivas, ansiedad o depresión, aunque también se han descrito síntomas de conversión y cuadros depresivos. Además, el dolor y la enfermedad pueden producir per se, ansiedad y angustia, sin que exista otro factor de estrés como causa primaria, lo que hace necesaria en ocasiones la colaboración de un psicólogo infantil. Además, debemos tener en cuenta la posibilidad de detectar circunstancias patológicas coincidentes en el paciente que pueden no ser la causa del dolor abdominal. Entre estas causas se encuentran:
Clasificar los cuadros en orgánicos y funcionales no es una tarea sencilla, ya que pueden coexistir factores físicos y psicológicos
Dolor abdominal crónico e infección por H. Pylori
La infección por Helicobacter Pylori (HP) es muy frecuente, con una prevalencia estimada en edad pediátrica del 20% en nuestro medio, llegando al 60% en países subdesarrollados. El nicho natural de HP es la mucosa gástrica. No todos los infectados por este germen desarrollan cambios histológicos sugestivos de gastritis crónica o úlcera, y a menudo están asintomáticos. La infección sintomática puede manifestarse por dolor de localización claramente epigástrica. En adultos la sintomatología es más vaga con sensación de plenitud postprandial, hinchazón, náuseas, eructos o vómitos. Los últimos datos aportados por el Registro Pediátrico Europeo (Grupo de trabajo de Sociedad Europea de Gastroenterología, Hepatología y Nutrición Infantil [ESPGHAN] del 2018) según hallazgos endoscópicos de 934 pacientes con HP, revelaron que se trata de un proceso leve que produce con mayor frecuencia una gastritis crónica (14,6%) con una baja incidencia de úlcera péptica gástrica o duodenal (5,7%) en pacientes sintomáticos. No existe una relación causa-efecto demostrada entre la infección por H. pylori y el dolor abdominal crónico. Solo los pacientes “con úlcera demostrada” mediante estudio endoscópico deben ser tratados, por tanto se desaconseja la búsqueda rutinaria de la infección mediante métodos no invasivos (serología, test de urea espirada y determinación de antígeno de H. pylori en heces), debiendo reservarse estas pruebas para comprobar la erradicación tras el tratamiento; así como el tratamiento empírico tras la realización de test no invasivos.
No existe una relación causa-efecto demostrada entre la infección por H. pylori y el dolor abdominal crónico. Solo los pacientes “con úlcera demostrada” mediante estudio endoscópico deben ser tratados, por tanto se desaconseja la búsqueda rutinaria de la infección mediante métodos no invasivos
La determinación indiscriminada implica un sobrediagnóstico y el consiguiente tratamiento empírico de pacientes asintomáticos que probablemente no requieren tratamiento, lo que ha contribuido al aumento de la resistencias antibióticas y, como consecuencia, a una disminución en la tasa de erradicación de este germen. Por tanto, si los síntomas de DAC son sugestivos de organicidad, está indicada la realización de una endoscopia digestiva alta, porque el objetivo es encontrar la causa del DAC, no la presencia del H. pylori.
Si los síntomas de DAC son sugestivos de organicidad, está indicada la realización de una endoscopia digestiva alta, porque el objetivo es encontrar la causa del DAC, no la presencia del
H. pylori
Parasitosis intestinal
La infestación por Giardia Lamblia puede producir dolor recidivante (según algunos autores, el Blastocystis Hominis, a pesar de ser un microorganismo comensal, puede producir dolor abdominal recidivante en contexto de sobrecrecimiento). El dolor suele ser referido en la zona duodenal-periumbilical en forma de crisis, más frecuentemente después de las comidas. La infestación por Giardia Lamblia, puede ir acompañada de diarrea e intolerancia secundaria y transitoria a la lactosa. El Blastocystis Hominis no produce diarrea, y puede ir acompañado de eosinofilia. El diagnóstico se determina mediante examen
parasitológico de las heces. El tratamiento consiste en metronidazol 30 mg/kg/día en dos tandas de 7 días. Como alternativa podemos emplear tinidazol 50 mg en dosis única, o espiromicina 50-100 mg/kg/24 horas, ambos en dos tandas de 7 días. Otro tipo de parasitosis frecuente en nuestro entorno, como los Oxiuros, no se acompañan de DAC, por lo que no deben formar parte de nuestra sospecha diagnóstica.
Enfermedad celíaca
Es una enfermedad bien conocida y de diagnóstico creciente. Puede manifestarse con dolor abdominal difuso, hiporexia y pérdida de peso, alteración del ritmo deposicional y astenia. La determinación de anticuerpos antitransglutaminasa (ATGt) de clase IgA es el método serológico de elección para el diagnóstico y seguimiento de estos pacientes, puesto que tiene un elevado valor predictivo, alta sensibilidad y especificidad. El tratamiento consiste en la exclusión del gluten de la dieta de manera estricta y de por vida.
Intolerancia al gluten e intolerancia a almidones
Se manifiesta con síntomas de “disconfort” intestinal referido como: aerofagia, flatulencia, dolor/distensión abdominal o diarrea que relacionan con la ingesta de gluten. Las pruebas bioquímicas excluyen la enfermedad celíaca y la alergia al gluten o a las prolaminas de los diferentes cereales.
La biopsia intestinal descarta la enteropatía; sin embargo, los síntomas son dosis dependiente y mejoran al suprimir los cereales de la dieta. Los mecanismos de dicha intolerancia al gluten no son conocidos y el tratamiento al igual que en la enfermedad celiaca consiste en eliminar el gluten de la dieta.
El diagnóstico diferencial debe realizarse con la intolerancia a los almidones de los cereales, en general.
La sintomatología, en estos casos, es debida a la presencia de almidones y productos de la digestión de los mismos, no absorbidos por el intestino de individuos sanos. El diagnóstico se efectuará mediante la prueba del hidrógeno espirado (test del aliento) que demuestra dicha fermentación. Una dieta de exclusión de cereales “pre-congelados” y, en general, un descenso en el consumo de cereales, mejora espectacularmente los síntomas de estos pacientes.
En la intolerancia al gluten e intolerancia a almidones, una dieta de exclusión de cereales “pre-congelados” y, en general, un descenso en el consumo de cereales, mejora espectacularmente los síntomas de estos pacientes
Síndrome de hiperproliferación bacteriana
Nivel anormalmente alto de población microbiana asociado al cambio de la ecología habitual. El riesgo de desarrollar DAC por sobrecrecimiento aumenta después de una infección gastrointestinal bacteriana, toma de antibióticos o dietas muy ricas en hidratos de carbono no digeridos (fructosa, sorbitol, almidones cristalizados). Por lo general, produce distensión, dolor abdominal y despeños diarreicos.
La sospecha clínica se confirma con el test del aliento, empleando lactulosa o glucosa como sustrato.
El tratamiento consiste en una descontaminación bacteriana, con metronidazol, rifaximina, cotrimoxazol u otro tipo de antibiótico(4).
Estreñimiento
Trastorno frecuente en la infancia, responsable de aproximadamente el 5% de las consultas pediátricas ambulatorias y de un 18-25% de las consultas en las unidades de gastroenterología pediátrica. El dolor abdominal suele ser frecuente a lo largo del día, en forma de molestia vaga o dolor cólico asociado a dificultad para la evacuación. La causa del dolor son las heces duras y voluminosas. Con la anamnesis y la palpación abdominal de fecalomas se puede establecer el diagnóstico sin precisar pruebas complementarias. La resolución del estreñimiento y la consecuente desaparición de las molestias confirmarán definitivamente el diagnóstico. La aplicación de medidas dietéticas con alimentos ricos en fibra puede ser un coadyuvante, pero rara vez, solucionan por sí solas el problema. Numerosos estudios avalan la eficacia del polietilenglicol (PEG) 3350, con electrolitos y sin electrolitos, (Movicol® y Casenlax®) en el tratamiento del estreñimiento crónico y la impactación fecal en niños. No existe una dosis establecida para el PEG y las dosis efectivas de mantenimiento empleadas por los diferentes autores oscilan entre 0,4-0,8 g/kg/día; si bien, las dosis de desimpactación son más elevadas (alrededor de 1,5 g/kg/día) en el plazo máximo de una semana (media de 5 días).
Numerosos estudios avalan, la eficacia del polietilenglicol (PEG) 3350, con electrolitos y sin electrolitos, en el tratamiento del estreñimiento crónico y la impactación fecal en niños
Adenitis mesentérica
Inflamación de los ganglios linfáticos de la membrana que conecta el intestino con el mesenterio. Suele presentarse tras una infección intestinal u otro tipo de infecciones víricas generales. Una vez pasado dicho cuadro, persiste el dolor abdominal, a menudo, referido en hipogastrio. El diagnóstico es ecográfico y su tratamiento con antiinflamatorios/analgésicos tipo AINE, mientras dure la sintomatología y la ecografía nos confirme la desaparición.
Enfermedad inflamatoria intestinal
Debemos sospecharla cuando un paciente presente: dolor abdominal, febrícula, pérdida de peso, anorexia y deposiciones anormales, líquidas, o con moco o sangre. Estos pacientes presentan elevación de reactantes de fase aguda (VSG, PCR, ferritina y trombocitosis) y calprotectina fecal. El DAC en estos pacientes puede derivarse igualmente a zona de hipogastrio. Ante la sospecha, estos pacientes deben ser urgentemente remitidos al especialista para completar el estudio.
Se sospechará enfermedad inflamatoria intestinal cuando un paciente presente: dolor abdominal, febrícula, pérdida de peso, anorexia y deposiciones anormales, líquidas, o con moco o sangre
Diagnóstico
El abordaje del DAC es un proceso que exige la colaboración del pediatra de Atención Primaria, el gastroenterólogo infantil, la familia y el entorno del niño(1). Se debe establecer una hipótesis diagnóstica sin prisa, después de haber valorado todos los elementos implicados mediante una historia clínica exhaustiva que investigue factores orgánicos y psicoemocionales, así como una exploración física orientada.
Anamnesis y exploración física
Una historia clínica cuidadosa es la principal herramienta para la orientación diagnóstica, la selección de pruebas complementarias y la valoración de la conducta a seguir. Una correcta anamnesis exige una relación de confianza entre el pediatra, el adolescente y sus padres, que permita reconocer el dolor como real, independientemente de su origen orgánico o funcional. Hay que escuchar atentamente para desentrañar la preocupación principal (el dolor puede ser el motivo de consulta aparente y el aislamiento social o la fobia escolar el motivo oculto)(5). En la anamnesis se debe preguntar por antecedentes familiares, antecedentes médicos, quirúrgicos y psicosociales (Tabla II).
Se debe realizar una exploración física completa con especial atención en la antropometría y el estado nutricional, exploración abdominal y rectal.
Existen unos síntomas y signos de alarma cuya presencia sugiere origen orgánico y la necesidad de estudios complementarios orientados (Tabla III). Asimismo, existen unos indicadores de riesgo psicosocial (Tabla IV) que pueden influir en el manejo y evolución del dolor abdominal crónico.
Con una adecuada anamnesis y exploración física podemos detectar la presencia de síntomas y/o signos de alarma que orienten hacia una causa orgánica que precise estudios complementarios o encuadrar el caso en alguna de las entidades clínicas reconocidas de dolor abdominal funcional (Roma IV) y así evitar estudios innecesarios.
Con una adecuada anamnesis y exploración física podemos detectar la presencia de síntomas y/o signos de alarma que orienten hacia una causa orgánica que precise estudios complementarios o encuadrarlo como dolor abdominal funcional y así evitar estudios innecesarios
Se intentará tranquilizar a la familia y, en algunos casos seleccionados, se planteará una prueba terapéutica empírica que dependerá de cada situación. Si el cuadro clínico persiste, se realizarán unas pruebas diagnósticas de primer nivel (Tabla V) que servirán para establecer el diagnóstico de presunción de algunas patologías orgánicas. Por otra parte, en función de los síntomas y en casos seleccionados, la respuesta a un tratamiento empírico puede confirmar el diagnóstico. Si, a pesar de ello, el dolor abdominal persiste con normalidad de las exploraciones complementarias antes citadas y sin ningún signo o síntoma de organicidad, se valorará la derivación a consulta de Salud Mental (teniendo en cuenta los indicadores de riesgo psicosocial) y/o consulta de Gastroenterología Pediátrica, donde se valorará la realización de otras pruebas (Tabla VI).
Tratamiento
Si tras una evaluación médica cuidadosa se establece el diagnóstico de una causa orgánica, se indicará el tratamiento específico para esa etiología. Pero si tras realizar un abordaje adecuado se concluye que el DAC es compatible con un cuadro funcional, se debe informar al paciente y a la familia de que el objetivo realista del tratamiento es una mejoría en la calidad de vida del paciente, con recuperación de la actividad habitual, no la desaparición completa del dolor. Debemos explicar de forma sencilla las características benignas del cuadro para disminuir la ansiedad del paciente y de sus padres, lo que influirá favorablemente en el pronóstico. Lo ideal es establecer un plan conjunto con recomendaciones generales, corrección de errores en la dieta, evitando desencadenantes y refuerzos del problema y normalizar la vida diaria del adolescente lo que favorecerá el adecuado control del dolor. Si los síntomas persisten de modo continuo o con intensidad moderada-grave interfiriendo en la calidad de vida del paciente a pesar de las medidas anteriores, estarían indicadas intervenciones terapéuticas dietéticas específicas, farmacológicas o biopsicosociales, aplicadas con criterios individuales. En algunos casos complejos el manejo debería ser llevado a cabo por un equipo multidisciplinar, cuando estuviera disponible, para abordar todos los factores que juegan un papel en el desarrollo de la enfermedad.
En casos complejos el manejo debería ser llevado a cabo por un equipo multidisciplinar, para abordar todos los factores que juegan un papel en el desarrollo de la enfermedad
Tratamiento dietético
La evidencia sobre la eficacia de las intervenciones dietéticas es baja. Se recomienda una dieta variada y equilibrada, corregir los errores dietéticos detectados (en la dispepsia funcional se recomienda hacer comidas frecuentes pero de menor cantidad y evitar alimentos ricos en grasa, comida picante y bebidas carbonatadas o con cafeína, alcohol; y en el DAF no especificado se recomienda reducir el consumo de alimentos flatulentos que favorezcan el espasmo intestinal) y evitar toda restricción
dietética innecesaria que pueda suponer riesgos carenciales, que son mayores en la adolescencia(6).
En los últimos años hay una tendencia social a la supresión de alimentos en la dieta por sospecha de intolerancias alimentarias (leche de vaca, gluten, lactosa, etc.) sin evidencia objetiva que apoye esta etiología.
De modo individualizado, se puede recomendar disminuir razonablemente la ingesta de alimentos que se hayan objetivado como desencadenantes de la sintomatología:
En los últimos años hay una tendencia social a la supresión de alimentos en la dieta por sospecha de intolerancias alimentarias (leche de vaca, gluten, lactosa, etc.) sin evidencia objetiva que apoye esta etiología
Lactosa
La intolerancia parcial a la lactosa o hipolactasia tipo adulto es relativamente frecuente en adolescentes y adultos, sobre todo en algunos grupos étnicos. Existe una disminución de la actividad lactásica en mayores de 3 años. Para considerar esta posible etiología deben existir síntomas característicos (dolor y distensión abdominal, flatulencia, diarrea, náuseas) y una relación temporal con la ingesta de alimentos ricos en lactosa. Actualmente no existen pruebas para recomendar una dieta sin lactosa de forma empírica en pacientes con dolor abdominal crónico. Esta dieta puede tener un posible papel en casos de SII-diarrea(7). Se debe indicar una restricción estricta de lactosa en la dieta para comprobar desaparición de los síntomas seguida de reintroducción/provocación con recaída clínica para asegurar el diagnóstico. De modo mantenido se indicará una restricción variable de lactosa en la dieta de modo individual, permitiendo la ingesta de lácteos fermentados generalmente bien tolerados.
Fructosa
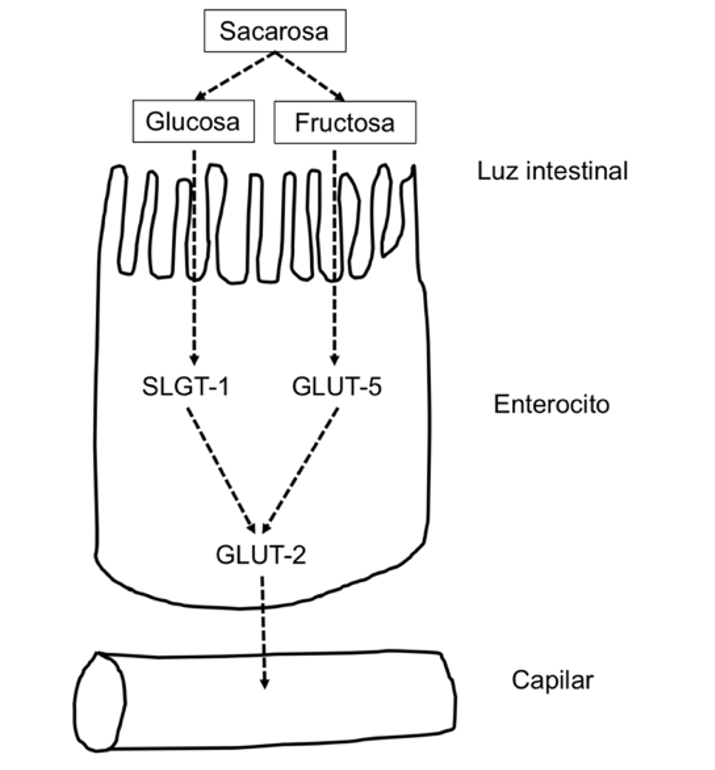
La intolerancia a la fructosa, monosacárido presente en numerosos alimentos vegetales, tiene una fisiopatología similar a la intolerancia parcial a la lactosa. Se recomienda realizar una dieta con restricción de alimentos ricos en fructosa libre y fraccionar las cantidades en varias tomas al día, lo que mejora su tolerancia(8).
FODMAPs
Se trata de componentes de la dieta (acrónimo de oligosacáridos, disacáridos, monosacáridos y polioles (Tabla VII)) no absorbibles en el intestino, fermentables y con capacidad osmótica, que generarían gas y atraerían agua a la luz intestinal. Diversos estudios han demostrado que una dieta baja en FODMAPs puede mejorar los síntomas en pacientes seleccionados con SII(7,9). Sin embargo, el posicionamiento de esta dieta en el algoritmo del SII en los adolescentes no está aún establecido. Se puede intentar de forma individualizada cuando fallan otras medidas y en el ámbito de la atención especializada, por su dificultad y complejidad.
Fibra
Los resultados sobre la eficacia de suplementar la dieta con fibra, tanto soluble (mucílago de psillium, cáscara de ispaghula, goma guar parcialmente hidrolizada, frutooligosacáridos, oligosacáridos, policarbofilas cálcicas) como insoluble (salvados: trigo, maíz; semillas de linaza), son débiles y no concluyentes (posible utilidad del psillium en casos de SII sin estreñimiento (estudios en adultos))(10,11).
Un aporte adecuado es imprescindible en niños con tendencia al estreñimiento, pero su exceso en la dieta puede aumentar la formación de gas intestinal y la consiguiente distensión abdominal, lo que favorece el espasmo doloroso.
Un aporte adecuado de fibra es imprescindible en niños y adolescentes con tendencia al estreñimiento, pero su exceso en la dieta puede aumentar la formación de gas intestinal y la consiguiente distensión abdominal, lo que favorece el espasmo doloroso
Tratamiento farmacológico
Existe escasa evidencia en la literatura científica sobre la eficacia del tratamiento farmacológico en los trastornos gastrointestinales funcionales en adolescentes, con muy pocos ensayos clínicos de calidad. Se trata de un tratamiento sintomático, indicado en caso de síntomas de gran intensidad con repercusión social/familiar. La elección del fármaco debe estar basada en el subtipo clínico y en el síntoma predominante del cuadro(12). La duración del tratamiento ha de ser limitada, evitando tratamientos prolongados y se debe suspender si no existe respuesta adecuada.
Existe escasa evidencia sobre la eficacia del tratamiento farmacológico en los trastornos gastrointestinales funcionales en adolescentes, con muy pocos ensayos clínicos de calidad
H2a. Dispepsia funcional
- Si el síntoma predominante es el dolor epigástrico o la pirosis, se puede realizar prueba terapéutica con inhibidores de la secreción ácida. Los inhibidores de la bomba de protones (IBP) a dosis de 1 mg/kg/día durante un mínimo de 14 días, son más eficaces que los antiH2.
- Si los síntomas predominantes son las náuseas, aerofagia o saciedad precoz se puede valorar el uso de procinéticos (domperidona), con eficacia moderada.
- La ciproheptadina puede ser un tratamiento eficaz y seguro para tratar los síntomas dispépticos.
- El uso de antidepresivos a dosis bajas ha demostrado eficacia moderada. Solo un ensayo con inhibidores selectivos de la recaptación de serotonina (citalopram) ha demostrado disminuir el dolor(13). La terapia con antidepresivos tricíclicos (amitriptilina, imipramina) a dosis bajas, a menudo se considera en casos difíciles, aunque faltan datos convincentes(14).
- Existen datos prometedores sobre la utilización de la estimulación eléctrica del estómagopara pacientes pediátricos con dispepsia funcional grave refractaria al tratamiento farmacológico.
H2b. Síndrome de Intestino Irritable
- Probióticos: La flora intestinal en personas con DAF es distinta respecto a la de la población general. Existen numerosos estudios en pacientes adultos que muestran un efecto beneficioso del tratamiento con probióticos respecto a placebo en distintos síntomas (dolor abdominal, diarrea,…) así como en índices clínicos de gravedad(12-15). El tratamiento utilizado en estos estudios es muy heterogéneo, se han utilizado diferentes cepas, únicas o en asociación, en distintas dosis y con una duración variable del tratamiento, lo que dificulta hacer recomendaciones claras sobre el uso de una determinada cepa o dosis. En niños el Lactobacillus GG (dosis de 3 x 109 a 1010 y duración entre 4 y 12 semanas) es el más estudiado. Ha demostrado eficacia en el SII con respuesta clínica favorable respecto a placebo aunque con un nivel de evidencia bajo. A efectos prácticos se podría valorar el uso de LGG en niños con SII con predominio de diarrea, sobre todo si los síntomas se han exacerbado tras un episodio de gastroenteritis. El Lactobacillus reuteri DSM 17938 ha demostrado una eficacia moderada en la disminución de la intensidad y frecuencia del dolor a medio plazo. Escasas pruebas del beneficio de VSL#3 y mezclas de bifidobacterias. Se necesitan más estudios con metodología rigurosa.
Existen numerosos estudios en adultos que muestran un efecto beneficioso del tratamiento con probióticos respecto a placebo en distintos síntomas (dolor abdominal, diarrea,…) así como en índices clínicos de gravedad
- Ciproheptadina: antihistamínico clásico utilizado habitualmente para la profilaxis de la migraña. Ha demostrado una elevada eficacia en la resolución completa de los síntomas (72,8%) en todos los subgrupos estudiados con dolor abdominal funcional (dispepsia, SII, DAF no especificado y migraña abdominal)(16). Este efecto puede relacionarse con su acción antiserotoninérgica y leve acción anticolinérgica. En general es bien tolerado, con somnolencia y ganancia de peso como efectos secundarios más frecuentes.
H2c. Migraña Abdominal
- Propanolol:beta-bloqueante eficaz en la reducción del número de episodios e intensidad del dolor abdominal en pacientes con migraña abdominal a dosis de 1-2mg/kg/día entre 3 y 6 meses. Está contraindicado en pacientes con arritmias, asma, diabetes, depresión e hipotiroidismo.
- Ciproheptadina: ver apartado SII.
- Flunarizina: bloqueante de los canales de calcio con eficacia en la profilaxis de episodios migrañosos. A dosis de 7,5 mg/día disminuye la frecuencia e intensidad de los episodios de cefalea y de dolor abdominal. Su uso podría considerarse en pacientes con migraña abdominal y cefalea asociada.
- Pizotifeno:acción antiserotoninérgica y antihistamínica. Existe un ensayo clínico doble ciego frente a placebo a dosis de 0,25 mg/día, que demuestra eficacia en la reducción del número de episodios e intensidad del dolor en pacientes con migraña abdominal, con buena tolerancia al tratamiento. El estudio es de 1995 y con solo 16 niños, sin encontrarse estudios más actuales. Actualmente es poco utilizado en nuestro medio.
- Sumatriptán: los triptanes son agonistas serotoninérgicos con eficacia demostrada en las crisis agudas de migraña. Hay descritos casos pediátricos esporádicos en los que los síntomas de migraña abdominal remiten con la administración intranasal de sumatriptán. Sin embargo, no existe evidencia para recomendar la utilización de este fármaco en la crisis aguda de migraña abdominal.
- Topiramato, valproato sódico: utilizados en la profilaxis de la migraña, no existen estudios en los que se hayan usado para la migraña abdominal.
H2d. Dolor abdominal funcional no especificado
- Espasmolíticos (mebeverina(17), trimebutina, hiosciamina, bromuro de otilonio). Producen relajación de la musculatura intestinal. Son eficaces en disminuir la contractilidad de base y postprandial. Eficacia no demostrada.
- Antidepresivos(amitriptilina, imipramina). Tienen propiedades analgésicas, independientemente de la mejoría del estado anímico que producen. Los antidepresivos tricíclicos, debido a sus propiedades anticolinérgicas, enlentecen el tránsito intestinal, por lo que deben ser usados con precaución en pacientes con estreñimiento. Deben iniciarse a dosis bajas y se debe esperar al menos 3-4 semanas antes de incrementar la dosis. En niños no han demostrado los efectos beneficiosos de forma tan evidente como en los adultos(14). Usar con precaución, en casos muy seleccionados.
- Ciproheptadina: ver apartado SII.
- Citalopram: inhibidor selectivo de la recaptación de serotonina. Un ensayo clínico, con limitaciones metodológicas, en pacientes de entre 6 y 18 años a dosis de 20 mg/día durante 4 semanas demostró reducir la intensidad del dolor frente a placebo, con buena tolerancia(13).
Abordaje psicológico (intervención psicosocial)
El abordaje psicoterapéutico del dolor abdominal dispone de un arsenal de técnicas que van desde la psicoterapia a la relajación y la hipnosis o los psicofármacos(5). Estas terapias han demostrado ser eficaces en el tratamiento del DAF, ya que reducen los síntomas, disminuyen el número de episodios y mejoran la calidad de vida. Sin embargo, con frecuencia, no están disponibles por el alto coste, la escasez de terapeutas así como el rechazo inicial socio-familiar al abordaje psicológico, negando la existencia de una etiología psicosocial en los síntomas de sus hijos.
El abordaje psicoterapéutico del dolor abdominal dispone de un arsenal de técnicas que van desde la psicoterapia a la relajación y la hipnosis o los psicofármacos
Para iniciar el abordaje psicológico es necesario conocer las características del entorno familiar, composición, estructura y naturaleza de las relaciones familiares y la esfera clínico-psicológica del paciente, incluyendo algunos aspectos como el rendimiento escolar y las relaciones sociales(5,12). Con esta entrevista inicial podemos identificar algunos factores estresantes que puedan estar provocando ansiedad ambiental y consecuentemente realizar también un abordaje familiar para reducir el estrés. Existen múltiples estudios que nos confirman la influencia de los eventos estresantes en la presencia del dolor funcional(5,12,18). Algunos de los más frecuentes en la práctica clínica diaria y sobre los que hay más estudios son: la separación conyugal conflictiva, muerte o enfermedad de alguno de los progenitores o familiar cercano, cambios de residencia o de centro escolar, rasgos de personalidad neuróticos en los progenitores, exceso de exigencia y/o perfeccionismo en el menor, incordio escolar, ansiedad ante el rendimiento académico por dificultades de aprendizaje o retrasos madurativos, nacimiento reciente de un hermano… Si tras la evaluación diagnóstica encontramos comorbilidad psicopatológica o alguno de los estresores vitales mencionados, hemos de intervenir sobre ellos de manera prioritaria para que el tratamiento del dolor sea exitoso. Cualquier intervención en este sentido debe basarse en un clima de confianza y apego seguro del niño y su familia con el profesional sanitario, ya que sin este vínculo previo el riesgo de fracaso terapéutico es elevado. Puede realizarse en formato grupal o individual, dependiendo de las características y edad del paciente.
La terapia cognitivo-conductual y la hipnoterapia son las que han demostrado mayor eficacia en el control del dolor a corto/largo plazo y en la disminución del número de episodios
La terapia cognitivo-conductual y la hipnoterapia son las que han demostrado mayor eficacia en el control del dolor a corto/largo plazo y en la disminución del número de episodios:
Terapia cognitivo-conductual (TCC)
Opción eficaz de tratamiento en pacientes con dolor abdominal recurrente y síndrome de intestino irritable. Suele ser el tratamiento psicológico de elección. El objetivo de la TCC es reconocer y cambiar actitudes, cogniciones y comportamientos que pueden desempeñar un papel en el origen y el mantenimiento de los síntomas. Varios estudios han demostrado que la TCC reduce el número de episodios de dolor abdominal y la intensidad de los mismos, mejorando así la calidad de vida de los pacientes. Así mismo, parece resultar beneficioso en el ámbito familiar con una mejor actitud del paciente y los familiares hacia el dolor(12). Además, los pacientes que han recibido TCC presentan menos síntomas de ansiedad o depresión en comparación con aquellos que reciben terapia estándar. Sin embargo, los resultados a medio plazo son controvertidos.
Una alternativa es el tratamiento cognitivo conductual por Internet: Se trata de un sistema de tratamiento a distancia, monitorizado por el especialista. Existen pocos estudios, con resultados
preliminares favorables en la mejoría de la calidad de vida, la disminución de la ansiedad relacionada con los síntomas y la mejoría de la respuesta parental; sin embargo, no parece obtener resultados beneficiosos sobre la intensidad de dolor, la incapacidad post-tratamiento, la depresión o la ansiedad a medio plazo(19,20).
Hipnoterapia
La hipnoterapia (ya sea a través de sesiones individuales o grupales con terapeutas experimentados o con autoejercicios a partir de un CD) ha demostrado disminuir la frecuencia y la intensidad del dolor, así como lograr un estado de mayor calma y una disminución de la tensión nerviosa(12).
Técnicas basadas en la atención plena. Mindfulness
Es una práctica que enseña a las personas a sentir el dolor sin asociarlo a los pensamientos ansiógenos que suele generar. Este tipo de técnicas suelen ir incluidas en programas más amplios de mínimo 8 semanas (MBSR). Ha demostrado ser efectiva para tratar el dolor crónico en adultos.
Respiración profunda o diafragmática
La técnica consiste en enseñar al adolescente a realizar inspiraciones y espiraciones a un ritmo más lento de lo habitual y utilizando el abdomen. Permite al adolescente relajarse cuando aparece el dolor o disminuir su intensidad en momentos agudos, así como prevenir una crisis de ansiedad asociada a dicho dolor.
Relajación muscular progresiva de Jacobson
Esta técnica ayuda a relajar la musculatura voluntaria como medio para alcanzar mayor calma interior. Es utilizada para el manejo de la ansiedad excesiva así como para facilitar la conciliación del sueño. Se trata, además, de una técnica indirecta de manejo del dolor, que se consigue a largo plazo y como consecuencia de la distensión muscular abdominal.
Distracción
El objetivo de la distracción es captar la atención, manteniendo el pensamiento ocupado y alejado del dolor. Los elementos para retener la atención han de ser adecuados a la edad y grado de madurez del paciente. Parece influir sobre el dolor al contribuir a una mayor relajación, disminuyendo la tensión. Ejemplos de distracción son: música, contar números, fijar la mirada, presionar con los dedos, hablar sobre lugares favoritos, ver la televisión, juegos interactivos, etc.
Técnicas de visualización
Es una técnica que busca disminuir la activación fisiológica y conseguir un estado de relajación profunda. El ejercicio consiste en guiar al paciente a través de la imaginación de escenas agradables al mismo tiempo que practica la respiración profunda. Con esta técnica conseguimos que se establezca un periodo libre de dolor o, si este permanece, que sea poco intenso. El adolescente puede controlar mejor su dolor y la ansiedad asociada a él.
Otras medidas de tratamiento
Hasta un 40% de los pacientes con dolor abdominal crónico recurren a algún método alternativo como la osteopatía, estimulación nerviosa eléctrica percutánea (útil en el dolor abdominal muscular), yoga(21), biofeedback, aromaterapia, masajes, acupuntura, homeopatía, quiropraxis. No hay pruebas de la eficacia de ninguno de estos métodos, que además pueden producir efectos adversos e interferir con los tratamientos convencionales.
Hasta un 40% de los pacientes con DAC recurren a algún método alternativo: osteopatía, estimulación nerviosa eléctrica percutánea, yoga, aromaterapia, masajes, acupuntura, homeopatía, quiropraxis…
No hay pruebas de su eficacia y además pueden producir efectos adversos e interferir con los tratamientos convencionales
Es importante destacar, además que el 41% de los niños mejoran con placebo y hasta en el 17% desaparece el dolor(22).
Medicina complementaria/alternativa
Productos de herbolario: aceite de menta:
Se trata de un agente antiespasmódico natural con numerosos estudios que avalan su eficacia en edad pediátrica(23,24). Produce relajación del músculo liso, modulación de la sensibilidad visceral, efecto antimicrobiano y modulación del estrés psicosocial. Algunos autores recomiendan el uso de este fármaco en forma de cápsulas con cubierta entérica durante 2-4 semanas como tratamiento de elección.
La falta de regulación hace que no todos estos productos lleven una cubierta adecuada sobre la menta, haciendo que esta se libere en el estómago y origine pirosis como efecto secundario.
Conclusiones
Establecer el tratamiento más adecuado para el DAC en pacientes adolescentes es complicado, ya que se disponen de escasos estudios en esta población, siendo los mismos, además, de mala calidad metodológica. Por otro lado la fisiopatología del proceso no está bien definida y existe un efecto placebo importante. Es preciso una estrategia holística de manejo del niño y la familia. La restricción de azúcares, la suplementación con fibra o la dieta FODMAPs no ha demostrado ser eficaz en el control del dolor en estos pacientes. Permanece por aclarar la verdadera eficacia de los fármacos para el tratamiento de los trastornos funcionales gastrointestinales en niños. Existen pruebas que sugieren la eficacia de los probióticos, aunque queda pendiente por aclarar la eficacia relativa de las diferentes cepas y dosis; el tratamiento cognitivo-conductual y la hipnoterapia. No obstante se necesitan más ensayos con metodología correcta.
Tablas y figuras
Tabla I. Causas orgánicas de dolor abdominal crónico
|
Dolor abdominal tipo dispepsia |
Dolor abdominal periumbilical tipo cólico (con/sin alteración del ritmo intestinal) |
|
|
Tabla II. Datos fundamentales historia clínica
|
|
|
|
|
|
Tabla III. Síntomas y signos de alarma
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Tabla IV. Indicadores de riesgo psicosocial
|
|
|
|
|
|
|
|
Tabla V. Pruebas complementarias de primer nivel
|
Dolor abdominal tipo dispepsia |
Dolor abdominal generalizado con/sin alteración del ritmo intestinal |
|
|
|
* Se realizará si la sospecha de estreñimiento por la anamnesis y la exploración física no son concluyentes. ** Indicada si existe sospecha de patología pancreatobiliar o síntomas genitourinarios. |
|
Tabla VI. Pruebas complementarias a realizar en consulta de Gastroenterología pediátrica
|
Dolor abdominal tipo dispepsia |
|
|
Enf. úlcero-péptica |
Endoscopia digestiva alta |
|
Reflujo gastroesofágico |
pHmetría-impedanciometría, endoscopia digestiva alta |
|
Pancreatitis |
Ecografía abdominal, TC abdominal, amilasa/lipasa |
|
Hepatitis |
Ecografía abdominal, bioquímica de función hepática (AST/ALT, BT, FA). Estudio etiológico |
|
Colelitiasis, quiste de colédoco |
Ecografía abdominal |
|
Dolor abdominal generalizado con/sin alteración del ritmo intestinal |
|
|
Estreñimiento de causa orgánica |
Enema opaco, manometría |
|
Enfermedad inflamatoria intestinal |
Calprotectina fecal, gastro-colonoscopia, enteroRMN, VSG y PCR |
|
Malrotación intestinal |
Enema opaco, tránsito digestivo completo |
|
Intolerancia a la lactosa |
Test hidrógeno espirado (si la exclusión de la dieta no es concluyente) |
|
Quiste ovárico |
Ecografía abdominal |
|
Divertículo de Meckel |
Gammagrafía con tecnecio 99 |
|
Enf. Celiaca |
Serología enf. Celiaca (ATGt, EMA) IgA. Estudio HLA-DQ y biopsia intestinal (si precisa) |
Tabla VII. FOODMAPs
|
Carbohidrato |
Estructura |
Factores de malabsorción |
Ejemplo de alimentos |
|
Lactosa |
Disacárido |
Actividad lactásica disminuida en la mayor parte de la población mundial |
Leche de vaca, queso |
|
Fructosa |
Monosacárido |
Absorción pasiva a través de los transportadores GLUT2 y GLUT5 |
Manzana, pera, miel |
|
Fructanos |
Oligosacárido hecho de polímeros de fructosa |
Falta de hidrolasas humanas; malabsorción |
Trigo, cebolla, arroz |
|
Galactanos |
Oligosacárido compuesto de polímeros de galactosa |
Falta de hidrolasas humanas; malabsorción |
Judías, legumbres, |
|
Sorbitol |
Alcohol del azúcar |
Falta de hidrolasas, absorción pasiva |
Albaricoque, cereza, pera |
Anexo I.
|
GRUPOS DE ALIMENTOS |
ALIMENTOS CON ELEVADO CONTENIDO EN FODMAPs |
ALIMENTOS CON BAJO CONTENIDO EN FODMAPs |
|
Lácteos |
Leche de vaca, cabra, oveja Yogures Helados Queso fresco, quesos tiernos |
Leche de vaca sin lactosa Leche de arroz Yogures sin lactosa Sorbetes, helados de hielo Queso curado |
|
Frutas |
Manzana, pera Melocotón, nectarina, albaricoque Cerezas, sandía, granada Paraguayo, mango, caqui Chirimoya, ciruelas Pasas, frutos secos, higos, dátiles Frutas en almíbar o enlatadas en su jugo Zumo de frutas |
Plátano, naranja, mandarina, limón, lima, pomelo Uva, kiwi, melón Fresa, frambuesa, mora Arándano |
|
Verduras y hortalizas |
Brócoli, coliflor, coles de Bruselas Puerro, ajo, cebolla, guisantes Alcachofa, espárragos, remolacha, col, hinojo Aguacate, ajo, batata Champiñones, setas |
Maíz, lechuga, tomate, pepino, zanahoria Acelgas, espinacas, judías verdes, apio Calabacín, calabaza, berenjena, pimiento, rábano Patata |
|
Cereales |
Alimentos elaborados a base de trigo y centeno (si se comen en grandes cantidades como pan, |
Alimentos fabricados a base de maíz, arroz Pan de espelta Avena, mijo, quinoa |
|
Legumbres |
Lentejas, garbanzos, judías blancas, alubias |
|
|
Edulcorantes |
Edulcorantes que terminen en –ol (isomaltitol, sorbitol, xilitol, manitol, E968, E966, E965, E420, E967) Miel |
Glucosa Edulcorantes artificiales no acabados en –ol (E950, E951, E952, E960, E959, E954, E962, E955, E957) |
|
Proteínas |
Carne, pescado, huevos |
Bibliografía
- Casado L, Fernández M, Barrio J, Botija G. Dolor abdominal crónico Guías de actuación conjunta Pediatría Primaria-Especializada. 2017.
- Drossman DA, Hasler WL. Rome IV disorders: disorders of gut brain interaction. Gastroenterology 2016;150:1257-1492.
- Hyams J, Di Lorenzo C, Saps M, Shulman RJ, Staiano A, van Tilburg M. Childhood functional gastrointestinal disorders: Child/adolescent. Gastroenterology 2016: 150:1456-1468.
- Collins BS, Lin HC. Double-blind, placebo-controlled antibiotic treatment study of small intestinal bacterial overgrowth in children with chronic abdominal pain. J Pediatr Gastroenterol Nutr.2011;52:382-6.
- Abbott RA, Martin AE, Newlove-Delgado TV et al. Psychosocial interventions for recurrent abdominal pain in chidwood (review). Cochrane Database of Systematic Reviews 2017, Issue 1.
- Huertas-Ceballos A, Logan S, Bennett C, Macarthur C. Dietary interventions for recurrent abdominal pain (RAP) and irritable bowel syndrome (IBS) in childhood. Cochrane Database Syst Rev. 2009;1:CD003019.
- Chumpitazi BP. Update on Dietary management of Childhood Functional Abdominal Pain Disorders. Gastroenterol Clin N Am.2018;47:715-26.
- Wirth S, Klodt C, Wintermeyer P, Berrang J, Hensel K, Langer T et al. Positive or negative fructose breath test results do not predict response to fructose restricted diet in children with recurrent abdominal pain: results from a prospective randomized trial. Klin Paediatr.2014;226:268-73.
- Chumpitazi BP, Cope JL, Hollister EB, Tsai CM, McMeans AR, Luna RA et al. Randomised clinical trial: gut microbiome biomarkers are associated with clinical response to a low FODMAP diet in children with the irritable bowel síndrome. Aliment Pharmacol Ther.2015;42:418-27.
- Horvarth A, Dziechciarz P, Szajewska H. Systematic review of randomized controlled trials: fiber supplements for abdominal pain-related functional gastrointestinal disorders in childhood. Ann Nutr Metab.2012;61:95-101.
- Gupta S, Schaffer G, Saps M. Pediatric irritable bowel syndrome and other functional abdominal pain disorders: an update of non-pharmacological treatments. Expert Rev Gastroenterol Hepatol. 2018;12:447-56.
- Abbott R, Martin A, Newlove-Delgado TV, Bethel A, Whear RS, Thompson Coon J et al. Recurrent Abdominal Pain in Children: Summary Evidence From 3 Systematic Reviews of Treatment Effectiveness. J Pediatr Gastroenterol Nutr.2018;67:23-33.
- Roohafza H, Pourmoghaddas Z, Saneian H, Gholamrezaei A. Citalopram for pediatric functional abdominal pain: a randomized, placebo-controlled trial. Neurogastroenterol Motil.2014;26:1642-50.
- Saps M, Youssef N, Miranda A, Nurko S, Hyman P, Cocjin J et al. Multicenter, randomized, placebo-controlled trial of amitriptyline in children with functional gastrointestinal disorders. Gastroenterology.2009;137:1261-9.
- Ding, Fang Chao L, Karkhaneh, Zorzela L, Jou H, Vohra S. Probiotics for paediatric functional abdominal pain disorders: A rapid review. Paediatr Child Health.2019;24:383-94.
- Sadeghian M, Farahmand F, Fallahi GH, Abbasi A. Cyproheptadine for the treatment of functional abdominal pain in childhood: a double-blinded randomized placebo-controlled trial. Minerva Pediatrica.2008;60:1367-74.
- Pourmoghaddas Z, Saneian H, Roohafza H, Gholamrezae A. Mebeverine for pediatric functional abdominal pain: a randomized, placebo-controlled trial. BioMed Res Int.2014;2014:191026.
- Fisher E, Law E, Dudeney J, Eccleston C, Palermo TM. Psychological therapies (remotely delivered) for the management of chronic and recurrent pain in children and adolescents. Cochrane Database Syst Rev.2019;4:CD011118.
- Lalouni M, Ljótsson B, Bonnert M, Ssegonja R, Benninga M, Bjureberg J. Clinical and Cost Effectiveness of Online Cognitive Behavioral Therapy in Children With Functional Abdominal Pain Disorders. Clin Gastroenterol Heaptol.2019;17:2236-44.
- Bonnert M, Olén O, Lalouni M, Hedman-Lagerlöf E, Särnholm J, Serlachius E, et al. Internet-Delivered Exposure-Based Cognitive-Behavioral Therapy for Adolescents With Functional Abdominal Pain or Functional Dyspepsia: A Feasibility Study. Behavior Ther.2019;50:177-88.
- Korterink JJ, Ockeloen LE, Hilbink M, Benninga MA, Deckers-Kocken JM. Yoga Therapy for Abdominal Pain-Related Functional Gastrointestinal Disorders in Children: A Randomized Controlled Trial. J Pediatr Gasterol Nutr.2016;63:481-7.
- Hoekman DR, Zeevenhooven J, van Etten-Jamaludin FS , Douwes Dekker I, Benninga MA, Tabbers MM et al. The Placebo Response in Pediatric Abdominal Pain-Related Functional Gastrointestinal Disorders: A Systematic Review and Meta-Analysis. J Pediatr.2017;182:155-63.
- Chumpitazi BP, Kearns GL, Shulman RJ. Review article: the physiological effects and safety of peppermint oil and its efficacy in irritable bowel syndrome and other functional disorders. Aliment Pharmacol Ther.2018;47:738-52.
- Weerts RM, Masclee AM, Witteman BJM, Clemens CHM, Winkens B, Brouwers JRBJ et al. Efficacy and Safety of Peppermint Oil in a Randomized, Double-Blind Trial of Patients With Irritable Bowel Syndrome. Gastroenterology. 2020;158:123-36.