Dolor de espalda en adolescentes
Dolor de espalda en adolescentes
L. Rodríguez Molinero
Pediatra Acreditado en Medicina de la Adolescencia por la AEP. Hospital Campo Grande. Valladolid.
Fecha de recepción: 20 de octubre 2019
Fecha de publicación: 31 de octubre 2019
Adolescere 2019; VII (3): 51.e15-51.e23
Resumen
|
El dolor de espalda es una de las molestias más frecuentes de las personas a lo largo de su vida. Es motivo de consulta diario y supone un malestar que causa gastos y sobre todo altera la calidad de vida. Generalmente está relacionado con la involución ósea fisiológica y otros procesos patológicos. Sorprende que en la adolescencia en que se supone una salud ósea ideal, estas molestias también sean frecuentes. Y esto es así debido al estilo de vida y a ciertas posturas que mantienen a esta edad. En esta guía-protocolo, se pretende recordar la importancia clínica. Se valora la importancia de la Educación para la Salud y la Promoción de la Salud, orientada a pediatras de Atención Primaria. Palabras clave: Adolescencia; Dolor de Espalda; Educación para la salud y Promoción de la Salud. |
Abstract
|
Back pain is one of the most frequent discomforts people face throughout their lives. It is a reason for daily consultation, it is cost consuming and above all, it alters the quality of life. It is usually related to physiological bone involution and other pathological processes. It is hence, surprising that in adolescence, when ideal bone health is assumed, these discomforts are also frequent. This is due to adolescent lifestyle and certain postures. This protocol-guide highlights its clinical relevance. Health Education and Health Promotion performed by Primary Care pediatricians, is here appreciated. Key words: Adolescence; Back pain; Health education and Health Promotion. |
Introducción
La espalda es la parte del tronco que va del cuello a la cintura. En ella existen muchas estructuras, como la piel, la columna vertebral, el aparato osteoligamentoso que la sostiene, la médula espinal y algunas vísceras que por su proximidad pueden afectar y ser afectadas de una u otra forma. Cualquiera de estas estructuras pueden producir dolor local, pero sobre todo, cuando hablamos de dolor de espalda (DE), nos estamos refiriendo, por ser lo más frecuente, a la columna vertebral (CV) y el sistema musculoligamentoso que la soporta.
Cuando hablamos de dolor de espalda, nos estamos refiriendo, por ser lo más frecuente, a la columna vertebral y el sistema musculoliga-mentoso que la soporta
El DE es una de las molestias más comunes que tenemos todos a lo largo de nuestra vida. La adolescencia es probablemente la etapa más benigna a este respecto, pero aún así, no son raras las consultas.
La espalda comprende varias partes que hay que tener en cuenta para entender las causas y orientar los tratamientos. Estas partes son el cuello, el dorso del tórax, la zona lumbar y el sacro-coxis.
Desde el punto de vista clínico, la espalda va desde la primera vértebra cervical (axis) hasta la última (coxis).
Las funciones de la CV son muy importantes. Conforman el eje de nuestra bipedestación, protegen la médula espinal y dan soporte a las estructuras que contienen las vísceras torácicas y abdominales.
Desde un plano coronal, la CV es recta, mientras que en el plano sagital, contiene dos curvas bien definidas, la dorsal y la lumbar.
El propósito de esta guía es recordar la importancia clínica de la columna, la pérdida de bienestar que produce el dolor, y los gastos que ocasiona, tanto para las economías familiares como sociales.
El propósito de esta guía es recordar la importancia clínica de la columna, la pérdida de bienestar que produce el dolor, y los gastos que ocasiona, tanto para las economías familiares como sociales
Embriología de la columna vertebral
Hacia la tercera semana del embrión se forman tres capas embriológicas: ectodermo, mesodermo y endodermo. Del mesodermo se formarán las somitas de donde se derivarán las vértebras y las costillas a través de los dermatomos, miotomos y esclerotomo. Posteriormente, sobre la cuarta semana, aparecerán a partir del esclerotomo los osteoblastos, condroblastos y fibroblastos, esenciales para la formación de los huesos del esqueleto.
Durante los cuatro primeros meses, del esclerotomo se van a ir formando unas áreas densas y otras menos densas, alternadas, que rodearán la médula espinal. Las áreas más densas formarán los cuerpos vertebrales, y las menos densas los discos intervertebrales (núcleo pulposo y anillo fibroso). Todo este proceso está regido por genes actualmente bien conocidos (Genes HOX).
Durante este periodo embrionario-fetal se forman las dos curvas de la CV primarias, la dorsal y la sacra. Después del nacimiento, se formarán las otras curvas secundarias, cuando el lactante levante la cabeza (curva cervical) y cuando empiece la marcha (curva lumbar).
Después del nacimiento, se formarán las otras curvas secundarias, cuando el lactante levante la cabeza (curva cervical) y cuando empiece la marcha (curva lumbar)
Finalmente, la musculatura se formará a partir de los miotomos(1).
Biomecánica de la CV
La unidad funcional de la CV es responsable de su movilidad. Esta está formada por los cuerpos vertebrales, los discos intervertebrales, los ligamentos, las articulaciones y las carillas articulares. Esta multitud de unidades funcionales permite movimientos en las tres dimensiones: flexión, extensión, lateralización y rotación.
La columna vertebral está formada por los cuerpos vertebrales, los discos inter-vertebrales, los ligamentos, las articulaciones y las carillas articulares
Las diferentes curvaturas de la CV (cervical, dorsal y lumbar, ya que la sacra no parece tener mucha significación en este caso), permiten que la resistencia a la compresión sea mayor. Se sabe que la resistencia de una columna es proporcional al cuadrado del número de curvaturas más uno. Es decir, tres al cuadrado más uno, sería igual a 10. Por tanto las curvaturas de la CV permiten soportar diez veces más compresión que si fuera recta(2).
Las diferentes curvaturas de la CV (cervical, dorsal y lumbar), permiten que la resistencia a la compresión sea mayor
Musculatura principal de la espalda
Se describen dos tipos de músculos en la espalda: unos (más profundos) dedicados a mantener el equilibrio de la CV, y otros (más superficiales) orientados al movimiento.
Se describen dos tipos de músculos en la espalda: uno dedicado a mantener el equilibrio de la CV, y otro orientado al movimiento
La musculatura dedicada a mantener el tono, situada a nivel más profundo está permanentemente activa, tiene baja fatigabilidad y su metabolismo es aeróbico. Comprende los siguientes músculos: el cuadrado de los lomos, los extensores profundos de la espalda y el trapecio superior. Otros son de pequeño tamaño y van de una vértebra a otra. No toleran grandes esfuerzos y se suelen lesionar en esfuerzos mantenidos e intensos. Los estiramientos se suelen recomendar para esta musculatura. Existen otros músculos que estabilizan la pelvis y la zona lumbar, como son: el psoas ilíaco, los isquiotibiales y transverso abdominal.
La musculatura del movimiento, junto a la musculatura de las extremidades superiores, contribuye a dar una movilidad característica al cuerpo. Son músculos rápidos, potentes, de alta fatigabilidad y gran velocidad de contracción. Los más relevantes son: el romboides, el trapecio inferior y el trapecio medio(3).
La postura
La postura es el resultado de la acción de las diferentes estructuras de la CV, y está relacionada con la herencia, los hábitos y diferentes alteraciones óseas. Para la evaluación de la alineación corporal hay que tener en cuenta los siguientes conceptos:
La postura es el resultado de la acción de las diferentes estructuras de la CV, y está relacionada con la herencia, los hábitos y diferentes alteraciones óseas
La postura propiamente dicha, sea estática o dinámica. La primera es la que se presenta de forma instantánea, y la segunda es el resultado de la adaptación corporal a la acción de la gravedad.
La acción de la gravedad. El esfuerzo corporal por mantener la bipedestación.
El centro de gravedad. Es el centro teórico corporal sobre el que se ejercen las fuerzas gravitatorias. Se encuentra situado en la pelvis, anterior al sacro (segunda vértebra sacra, S-2). En las mujeres, se encuentra más abajo que en los hombres, debido a que las mujeres poseen una pelvis y muslos más pesados y piernas más cortas.
Línea de peso. Es lugar resultado de la proyección vertical del centro de gravedad en posición erecta.
Superficie de apoyo. Es el área anatómica sobre la que descansa el peso corporal.
Base de sustentación. Constituida por la superficie que ocupa la superficie de apoyo.
La alineación erecta corporal se debe a la acción de los músculos anteriores-abdominales y los posteriores o dorsales. Se describen dos planos: el sagital y el coronal, que dividen el cuerpo en dos mitades: anterior o posterior que deben ser simétricas. Si esto no es así, puede deberse a deformidades(4).
La alineación erecta corporal se debe a la acción de los músculos anteriores-abdominales y los posteriores o dorsales
El dolor de espalda
El estilo de vida de los niños y adolescentes actuales ha acrecentado el interés por conocer las molestias de espalda
El estilo de vida de los niños y adolescentes actuales ha acrecentado el interés por conocer las molestias de espalda. El DE inespecífico en adolescentes presenta una alta prevalencia en nuestro medio, y está asociado a diversos factores (edad, sexo femenino, práctica deportiva, tiempo empleado en el ordenador o la televisión, historia familiar, problemas emocionales, con los compañeros y síntomas de hiperactividad)(4).
Epidemiología
En una encuesta realizada en el año 2016 en una ciudad española, con una muestra de 887 adolescentes para valorar el dolor de espalda en el último año, se les proporcionó un cuestionario, previamente validado, en el que se preguntaba por el sedentarismo, la actividad deportiva, el uso de mochila en los desplazamientos diarios, la historia familiar y algunos factores psicosociales. El 66% de los encuestados había sufrido dolor de espalda en el último año. Encontraron mayor prevalencia en chicas e incremento del dolor en niñas en función de la edad. Había un aumento en la prevalencia del dolor a los 14 años. Encontraron una relación estadísticamente significativa entre dolor de espalda y no practicar deporte, como también con el tiempo que se pasa delante del ordenador o la televisión, con la historia familiar conocida y también con síntomas emocionales, hiperactividad y problemas con compañeros, siguiendo los ítems del Strengths and Difficulties Questionnaire (SDQ)(5,6).
Se ha encontrado una relación estadísticamente significativa entre dolor de espalda y no practicar deporte, como también con el tiempo que se pasa delante del ordenador o la televisión, con la historia familiar conocida y también con síntomas emocionales
Por otra parte, en otros estudios se halló que el DE se incrementa con la edad, apareciendo más pronto y con más frecuencia en chicas que en chicos (Jeffries, Milanese, &Grimmer-Somers, 2007; Trevelyan&Legg, 2006).
Como consecuencia de una mala salud de la espalda, los adolescentes pueden ver limitadas sus actividades diarias entre un 10% y un 40% (Kovacs et al., 2003; Watson et al., 2002).
Una mala salud de la espalda se asocia a una disminución de la calidad de vida, y a un incremento de las posibilidades de tener que visitar al profesional sanitario, del uso de analgésicos y del absentismo escolar (Roth-Isigkeit, Thyen, Stoven, Schwarzenberger, &Schmucker, 2005).
Por otro lado, se sabe que experimentar dolor lumbar en edades tempranas es un factor de riesgo para padecer dolor lumbar en la etapa adulta (Brattberg, 2004; Feldman, Shrier, Rossignol, &Abenhaim, 2001).
Las consecuencias de los problemas lumbares son importantes desde una perspectiva personal y social. Por ejemplo en temas como la recurrencia del dolor, el absentismo escolar, la búsqueda de profesionales sanitarios, la modificación de hábitos de vida, o la reducción de actividades a causa de problemas lumbares, etc. (Burton et al., 2006).
Hasta el momento, no se conocen pruebas definitivas que aboguen por una intervención educativa para la prevención del dolor lumbar o de sus consecuencias en los escolares (Burton et al., 2006; Steele, Dawson, & Hiller, 2006).
En un estudio sobre 219 escolares de entre 12 y 15 años a los que se les midieron las curvaturas de la CV mediante el Spinal Mouse (sistema electromecánico computerizado y no invasivo que mide la curvatura espinal en diferentes posturas), se puso de manifiesto “el número de alteraciones de la columna es un 45% mayor en las chicas que en los chicos“ y “el grupo de las chicas presentó una mayor angulación en las diferentes curvas del raquis (columna vertebral) y un mayor número de alteraciones en las inclinaciones vertebrales. Por otro lado, los chicos presentaron una mayor rectificación de la columna torácica, adquiriendo una posición más erguida” (Espada, 2019).
“Tras analizar la espalda de los escolares comprobamos que el número de alteraciones de la columna es un 45% mayor en las chicas que en los chicos”, explica María Espada, investigadora miembro del Grupo de Investigación Psicosocial en el Deporte de la Facultad de Ciencias de la Actividad Física y el Deporte de la Universidad Politécnica de Madrid (UPM).
Los datos obtenidos mostraban que las niñas tenían una angulación más cifótica (curvatura hacia fuera) en las primeras vértebras torácicas (T2-T4) y entre la L5 y S1. También presentaban una angulación más lordótica (curvatura hacia dentro) entre las vértebras T10 y L3. “Esto nos hace pensar que su mayor curvatura natural en la columna repercute en que otras zonas tengan también una mayor curvatura como efecto compensador”. (Espada,2019).
Clínica del dolor de espalda
El DE puede ser agudo (menos de seis semanas), subagudo (entre 6 semanas y tres meses) y crónico (más de 3 meses). Como todos los dolores, si se recogen datos sobre sus características, se puede interpretar su origen. Así se distinguen varios tipos(7):
Como todos los dolores, si se recogen datos sobre sus características, se puede interpretar su origen
Dolor mecánico. Se alivia con el reposo y suele ser localizado. Es consecuencia de la actividad mantenida de una articulación o por sobrecarga. Se calma con el reposo nocturno.
Dolor físico. Consecuencia de lesiones de los tejidos que producen sustancias P. Éstas estimulan las terminaciones sensitivas, que a través del eje espinotalámico llegan a la corteza cerebral. Suele ser continuo y se relaciona con las dermatomas.
Dolor psicógeno. Está más relacionado con situaciones de estrés o emocionales, y puede asociarse a dolor en otras partes, como abdomen o cabeza.
Dolor inflamatorio. Es el que aparece en enfermedades infecciosas, reumáticas o tumorales. No calma con el reposo y persiste durante el sueño. Puede aparecer con cualquier movimiento.
Dolor local. Se presenta cuando se dañan estructuras mesodérmicas (periostio, ligamentos, tendones, músculos…).
Dolor radicular. Es aquel dolor agudo que sigue una trayectoria radicular desde su origen espinal a las extremidades y suele estar causado por compresión a la salida de las raíces nerviosas. El ejemplo más típico es la ciática.
Dolor proyectado o referido. Es aquel que procede de una víscera y se percibe en la CV. Las enfermedades pelvianas dan dolor referido a la región sacra, los del bajo abdomen, en la región lumbar (L2 a L4), y las vísceras abdominales altas, en la CV dorso-lumbar (D8 a L2).
Causas y factores predisponentes
Tratándose de adolescentes sanos cuyo desarrollo corporal y óseo está teóricamente bien, las causas y factores más importantes del DE hay que buscarlos en su estilo de vida: actividad física, posturas habituales, tanto en ambiente familiar como escolar, transporte de mochilas, sea de material académico o deportivo
Tratándose de adolescentes sanos cuyo desarrollo corporal y óseo está teóricamente bien, las causas y factores más importantes del DE hay que buscarlos en su estilo de vida: actividad física, posturas habituales, tanto en ambiente familiar como escolar, transporte de mochilas, sea para transportar material académico o deportivo. A estas edades aún no suele haber actividad laboral que suponga repercusión en la CV. Afortunadamente, casi siempre son dolores agudos y en pocas ocasiones son crónicos. En este caso se multiplican por cuatro las posibilidades de persistir en la edad adulta(8,9).
Entre los factores predisponentes más comunes se describen los malos hábitos posturales, el sedentarismo, el sobrepeso, la gran velocidad de crecimiento, las tallas altas, actividades que suponen vibraciones o microtraumatismos articulares y entrenamientos inadecuados para la edad y desarrollo del adolescente. Como factores protectores se han encontrado padres con estudios universitarios y que además suelen practicar la natación.
Hasta los dieciséis años es obligatoria la escolaridad, y la mayoría de los adolescentes llevan mochila. Por tanto, la primera causa es la relación entre el peso, el diseño y la colocación de la mochila. Esta debe situarse de forma que el centro de gravedad esté lo más cerca posible del eje corporal. Sheir-Neiss, en un estudio sobre mil adolescentes de 12 a 18 años, encontraron significativa la relación entre estos parámetros de la mochila y el DE que no se producían en los adolescentes que no la usaban. En otros estudios se ha encontrado relación significativa entre DE y mobiliario doméstico o escolar, así como la adecuación del pupitre a la talla del alumno(10). También se ha demostrado que la asimetría de las extremidades inferiores, el sedentarismo y algunos problemas psicosociales, como el estrés, el cansancio y algunos estados emocionales facilitan la aparición de DE. Se ha constatado que el DE es más frecuente en chicas que en chicos, sin saber cuál es el factor determinante.
Otros factores que se han detectado en el DE, son el abuso de los dispositivos para las nuevas tecnologías de la información y comunicación (smartphones, tabletas, videojuegos…) y su relación con la flexibilidad de los cuádriceps e isquiotibiales(11).
Diagnóstico
La historia clínica (HC) es clave para entender el DE y su repercusión en el adolescente. La HC tiene unas peculiaridades a tono con la sensibilidad del adolescente cuando está en la consulta. Hay que ganarse su confianza, y a partir de ahí construir una relación que en sí misma es terapéutica, además de lograr la máxima información sobre sus quejas. El modelo de entrevista biopsicosocial nos ayuda: interesarse por las causas a las que atribuye sus molestias, valorar acontecimientos vitales acaecidos, indagar sobre su estado de ánimo, ansiedad o calidad del sueño, conocer sus pensamientos y cómo son las relaciones familiares. Cuando atendemos a adolescentes, siempre hay que pensar que puede haber otras razones que afectan a su salud y que la consulta es una oportunidad para ofrecer servicio y tratamiento.
El modelo de entrevista biopsicosocial nos ayuda: interesarse por las causas a las que atribuye sus molestias, valorar acontecimientos vitales acaecidos, indagar sobre su estado de ánimo, ansiedad o calidad del sueño, conocer sus pensamientos y cómo son las relaciones familiares
Se debe preguntar por la forma de inicio del DE (brusca o paulatina); determinar el tipo de dolor, físico, mecánico, inflamatorio, tumoral, radicular, diferido o psicógenos descritos(11) (Tabla I).
Exploración física
Bipedestación. Inspección en los planos sagital y coronal; la presencia de curvaturas, deformidades, cicatrices (de intervenciones previas, heridas o traumatismos), contracturas, asimetrías, anomalías craneofaciales que se pueden asociar con alteraciones vertebrales, la forma del pie y la pisada. Palpación de las apófisis espinosas, por si existieran puntos dolorosos. Con las manos en las crestas ilíacas se puede apreciar si hay acortamiento de extremidades inferiores, y se puede medir con el compás pélvico que incorpora un nivel. Si hubiera atrofias musculares se puede valorar el diámetro de las extremidades.
Decúbito. Explorar la cadera, que con frecuencia da DE, mediante la maniobra de flexión-rotación externa-abducción. El ángulo poplíteo denota si hay acortamiento de los isquiotibiales. Es patológico por encima de 50º. Valorar las alteraciones neurológicas mediante fuerza muscular, sensibilidad, reflejos osteotendinosos, extensión de la pierna (Signo de Lasegue).
Inclinación anterior. Con los brazos caídos, pone de manifiesto la presencia de curvaturas anormales (escoliosis, o la enfermedad de Scheuermann). Esta maniobra debe permitir llegar con los dedos al menos hasta unos 15 cms del suelo.
La marcha muestra la cadencia al andar, la simetría, la pisada, si hay dolor o cojera, y la psicomotricidad (11).
Pruebas complementarias (PC)
En adolescentes el DE suele ser pasajero, benigno y limitado en el tiempo. La mayoría de las veces no precisan ninguna prueba complementaria (PC) ni de laboratorio ni de imagen. Solo en algún caso especial hay que recurrir a las PC.
En adolescentes el DE suele ser pasajero, benigno y limitado en el tiempo. La mayoría de las veces no precisan ninguna prueba complementaria
En caso de dolor inflamatorio sospechoso de infección o proceso reumático, será preciso un estudio bioquímico, serológico, HLA 37, anticuerpos antinucleares, así como pruebas de imagen.
En caso de dolor físico, estudios radiológicos en varias proyecciones y con información por especialista, dadas las sutilezas de las imágenes, que precisan amplia experiencia, además de Resonancia Magnética y Tomografía computarizada. En ocasiones estudios bioquímicos, serológicos y marcadores tumorales pueden ser necesarios.
Si es dolor radicular, se precisan pruebas del tipo Tomografía computarizada, o Resonancia magnética para valorar lesiones de partes blandas.
En caso de dolor referido, depende de la sospecha de la víscera pélvica o abdominal afectada: Urianálisis o ecografía abdominal(11) (Tabla II).
Tratamiento del DE
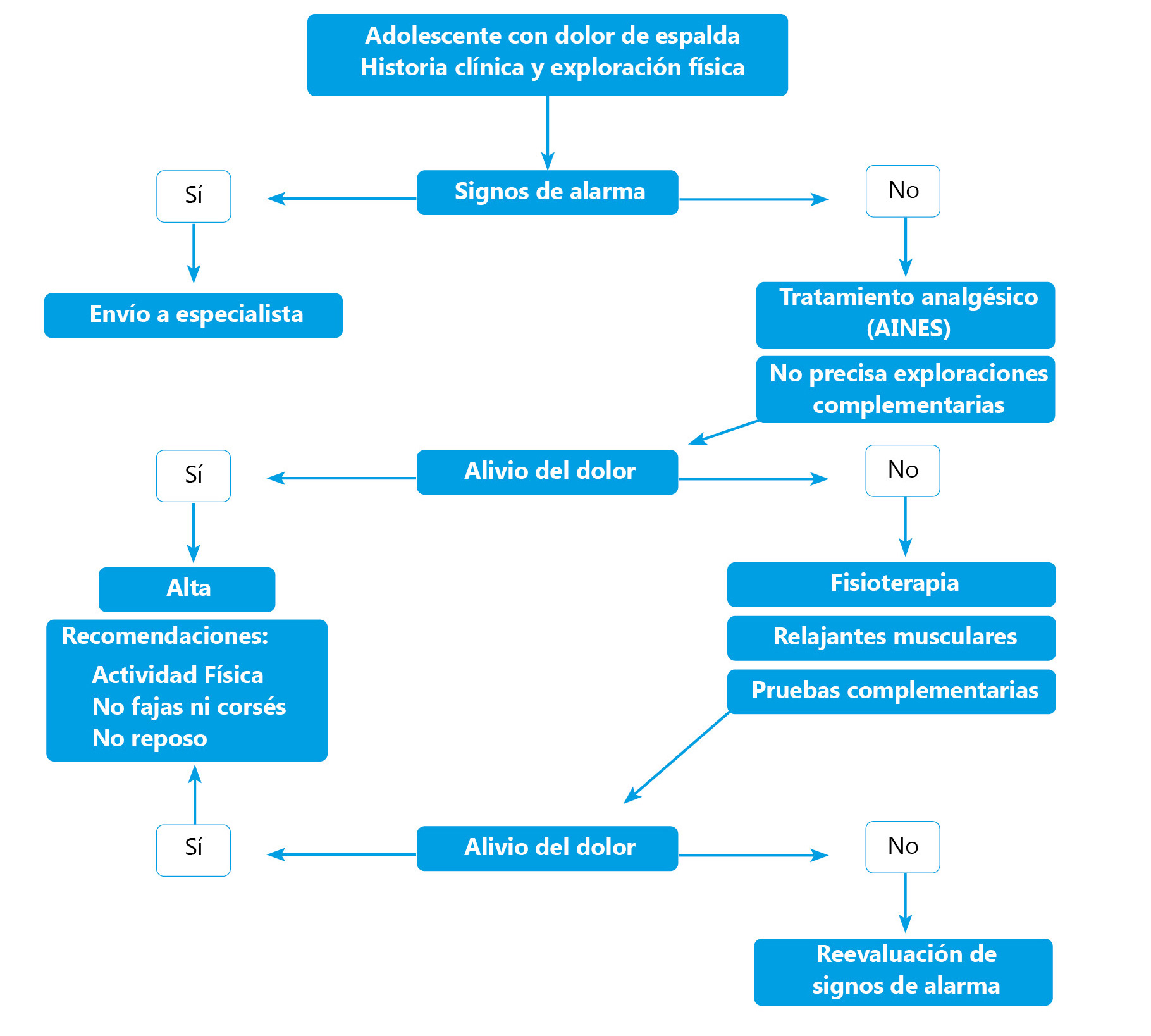
Lo importante del DE es hacer un buen diagnóstico y tener la certeza de que estamos ante un caso benigno. Los tratamientos consisten en calmar el dolor en función de su intensidad mediante los procedimientos mejores. Hay varias formas de conseguirlo. (Tabla III, IV y algoritmo).
Lo importante del DE es hacer un buen diagnóstico y tener la certeza de que estamos ante un caso benigno
Tablas y figuras
Tabla I.
|
Una anamnesis exhaustiva donde se recojan los datos sobre las características del dolor: |
|
|
Una evaluación completa del paciente donde se incluirá un examen físico que recogerá los siguientes parámetros: |
|
Tabla II.
|
|
|
|
|
Tabla III. ¿Qué hacer en caso de dolor de espalda?
|
La mayoría de las personas mejoran de su dolor en pocas semanas siguiendo estos consejos: |
|
MANTÉNGASE ACTIVO Descansar en la cama más de un día puede causar rigidez, debilidad, y una recuperación más lenta. Si puede, manténgase activo. Caminar y hacer estiramientos puede ayudar. Hágalos sin forzar. Cuando se sienta mejor, intente seguir siendo activo. La actividad regular puede ayudar a prevenir el dolor de espalda. |
|
RECIBA UN MASAJE Recibir un masaje puede ayudar a aliviar el dolor de espalda. Pero el alivio puede no ser duradero. Acuda siempre a profesionales especializados. |
|
APLÍQUESE CALOR Una manta eléctrica, aplicada unos 20 minutos, tres veces al día, o un baño o ducha caliente relaja |
|
DUERMA CÓMODAMENTE Acostado de lado, con una almohada entre las rodillas, o acostado boca arriba, con unas almohadas debajo de las rodillas, puede ayudarle. |
|
VALORE LA TOMA DE ALGÚN MEDICAMENTO Los medicamentos de primera elección son los antiinflamatorios no esteroides (AINES) a la dosis adecuada y durante el menor tiempo posible. |
|
CONSULTE CON UN PROFESIONAL SANITARIO Si el dolor de espalda no mejora después de unas semanas (4 a 6 semanas). Si presenta alguno de los siguientes síntomas, no espere, solicite asistencia médica:
|
Tabla IV. Educación para la salud de la espalda en adolescentes
|
Algoritmo
Bibliografía
1. Neurocirugía contemporánea [en línea]. Consultado en septiembre de 2019. Disponible en: http://neurocirugiacontemporanea.com/doku.php?id=columna_vertebral.
2. Biomecánica de la Columna vertebral [en línea]. Consultado en septiembre de 2019. Disponible en: http://deporteparatodos.com/imagenes/documentacion/ficheros/20090708104943salud_rehabilitacion.pdf.
3. Músculos.org [en línea]. Consultado en septiembre de 2019. Disponible en: https://www.musculos.org/musculos/columna-vertebral.
4. Manual de la espalda. Federación de Asociaciones de Esclerosis Múltiple. Junta de Andalucía. 2017 [en línea]. Consultado en septiembre de 2019. Disponible en: http://www.emsevilla.es/manual-la-espalda/.
5. Martínez-Crespo, G., Rodríguez-Piñero Durán, M., López-Salguero, Al., Zarco-Periñan, MJ., Ibáñez-Campos, T., Echevarría-Ruiz de Vargas, C.: Dolor de espalda en adolescentes: prevalencia y factores asociados. Rehabilitación. Vol. 43. Núm. 2. 2009 (72-80).
6. Miñana-Signes, V., Montfort-Pañegoa, M.: La salud de la espalda en adolescentes entre 12 y 18 años de la Comunidad Valenciana: prevalencia y consecuencias. IV Congreso Intenacional sobre la Enseñanza de la Educación Física y Deporte Escolar. Pontevedra, sept.- 2013 [en línea]. Consultado en octubre de 2019. Disponible en: http://altorendimiento.com/la-salud-de-la-espalda-en-adolescentes-entre-12-y-18-anos-de-la-comunidad-valenciana-prevalencia-y-consecuencias/.
7. Dolor de espalda. Documento de Consenso. Sociedad Española de Medicina General y Sociedad Española de Farmacia Comunitaria. Barcelona 2016.
8. Paez-Moguer, J., Montes-Alguacil, J., García- Paya, I., Medina-Alcántara, M., Margaret-Evans, A., Gijón-Nogueron, G.: Variación de parámetros espacio-temporales en escolares que llevan diferentes cargas de mochila: un estudio transversal. Scientific Report. Volume 9, Article Lumber 12192 (2019).
9. Monroy Antón, AJ., González Catalá, SA., Santillán Trujillo, ML.: Dolor lumbar en jóvenes. Dolor lumbar en adolescentes. Rev. Cubana Invest Bioméd vol. 36 no. 2. abr.-jun. 2017 [en línea]. Consultado en octubre de 2019. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864-03002017000200026.
10. Sheir-Neiss, GI., Kruse, RW., Rahman, T., Jacobson, LP., Pelli, JA.: The association of backpack use and back pain in adolescents. Spine. 2003;28(9):922-30.
11. Frascareli Bento T P et al. Low back pain in adolescents and association with sociodemographic factors, electronic devices, physica lactivity and mental health. J. Pediatr. (Rio J). 2019; 826-834.