Hiperglucemia casual en la adolescencia
Hiperglucemia casual en la adolescencia
B. Corredor Andrés(1), M. Ortega Navaridas(1), R. Girón del Río(1), M.T. Muñoz Calvo(1) (2) (3).
(1)Servicios de Pediatría y Endocrinología. Hospital Infantil Universitario Niño Jesús.(2)Departamento de Pediatría, Universidad Autónoma de Madrid.(3)CIBER Fisiopatología de la Obesidad y Nutrición, Instituto de Salud Carlos III, Madrid.
Fecha de recepción: 20 de septiembre 2017
Fecha de publicación: 30 de octubre 2017
Adolescere 2017; V (3): 75-80
Varón de 10 años y 6 meses remitido por su Pediatra de Atención Primaria por presentar, en un análisis de control, una glucemia en ayunas de 110 mg/dl (normal: inferior a 100 mg/dl). El resto de parámetros analíticos fueron normales. Ante la presencia de cifras elevadas de glucemia en ayunas, se realiza una anamnesis dirigida al paciente, confirmando que estaba en ayunas de 10 horas en el momento de la analítica sanguínea, y no presentaba síntomas de poliuria, polifagia, polidipsia ni pérdida de peso.
Antecedentes personales
Recién nacido a término con peso adecuado para la edad gestacional, desarrollo psicomotor y ponderoestatural adecuado, sin enfermedades reseñables y actualmente no toma ninguna medicación.
Antecedentes familiares
Madre sana, G1A0V1 sin antecedentes de diabetes gestacional en el embarazo. Padre diagnosticado de Diabetes Mellitus (DM) tipo 2 a los 20 años de edad, en tratamiento con inhibidores de la alfa-glucosidasa. Abuelo paterno, dos tíos paternos y un primo paterno por intolerancia a los hidratos de carbono, sin tratamiento farmacológico. Resto de antecedentes no reseñables.
Exploración física
Peso: 35.5 kg (0,39 DE), Talla 138.5 cm (-0,09 DE), IMC: 18.5 kg/m2 (0,10 DE) TA: 98/59 mmHg (p10) FC 95. Exploración por aparatos normal. Desarrollo puberal Tanner 2 (G2P1Aa) con testes de 4 cc.
Pruebas complementarias
Ante la presencia de una glucemia en ayunas mayor de 100 mg/dl y los antecedentes descritos, se solicitó:
— Glucemia en ayunas: 119 mg/dl (normal: inferior a 100 mg/dl en ayunas, alteración de glucemia en ayunas: 100-125 mg/dl y cifras en rango de diabetes: mayor a 126 mg/dl)(1). Hemoglobina glicosilada (HbA1c): 6.4% (normal: inferior a 5.7%, alterada: 5.7% a 6.4% y cifras en rango de diabetes: superior a 6.5%)(1).
Ante una posible alteración en el metabolismo de los hidratos de carbono, se amplía estudio con:
— Estudio de autoinmunidad: Anticuerpos anti células islote (ICA): negativo.
Anticuerpos anti descarboxilasa del ácido glutámico (anti-GAD): negativo Anticuerpos anti tirosinfosfatasa-like (anti-IA2): negativo. Anticuerpos anti insulina (AAI): negativo.
— Péptido C: 0.9 ng/ml (normal: 0.6 – 2 ng/ml) con glucemia de 117 mg/dl.
El paciente presenta negatividad para el estudio autoinmune, y descartamos que se trate del comienzo de una DM tipo 1. Presenta antecedentes familiares (padre, abuelo paterno, dos tios paternos y un primo paterno) de alteración del metabolismo hidrocarbonado. Ante la posibilidad de que se trate de una diabetes monogénica, principalmente tipo MODY (Maturity Onset Diabetes of the Young) se solicita estudio molecular, con el siguiente resultado: Mutación puntual c.559G>T, p.Asp187Tyr en el exón 5 del gen de la glucokinasa (GCK) en heterocigosis, en el cromosoma 7.
Diagnóstico
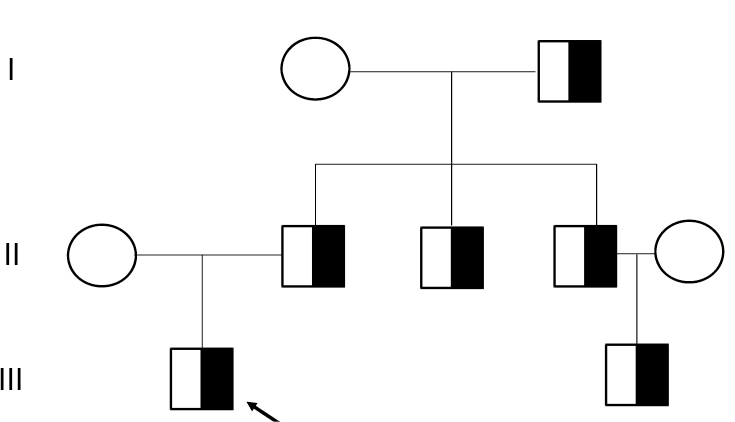
Diabetes tipo MODY, subtipo 2 (mutación en heterocigosis en el gen GCK). Esta enfermedad tiene carácter autosómico dominante, por lo que se amplía estudio a padre, abuelo, tíos y primo paterno, detectándose la misma mutación (Figura 1).
Evolución y tratamiento
El paciente se encuentra sin precisar, por el momento, tratamiento farmacológico. En la última revisión presentaba glucemias prepandiales entre 100 y 120 mg/dl y postprandiales entre 120 y 150 mg/dl, con una HbA1c de 6.4%.
Discusión
La hiperglucemia es un motivo frecuente de consulta en Endocrinología Pediátrica. Si se acompaña de síntomas clásicos, como poliuria, polidipsia, polifagia y a veces pérdida de peso, obliga a un enfoque diagnóstico dirigido a un comienzo de una diabetes tipo 1. Si por el contrario, se encuentra dentro de un proceso agudo, por ejemplo broncoespasmo o infección aguda, en ausencia de los síntomas clásicos obliga al pediatra a pensar que sea una hiperglucemia de estrés, siendo preciso su posterior confirmación fuera del proceso agudo.
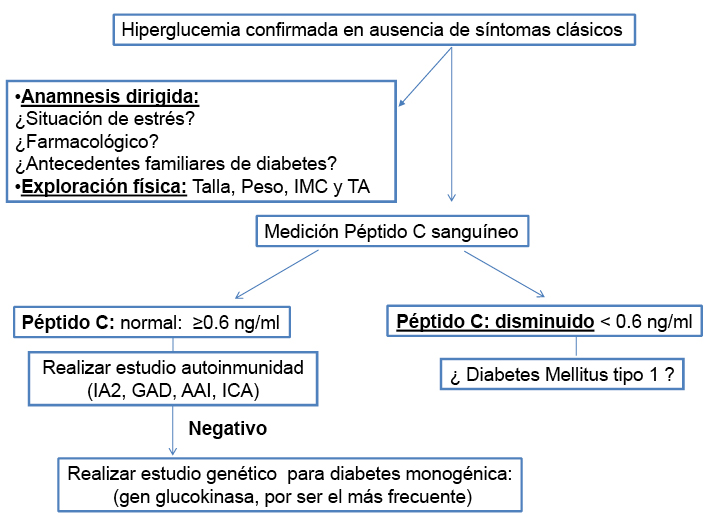
La hiperglucemia asintomática, como el caso presentando, obliga a plantearse un diagnóstico diferencial más amplio, fundamentalmente con la diabetes tipo MODY y la diabetes tipo 2, esta última con clara agregación familiar, sin patrón mendeliano característico(1-3). Ante esta situación, debe ser confirmada la hiperglucemia en un día diferente junto con los niveles de HbA1c (refleja la concentración media plasmática de glucosa en los últimos tres meses) (1). La mayoría de autores recomienda el uso de la medición del péptido C como primer escalón, si este es normal se realizará el estudio de autoinmunidad pancreática(4) (Figura 2). La presencia de Anti-GAD y Anti-IA2 van a ser positivos en el 80% de los pacientes con DM tipo 1 y menos del 1% para el tipo MODY(4,5).
En términos generales, deberemos pensar en esta entidad ante:
• Diabetes diagnosticada en los primeros 6 meses de vida.
• Diabetes no clasificada ni de tipo 1 ni de 2 (anticuerpos negativos, índice de masa (IMC) normal, sin problemas metabólicos asociados y antecedentes familiares positivos de alteración del metabolismo hidrocarbonado).
• Hiperglucemia moderada estable en ayunas (100-150 mg/dl) y Hb1AC estable entre 5.6-7.5%, especialmente si el paciente presenta un IMC normal.
• Persistencia de niveles normales de péptido C a los tres años tras el diagnóstico.
La diabetes tipo MODY representa del 2-5% de los casos de diabetes en Pediatría. En muchas ocasiones los sujetos con esta alteración son diagnosticados de forma errónea como afectados de diabetes tipo 1 (hasta en un 10 % de los casos) o de diabetes tipo 2 (hasta en el 2–5%)(3). Para su diagnóstico es necesario un alto índice de sospecha, y resulta fundamental tener en cuenta la historia familiar, la edad de aparición, el grado de hiperglucemia y la ausencia de autoanticuerpos pancreáticos(1-3). El término MODY hace referencia a un grupo heterogéneo de enfermedades caracterizadas por el desarrollo de hiperglucemia no cetósica antes de los 25 años de edad, en pacientes generalmente no obesos, que presentan importantes antecedentes de diabetes en una sola rama familiar, que sugiere un patrón de herencia autosómico dominante2,5, aunque algunos casos se debe a mutaciones de novo. El avance de la genética molecular ha permitido su clasificación y diagnóstico, y hasta el momento actual se han descrito 13 subtipos, siendo algunos de ellos muy infrecuentes. En la tabla 1 se presentan las características de los diferentes subtipos de MODY más frecuentes(1,3,4,6).
El término MODY hace referencia a un grupo heterogéneo de enfermedades caracterizadas por el desarrollo de hiperglucemia no cetósica antes de los 25 años de edad, en pacientes generalmente no obesos, con antecedentes de diabetes en una sola rama familiar, que sugiere una herencia AD aunque algunos casos se debe a mutaciones de novo
La Diabetes MODY 2 es el subtipo más leve y se debe a mutaciones en heterocigosis en el gen de la GCK. Aproximadamente el 50% de las mujeres portadoras de la mutación en el gen de la GCK, han presentado diabetes gestacional. Hattersley et al(7). observaron que el defecto genético del feto puede ser el causante del bajo peso al nacer cuando la madre no presenta la mutación, lo que demuestra que los cambios en la secreción de la insulina fetal pueden afectar en el crecimiento intrauterino. Si la madre presenta un MODY 2, la hiperglucemia materna hará que se sobrepase el umbral glucémico para la liberación de insulina, aumentando la secreción de la misma y, por tanto, el crecimiento prenatal.
Las mutaciones en heterocigosis en el gen GCK causan hiperglucemia leve y asintomática (100-145 mg/dL) desde el nacimiento, que tiende a empeorar muy poco con el paso de los años y suele diagnosticarse de forma accidental al realizar un análisis de sangre por otro motivo. Los niveles de HbA1c suelen estar ligeramente elevados, 5.5-6.7% pero casi nunca por encima de 7,5%(2,8). Debido a la ausencia de síntomas, con frecuencia el progenitor portador de la mutación desconoce que tiene esta alteración, por lo que es importante realizar la glucemia ambos padres siempre que se atienda a un adolescente con hiperglucemia encontrada casualmente. La evolución de estos pacientes es favorable, debido a que tiene escaso riesgo de evolución a complicaciones micro o macrovasculares, por lo que no requiere tratamiento farmacológico(1-3,6,8). El tratamiento consistiría en llevar un estilo de vida saludable, dieta equilibrada y ejercicio físico.
Para el diagnóstico es necesario un alto índice de sospecha, tener en cuenta la historia familiar, la edad de aparición, el grado de hiperglucemia y la ausencia de autoanticuerpos pancreáticos
Concluimos, que ante la presencia de hiperglucemia en el adolescente, en ausencia síntomas clásicos y fuera del contexto de una enfermedad aguda, se piense en la probabilidad que se trate de una diabetes tipo MODY, siendo el subtipo 2 la más frecuente en nuestro medio.
Tablas y figuras
Tabla 1: Características de los diferentes subtipos de MODY más frecuentes
|
Tipo MODY |
Gen |
Edad al |
Severidad de la hiperglucemia |
Complicaciones microvasculares |
Tratamiento |
|
MODY 1 |
HNF4A |
Adolescente/ Adulto joven |
Hiperglucemia progresiva |
Frecuentes |
Sulfonilureas/ Insulina |
|
MODY 2 |
GCK |
Recién nacido |
Hiperglucemia estable |
Raras |
Ninguno |
|
MODY 3 |
HNF1A |
Adolescente/ Adulto joven |
Hiperglucemia progresiva |
Frecuentes |
Sulfonilureas/ Insulina |
|
MODY 5 |
HNF1B |
Adolescente/ Adulto joven |
Hiperglucemia progresiva |
Frecuentes |
Insulina |
Abreviatura: MODY: Maturity Onset Diabetes of the Young.
Figura 1. Árbol genealógico
Flecha: caso índice.
Símbolo negro: mutación en heterocigosis en el gen de la glucokinasa.
Figura 2. Algoritmo diagnóstico modificado de Shields et al(4)
Bibliografía
1. Standards of medical care in diabetes – 2017: summary of revisions. Diabetes Care. 2017;40(1):1-135.
2. Rubio Cabezas O. Adolescentes con diabetes:¿Es siempre diabetes tipo 1? Adolescere 2013;1(2):111-119.
3. Tapia Ceballos L, Córdoba Borras E, Picazo Angelín B, Ranchal Pérez P. Diabetes MODY. Una causa frecuente de hiperglucemia: Maturity Onset Diabetes of the Young (Mody) An Pediatr 2008;69(6):565-567.
4. Shields B, Shepherd M, Hudson M, McDonald T, Colclough K, Peters J, Knight B, Hyde C, Ellard S, Pearson E and Hattersley A. Population-Based Assessment of a Biomarker-Based Screening Pathway to Aid Diagnosis of Monogenic Diabetes in Young-Onset Patients. Diabetes Care 2017;40(8):1017-1025.
5. Redondo M, Rodriguez L, Escalante M, Smith E, Balasubramanyam A, Haymond M. Types of pediatric diabetes mellitus defined by anti-islet autoimmunity and random C-peptide at diagnosis 2014;14(5):333-340.
6. Rubio-Cabezas O, Hattersley AT, Njølstad PR, et al. ISPAD Clinical Practice Consensus Guidelines 2014. The diagnosis and management of monogenic diabetes in children and adolescents. Pediatr Diabetes 2014;15(20):47–64.
7. Hattersley AT, Beards F, Ballantyne E, Appleton M, Harvey R, Ellard S. Mutations in the glucokinase gene of the fetus result in reduced birth weight. Nat Genet. 1998;19:268-270.
8. Dyer EM, Amin R. Fifteen-minute consultation: monogenic forms of diabetes with onset after age 6 months. Arch Dis Child Educ Pract Ed 2017;0:1–7.