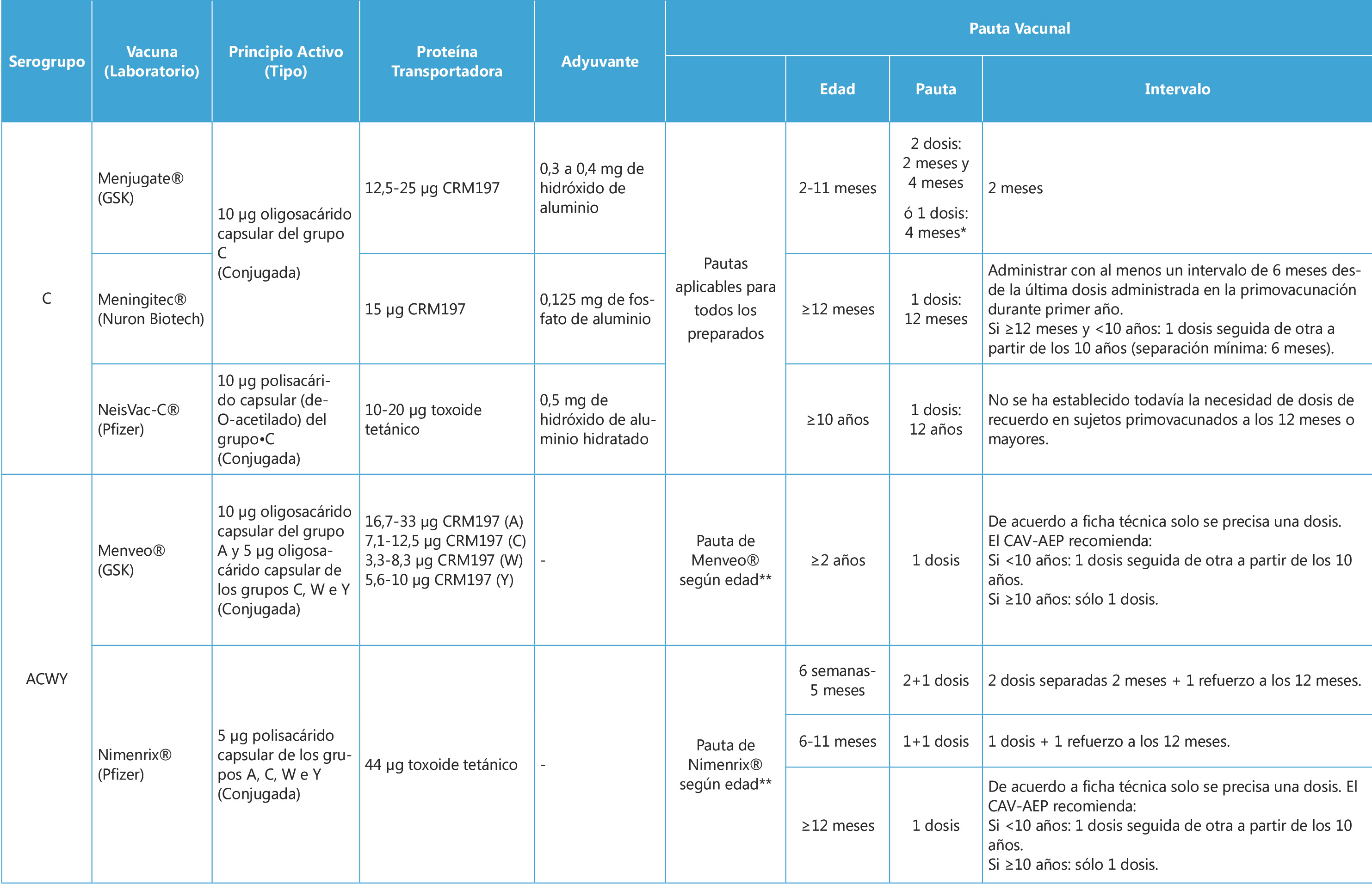
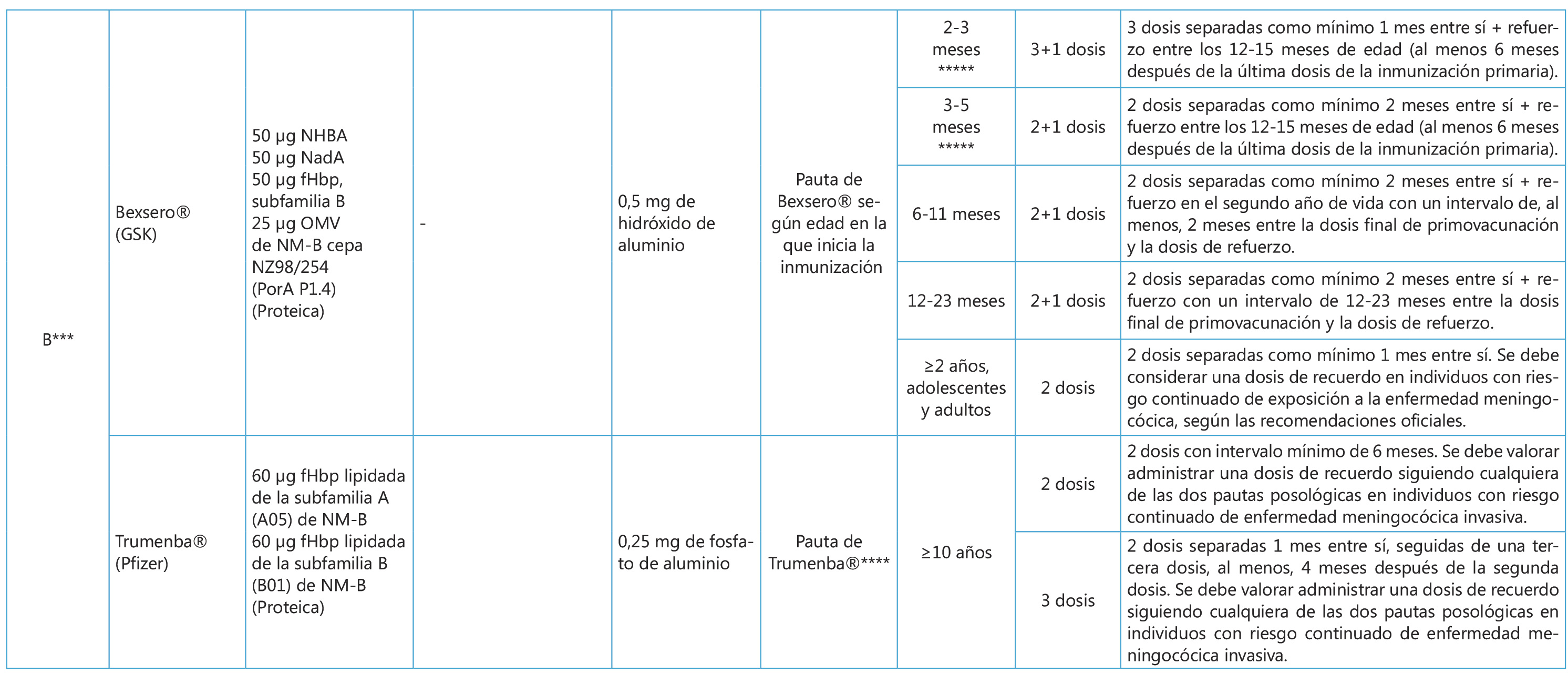
TDAH y otros problemas escolares
TDAH y otros problemas escolares
A. Díez Suárez(1), S. Magallón Recalde(2).
(1)Psiquiatra Infantil. Unidad de Psiquiatría Infantil y Adolescente. Departamento de Psiquiatría. Clínica Universidad de Navarra. Profesora Universidad de Navarra.(2)Psicopedagoga y profesora de la Universidad de Navarra.
Fecha de recepción: 10 de febrero 2020
Fecha de publicación: 28 de febrero 2020
Adolescere 2020; VIII (1): 51-61
Resumen
|
Las principales causas de fracaso escolar en la adolescencia son el trastorno de déficit de atención e hiperactividad (TDAH) y los trastornos de aprendizaje. El TDAH afecta al 5-10 % de la población, y es la causa más frecuente de fracaso escolar. Los factores de riesgo asociados a su aparición son: genéticos (70% de su etiología); y perinatales (pretérmino, bajo peso al nacer, consumo de tabaco durante la gestación). En la mayoría de los casos (50-70%) se acompaña de otros trastornos, principalmente trastorno negativista desafiante, de ansiedad, del humor, tics, del espectro autista y de aprendizaje. El tratamiento de elección es la medicación estimulante (metilfenidato o lisdexanfetamina), o no estimulante (atomoxetina, guanfacina). Siempre se debe acompañar de psicoeducación, puede ser necesario apoyo escolar, o psicoterapia. En los adolescentes con dificultades académicas es prioritario explorar su capacidad lectora, con el objetivo de descartar un trastorno específico de la lectura (TAL), o de la escritura. El trastorno de aprendizaje procedimiental (TAP) se caracteriza por torpeza psicomotriz, problemas asociados de lectoescritura, y en la interacción social por dificultades con el lenguaje pragmático. Estos trastornos requieren una intervención psicopedagógica específica. Palabras clave: TDAH (trastorno de déficit de atención e hiperactividad); Adolescencia; Trastorno específico de aprendizaje de la lectura (TAL); Trastorno de Aprendizaje Procedimental (TAP); Trastorno del desarrollo de la coordinación (TDC). |
Abstract
|
The main causes of school failure in adolescence are attention deficit hyperactivity disorder (ADHD) and learning disorders. ADHD affects 5-10% of the population, and is the most frequent cause of school failure. The risk factors associated with it are: genetic (70% of its etiology); and perinatal (prematurity, low birth weight, smoking during pregnancy). In most cases (50-70%) it is associated with other disorders, mainly oppositional defiant disorder, anxiety, mood, tics, autism spectrum and learning disorders. Pharmacological treatment with stimulant (methylphenidate or lisdexamfetamine), or non-stimulant (atomoxetine, guanfacine) medication is the first choice in adolescents. Psychoeducation with patients and their families must be always present, and school support, or psychotherapy may be necessary. In adolescents with academic difficulties, their reading abilities must be assessed in order to rule out a reading or writing disorder. Procedural learning disorder is characterized by psychomotor clumsiness, associated reading problems, and social interaction due to difficulties with pragmatic language. These disorders require a specific psychopedagogical intervention. Key words: Attention deficit hyperactivity disorder (ADHD); Adolescence; Specific learning disorder; Procedural Learning Disorder; Motor coordination disorder. |
Introducción
Los motivos por los cuales un adolescente puede presentar fracaso académico o problemas escolares que no alcancen el rango de fracaso; como por ejemplo, necesidad de supervisión continuada, rendimiento por debajo de su potencial o gran esfuerzo e implicación para conseguir unos resultados pobres, pueden ser de diversa índole. En este artículo nos centraremos en el TDAH y los dos trastornos de aprendizaje más frecuentes, el trastorno específico de lectura (TAL) y el trastorno de aprendizaje procedimiental (TAP). No obstante, pueden existir otros factores, tales como: cualquier otro tipo de enfermedad neurológica o sistémica que interfiera con el aprendizaje, consumo de algunos medicamentes psicótropos o tóxicos (alcohol, cannabis), otros trastornos psiquiátricos (ansiedad, depresión, psicosis…), maltrato, abuso, disfunción familiar, o factores relacionados con el estilo de vida, tales como uso excesivo de pantallas o adicción a las mismas, mala alimentación o hábitos de sueño inadecuados. Para orientar cada caso de fracaso escolar en adolescentes, el pediatra o el médico de atención primaria deben realizar una entrevista amplia en la que valoren cada una de estas posibilidades.
TDAH
El TDAH es la principal causa de fracaso académico
El TDAH es una de las principales causas de fracaso escolar, los adolescentes con TDAH pueden mostrar una conducta desafiante, aunque en algunos casos, en especial en mujeres, y en el TDAH de predominio inatento, pueden pasar desapercibidos, lo cual conlleva un retraso en el diagnóstico.
Epidemiología
Afecta al 5-10% de los niños y adolescentes, siendo más frecuente en varones (8:1)
Es el trastorno del neurodesarrollo más frecuente en niños y adolescentes, con una prevalencia mundial estimada 5-10%, y se estima que es entre 4 y 8 veces más común en varones, las mujeres consultan menos, por lo que en las muestras clínicas esta proporción es mayor en varones(1). Aproximadamente 30-50% de los niños y adolescentes continuarán presentando síntomas en la edad adulta, y los síntomas que más tienden a persistir son los de inatención e impulsividad, ya que la hiperactividad se va reduciendo con la maduración cerebral(2).
Descripción clínica y diagnóstico
El diagnóstico del TDAH es clínico, es decir, no existe ninguna exploración complementaria (análisis, pruebas de neuroimagen, test ni cuestionarios) que sean imprescindibles ni suficientes para realizar el diagnóstico. Se debe establecer mediante una entrevista clínica detallada con el paciente y su familia, y complementándola con información de los profesores. Tal y como se muestra en la Tabla I, algunas exploraciones complementarias pueden ser recomendables con el objetivo de obtener información adicional (cociente intelectual, pruebas de atención, memoria de trabajo…), o realizar un diagnóstico diferencial con otros tipos de patología (exploración de lecto-escritura, analítica con hemograma y perfil tiroideo, etc). Existen diversas escalas, que pueden realizar los padres o los profesores, como por ejemplo ADHD Rating Scale‐5(3), útiles para realizar el despistaje del trastorno, valorar la intensidad de los síntomas o la mejoría con los tratamientos. En ningún caso una escala sustituye a la entrevista clínica.
Los síntomas cardinales de la inatención son: dificultades para establecer y mantener la atención en aquello que les resulta difícil, tendencia a dispersarse, tendencia a ser olvidadizos y perder objetos
Los sistemas de clasificación internacional de enfermedades, CIE-10 y DSM-5 establecen unos criterios diagnósticos para el TDAH, los más recientes, del DSM-5(5) se muestran en la Tabla II. Estos síntomas deben tener un impacto suficiente en varias áreas de la vida (escolar, familiar, otros), mostrarse durante más de 6 meses, con un inicio antes de los 12 años.
El DSM-5 describe tres presentaciones del trastorno: predominantemente inatento, predominantemente hiperactivo-impulsivo, y tipo combinado. En más de la mitad de los casos, el TDAH se acompaña de otros trastornos psiquiátricos comórbidos, principalmente trastorno negativista-desafiante, trastornos de ansiedad, depresivos, y trastornos de aprendizaje(6). Además de los síntomas nucleares y los trastornos asociados descritos, los adolescentes con TDAH suelen desarrollar con mayor frecuencia: baja autoestima, consumo de tabaco (también más precozmente), alcohol y otros tóxicos, trastornos del sueño, peor adhesión a dietas saludables, riesgo de obesidad y sobrepeso, accidentes y menor esperanza de vida por causas naturales, accidentes y suicidio(7,8). Tanto el diagnóstico precoz como el tratamiento adecuado pueden influir de forma positiva ayudando a prevenir todas las complicaciones descritas. Por otra parte, el hecho de padecer TDAH puede conllevar una serie de aspectos positivos, tales como su espontaneidad, simpatía, mayor energía, entusiasmo, o incluso capacidad para concentrarse mucho en algunos aspectos lo cual les permite destacar en algunas áreas(9).
La hiperactividad e impulsividad se caracterizan por: exceso de energía y movimiento, hablar demasiado e interrumpir, ser impaciente
Factores de riesgo y neurobiología
El TDAH es un trastorno de origen multifactorial, donde intervienen factores genéticos (en principio no modificables) y ambientales (modificables). Es 3-4 veces más frecuente entre los familiares de primer grado de los pacientes con TDAH, su concordancia es mayor en gemelos homocigóticos que heterocigóticos. En estudios de adopción se observa que la prevalencia es mayor en los que provienen de
familias biológicas con TDAH que en los adoptados(10). Los genes relacionados con el TDAH son en su mayoría los que codifican para algunos de los elementos relacionados con los neurotransmisores dopaminérgicos, los cuales a su vez son la diana para los tratamientos estimulantes. También se han identificado genes que intervienen en la regulación de los sistemas noradrenérgicos y serotoninérgicos(11).
En la mayoría de los casos aparecen otros trastornos psiquiátricos asociados, algunos de ellos internalizantes (ansiedad, depresión) y otros externalizantes (trastorno negativista-desafiante, trastorno de conducta), además de tics, dificultades de sueño y mayor riesgo de consumo de tóxicos
Los principales factores de riesgo ambientales se ubican en la etapa perinatal, como por ejemplo, la exposición al alcohol y tabaco durante el embarazo, la prematuridad o el bajo peso al nacer, o los traumatismos craneales. La adversidad psicosocial severa también influye en la aparición de TDAH, aunque es probable que esta esté mediada por la presencia de TDAH en la familia(12).
Todos estos factores pueden contribuir a una serie de disfunciones cerebrales en las personas con TDAH, principalmente en los sistemas que implican a la dopamina y noradrenalina, las cuales modulan las funciones ejecutivas (atención, inhibición y memoria de trabajo). Mediante estudios de resonancia magnética convencional y funcional se han visto diferencias neuroanatómicas, tales como una disminución del volumen de estructuras subcorticales y un retraso en la maduración cerebral, menor actividad de la vía fronto‐parietal (implicada para la planificación de tareas) y de la red de atención ventral, mayor actividad de la red de activación por defecto(13) y disminución en las conexiones de los tractos de materia blanca que conectan las áreas sensoriomotoras mediante DTI (tensor de difusión o DTI)(14).
Tratamiento
El tratamiento del TDAH en niños y adolescentes se basa en tres pilares fundamentales:
1) la psicoeducación y el entrenamiento en manejo conductual,
2) el apoyo académico y
3) el tratamiento farmacológico
El tratamiento del TDAH en niños y adolescentes se basa en tres pilares fundamentales: 1) la psicoeducación y el entrenamiento en manejo conductual, 2) el apoyo académico y 3) el tratamiento farmacológico.
Psicoeducación y entrenamiento en manejo conductual
Es una parte fundamental, ya que es frecuente que el comportamiento del adolescente con TDAH no se comprenda, y los padres se sientan culpables al respecto. No se debe administrar medicación sin que esto se acompañe de, al menos, un proceso psicoeducativo, mediante el cual, tanto el adolescente como los padres y profesores aprenden a conocer por qué se comporta así, y que pueden hacer para mejorarlo. Se les puede proporcionar a los pacientes información fiable y clara, haciendo partícipe asimismo al adolescente de todos estos aspectos: origen del trastorno, manifestaciones, indicaciones para mejorar el establecimiento de rutinas, como limitar estímulos, en que consiste el tratamiento y qué pueden esperar de él, la posible interferencia con el consumo de alcohol, etc. En algunos casos, es necesario realizar algún tipo de psicoterapia, con el paciente, por ejemplo, si asocia síntomas de ansiedad, o depresivos, o para mejorar también sus rutinas, o con los padres, mediante la terapia de modificación de conducta.
Apoyo académico
En todos los casos en los que se sospeche un TDAH, es muy importante obtener información del colegio, estableciendo un primer contacto con un objetivo informativo. Posteriormente, en muchos casos es necesario mantener la coordinación para proseguir con este intercambio de información, así como para establecer la necesidad de apoyos educativos personalizados y definir las adaptaciones curriculares que se precisen(16). El centro escolar también puede orientar y establecer medidas en las áreas de aprendizaje deficitarias (lectura, matemáticas), o en el entrenamiento en habilidades organizativas.
Tratamiento farmacológico
El tratamiento de elección en adolescentes en los que se establece un diagnóstico de TDAH es el tratamiento farmacológico, que debe ser individualizado para cada paciente, según sus características personales, académicas y familiares. Los tratamientos disponibles en España son: los estimulantes metilfenidato y lisdexanfetamina, y los no estimulantes: atomoxetina y guanfacina de liberación prolongada.
En niños mayores de 6 años, el tratamiento de elección es la medicación, principalmente con estimulantes de liberación retardada (metilfenidato, lisdexanfetamina), o no estimulantes (atomoxetina, guanfacina)
Metilfenidato
Es el fármaco que se emplea con mayor frecuencia en nuestro medio. Actúa mediante el bloqueo de la recaptación presináptica de dopamina y noradrenalina. Existen diferentes presentaciones según el porcentaje de fármaco de liberación retardada, y la duración de su acción varía entre 4‐12 horas.
Es preferible emplear formas de liberación de mínimo 8 horas. Se recomienda iniciar con dosis bajas (0,3‐0,5 mg/kg/día) y aumentar progresivamente, en 7-10 días a la dosis terapéutica, tras evaluar la tolerancia (1‐2 mg/kg/día). Los efectos adversos más frecuentes son: hiporexia, insomnio de conciliación, cefalea y dolor abdominal. Por lo general suelen ser leves, algunos de ellos transitorios o tienden a atenuarse con el tiempo. Es importante asegurar una buena adherencia, el tratamiento en la mayoría de los casos se debe tomar 365 días al año. Las presentaciones que existen en nuestro medio son:
- Liberación inmediata (4 horas): Rubifen®
- Liberación modificada (8 horas): Equasym® y Medikinet®
- Liberación prolongada (12 horas): Concerta® y Rubicrono®.
Lisdexanfetamina
Es un fármaco que resulta de la combinación de la dexanfetamina o dextro‐anfetamina (responsable de la actividad farmacológica) con el aminoácido lisina. La lisina se hidroliza tras su paso al torrente sanguíneo liberando gradualmente la dexanfetamina. El resultado final del proceso es un efecto de acción más prolongado (12-13 horas). Actúa bloqueando la recaptación presináptica de dopamina y noradrenalina, pero además aumenta la liberación presináptica de dopamina y noradrenalina. La dosis no se ajusta según el peso de los pacientes, sino que se recomienda iniciar con 30 mg/día en todos los casos, y, en función de la respuesta y de sus efectos secundarios, la dosis se aumenta semanalmente hasta un máximo de 70 mg/día. Los efectos secundarios son similares a los descritos con metilfenidato. Está indicado en los casos que no responden a metilfenidato o atomoxetina, o estos no se toleran bien(16).
No estimulantes
Atomoxetina
La atomoxetina inhibe de forma selectiva la recaptación presináptica de noradrenalina. Las diferencias principales con los estimulantes radican en: duración 24 horas al día, inicio del efecto en 3- 4 (hasta 12) semanas, y perfil de efectos adversos diferente (no afecta al sueño, hiporexia menos frecuente, molestias gastrointestinales más frecuentes). La dosis se calcula según el peso, iniciándose por 0,5 mg/kg/día durante 1- 2 semanas y luego aumentándose a 1,2 hasta 1,8 mg/kg/día. Está especialmente indicada cuando hay comorbilidad con tics, ansiedad y abuso de sustancias(16).
Guanfacina
La guanfacina es un agonista postsináptico alfa ‐2‐ adrenérgico que actúa inhibiendo de forma parcial la liberación presináptica de adrenalina. La dosis de inicio del tratamiento varía en función del peso de los niños (0,05‐0,1 mg/kg/día) y se va incrementando de forma progresiva cada semana 1 mg hasta alcanzar 0,1 mg/kg con un máximo de 7 mg/día. Los efectos adversos más frecuentemente descritos son la somnolencia, cefalea, disminución de la tensión arterial y de la frecuencia cardíaca. En general estos efectos tienden a ser autolimitados y dosis-dependientes.
Está indicado para la comorbilidad con tics, para mejorar el efecto rebote, la irritabilidad, sobretodo en aquellos casos de mala tolerancia a estimulantes.
Trastorno específico de Aprendizaje de la Lectura (TAL)
Introducción
El Trastorno específico de Aprendizaje de la Lectura (TAL) se caracteriza por una lectura de palabras con errores, lenta o muy esforzada y/o por las dificultades en el acceso al significado de lo que se lee. Incluso la presencia de una lectura muy precisa (sin errores) aunque muy lenta podría implicar la presencia de TAL. La velocidad lectora, por tanto, es una variable tan importante como la precisión de la lectura, a tener en cuenta en la detección del TAL, sobre todo en el caso de los adolescentes y de los adultos.
El Trastorno específico de Aprendizaje de la Lectura (TAL) se caracteriza por la lectura de palabras con errores, lenta o muy esforzada y/o por las dificultades en el acceso al significado de lo que se lee
“Dislexia” es un término alternativo que alude a las dificultades para reconocer las palabras de forma precisa o fluida, para deletrear mal y a la presencia de errores ortográficos. Si bien, con matices, “dislexia” y “TAL” podrían considerarse sinónimos, en este artículo se optará por la segunda etiqueta diagnóstica, ya que es la que se recoge en los criterios del DSM-5.
Epidemiología
Existen escasos estudios sobre la prevalencia del TAL en adolescentes (y en adultos); y tal y como sucede en el caso de la población infantil, los datos reportados son variables, por ejemplo, en una muestra de adolescentes en España, se estimó una frecuencia de 3,2-7,6%(16). Una posible explicación de la disparidad en los datos acerca de la prevalencia del TAL podría ser la naturaleza de los idiomas; generalmente en el caso de las lenguas transparentes como el castellano (conversión directa de grafema a fonema) los porcentajes observados son menores que en el caso de las lenguas opacas como el inglés (a un grafema puede corresponderle varios fonemas).
Etiología
El TAL es más frecuente en las familias con algún miembro con el trastorno. Se estima entre ocho veces más probable padecer dificultades lectoras cuando uno de los padres las tiene
Diversos factores biológicos, ambientales, psicológicos, lingüísticos y pedagógicos influyen en el desarrollo de la lectura. El TAL es más frecuente en las familias con algún miembro con el trastorno(17). Se estima entre ocho veces más probable padecer dificultades lectoras cuando uno de los padres las tiene. Algunos estudios con resonancia magnética funcional, objetivan baja activación cerebral en las redes frontales del hemisferio izquierdo en pacientes adultos con TAL, durante la realización de tareas de naturaleza fonológica, como repetir pseudopalabras. Por otra parte, entre las principales hipótesis explicativas psicológicas, se encuentra la teoría del déficit fonológico, que atribuye primordialmente las dificultades en la lectura a déficits subyacentes en la conciencia fonológica (la capacidad para reconocer y usar los sonidos del lenguaje hablado); y la hipótesis del déficit visuoperceptivo, que apunta como causa de los problemas en la lectura a déficits en habilidades no verbales, como la memoria de trabajo y la atención visual.
Clínica
Los adolescentes con TAL, además de presentar errores y/o lentitud en la lectura, suelen presentar otros síntomas, como un perfil intelectual heterogéneo, a favor de las habilidades no verbales, escasa motivación lectora, bajo rendimiento escolar o significativamente más bajo de lo esperado teniendo en cuenta la inteligencia general y/o el esfuerzo invertido. Ese rendimiento con frecuencia mejora notablemente al introducir adaptaciones curriculares como por ejemplo exámenes orales. También son frecuentes las dificultades asociadas en la escritura.
Por otra parte, diversos estudios asocian la presencia de TAL con problemas emocionales, ansiedad y depresión(18); lo que podría explicarse, en parte, por la repercusión de las dificultades en el autoconcepto y en la autoestima.
Diagnóstico
En relación al diagnóstico precoz, algunos indicadores de riesgo son los que siguen: en educación infantil, el déficit de conciencia fonológica y las dificultades para establecer la correspondencia fonema-grafema; y a comienzos de educación primaria, la lentitud e imprecisión lectora, la progresión lenta de la lectura, y la falta de automatización en la conversión de fonema (sonido) a grafema (letra escrita). La presencia de trastorno específico del lenguaje (oral) en la infancia, manifestado, por ejemplo, por dificultades severas en la repetición correcta de logotomas y/o frases largas y complejas, es un factor de riesgo importante.
El diagnóstico del TAL es clínico, se pueden emplear los criterios del DSM-5
El diagnóstico del TAL es clínico, siendo los criterios del DSM-5:
- Dificultades en la competencia académica, observado por la lectura imprecisa o lenta y/o el compromiso de la comprensión lectora, presente/s durante al menos seis meses, pese a las ayudas recibidas.
- Las capacidades académicas mermadas son significativamente más bajas de lo esperado para la edad cronológica y repercuten sustancialmente en el rendimiento escolar o laboral, o en las actividades del día a día, lo que se confirma con el uso de instrumentos de evaluación estandarizados (en personas mayores de 17 años, la historia completa podría sustituir la evaluación estandarizada).
- Las dificultades se presentan desde la edad escolar (aunque pueden no ser del todo evidentes hasta que las exigencias académicas superan las capacidades del paciente).
- Las dificultades no se explican mejor por discapacidad intelectual, déficits visuales o auditivos no corregidos, otros trastornos neurológicos o mentales, hostilidad psicosocial, falta de competencia en la lengua, falta de apoyo académico o estrategias educativas inadecuadas.
Para la evaluación de habilidades de lectura en adolescentes se recomienda el uso de la Batería para la Evaluación de los Procesos Lectores en Secundaria y Bachillerato-Revisada (PROLEC-SE-R)
(12-18 años); y de la Prueba de Competencia Lectora para Educación Secundaria (CompLEC) (1º-3º de ESO). Resulta crucial explorar las dos posibles vías de la lectura; la ruta fonológica o indirecta consiste en la conversión de cada grafema a su correspondiente fonema y es la empleada en fases iniciales de la lectura. Puede evaluarse a través de la lectura en voz alta de pseudopalabras y de palabras largas e infrecuentes. La lectura visual es aquella que permite un paso más directo de la visualización de la palabra escrita al significado de la misma; observar la lectura en voz alta de palabras cortas y frecuentes es la forma más fácil de valorarla. Conviene apuntar que, generalmente, cuanto menos automatizada esté la lectura, mayor es el uso de la ruta indirecta o fonológica. Para realizar de forma sencilla un screening en cualquier consulta, se puede pedir al paciente que lea en voz alta lo más rápido posible, una lista de 20 palabras frecuentes (cortas y largas) y de 20 pseudopalabras.
Sería primordial también, explorar el lenguaje oral (prerrequisito del lenguaje escrito) y la escritura; y muy conveniente evaluar la inteligencia general y otras funciones cognitivas como la atención, la memoria, la integración visuo-espacial y las praxias, con el fin de establecer un perfil neuropsicológico completo y de descartar o corroborar comorbilidades.
Comorbilidad
Con frecuencia el TAL se acompaña de dificultades en la escritura que, en ocasiones, configuran un Trastorno de Aprendizaje de la Escritura; los principales síntomas son la presencia de errores de ortografía arbitraria, los que no afectarían a la pronunciación y a la legibilidad de la palabra que se escribe (p.ej., omisión de tildes, de “h” o errores “b”/”v” o “g”/”j”); y de faltas de ortografía natural, las que influirían en la pronunciación/legibilidad de la palabra (p.ej, sustituciones, omisiones o agregado de letras). También es común la asociación de TAL y TDAH y dificultades en las matemáticas, respectivamente; y en ocasiones, las dificultades en la lectura cursan con torpeza motriz.
Intervención
Ante la sospecha de un TAL se debe remitir al adolescente a un gabinete específico de valoración en intervención en lenguaje y escritura
Ante la sospecha de un TAL se debe remitir al adolescente a un gabinete específico de valoración en intervención en lenguaje y escritura.
Existe una enorme variabilidad en la sintomatología mostrada por los adolescentes con TAL, por lo que los programas psicoeducativos deberían ser siempre individualizados. Es aconsejable, por tanto, prescindir de protocolos estandarizados de intervención; sin embargo, algunos como el de Madorrán(19) son de gran utilidad para trabajar la comprensión lectora (p.ej., extracción del significado, integración en la memoria y realización de inferencias) y la velocidad de la lectura; el Programa para la mejora de la lectoescritura (PROMELEC) de Vallés. También son muy recomendables las Guías PRODISLEX y el blog Comprensión lectora basada en evidencias, de Ripoll. De la misma forma es de vital importancia conocer los programas que carecen por completo de evidencia científica, como las intervenciones visuales, auditivas (p.ej., Berard y TOMATIS), centradas en la “lateralidad cruzada” y de reeducación de reflejos.
Trastorno de Aprendizaje Procedimental
Introducción
El Trastorno de Aprendizaje Procedimental (TAP) afecta a las habilidades motrices, siendo este el síntoma más visible, y a otras capacidades como: atención, aprendizajes escolares, integración visuo-espacial y uso social del lenguaje
El Trastorno de Aprendizaje Procedimental (TAP) afecta a las habilidades motrices, siendo este el síntoma más visible, y a otras capacidades como: atención, aprendizajes escolares, integración visuo-espacial y uso social del lenguaje. Existen diversas etiquetas diagnósticas referidas a esta afectación; “Trastorno del Desarrollo de la Coordinación (TDC)” y “dispraxia” aluden a la forma pura de torpeza motriz. Sin embargo, en la mayor parte de los casos, la descoordinación viene acompañada de otras dificultades; “Trastorno de Aprendizaje No Verbal (TANV)” y “Déficits in attention, motor control and perception (DAMP)” denominan al trastorno motor con comorbilidad. Por tanto, “TAP”, “TANV” y “DAMP” podrían considerarse, claro que con matices, etiquetas sinónimas. En el DSM-5 y en la CIE-11 solo se recogen los criterios del TDC. En este artículo optamos por el nombre “TAP” puesto que se refiere de forma explícita a la que consideramos la afectación nuclear, las dificultades para aprender y automatizar procedimientos (tanto motores como cognitivos).
Los criterios diagnósticos del TAP, descritos por Crespo-Eguílaz y Narbona(20) son:
- A. Características constantes:
- A1. Trastorno del desarrollo de la coordinación según el DSM-5 (adquisición y ejecución de habilidades de coordinación motora sustancialmente por debajo de lo esperado, teniendo en cuenta la edad y las oportunidades de aprendizaje, que interfieren de forma significativa en las actividades del día a día; dificultades presentes desde etapas iniciales del desarrollo);
- A2. Rendimiento bajo en las pruebas neurológicas que evalúan praxias constructivas.
- B. Características opcionales (exigible la presencia de, al menos, dos de ellas);
- B1. Discrepancia entre las habilidades intelectuales verbales y perceptivomanipulativas;
- B2. Dificultades específicas en el aprendizaje escolar, en la lectura y/o cálculo;
- B3. Presencia de problemas en las relaciones sociales.
- C. Criterios de exclusión: la sintomatología no se explica por la presencia de retraso mental, trastorno específico del lenguaje, trastorno por déficit de atención-hiperactividad o trastorno generalizado del desarrollo.
Epidemiología
La Asociación Americana de Pediatría (AAP) estima que el 5% de la población escolar presenta TDC; cifra que coincide con los estudios sobre TANV. Sin embargo, los porcentajes referidos a DAMP son menores, en torno al 1,5%, y la Fundación Británica de Dispraxia (FBD) baraja la cifra de 1-10%. En lo referido a la distribución por sexos, hay mayor prevalencia en hombres que en mujeres, aunque las ratios publicadas son variables, entre 2:1 y 4:1.
Etiología
Se ha relacionado la sintomatología del TAP con una disfunción del hemisferio derecho a consecuencia de un déficit funcional en las conexiones de la sustancia blanca. Otras hipótesis etiológicas son las disfunciones del sistema dopaminérgico, del cerebelo y la disfunción bilateral de las redes constituidas entre los ganglios basales, el tálamo y la corteza asociativa frontal premotora y parietal posterior. Por otra parte, la presencia de TAP se relaciona con factores familiares, pre y perinatales como el consumo de tóxicos, prematuridad o bajo peso neonatal.
Clínica
La afectación de TAP tiene repercusiones en distintos ámbitos de la vida de los adolescentes. Se han observado relaciones entre la competencia motriz y el nivel de actividad física; hay estudios que indican que la obesidad, frente al peso dentro de los parámetros normales, implica un mayor riesgo de TAP severo.
En lo referido a las dificultades escolares, un estudio en el que se comparan las habilidades de los adolescentes con TDC puro, con TDC con comorbilidad, con dislexia y con desarrollo típico, concluye que todos los participantes del primer grupo explicitan tener dificultades en la escritura; el 81,6% y el 78,3% de los sujetos con TAP asociado a otras patologías y de aquellos con dislexia, respectivamente, reportan problemas de esta naturaleza. Los resultados del mismo estudio revelan que para la mitad de la muestra de adultos con TAP, la escritura sigue siendo un problema, por ejemplo, “escribir con buena letra al hacerlo deprisa” y “tomar apuntes”. Investigaciones sobre las funciones ejecutivas en adolescentes con TAP muestran que estos, frente a sus iguales sin TAP, tienden a usar menos estrategias ejecutivas y son menos eficientes en tareas de organización como: ordenar pertenencias personales, gestionar dinero, o planificar. La disfunción ejecutiva podría estar asociada con las dificultades escolares/laborales del día a día, reportadas por el 35% de una muestra de adolescentes con TAP. En otro estudio, el 52,4% de los adolescentes con este trastorno en su forma pura y el 32.4% de los participantes con TAP con comorbilidad refieren tener problemas en el ámbito de las funciones ejecutivas (frente al 17.4% de los coetáneos con dislexia); algunos ejemplos son: “dificultades para integrar información”, “para prestar atención”, “para organizarme el tiempo”(21).
Los adolescentes con TAP suelen presentar baja percepción de autoeficacia, de la propia competencia atlética y escolar, y de la aceptación social; así mismo tienden a mostrar una percepción baja de su apariencia física, lo que afectaría al nivel de autoestima general
Los adolescentes con TAP suelen presentar baja percepción de autoeficacia, de la propia competencia atlética y escolar, y de la aceptación social; así mismo tienden a mostrar una percepción baja de su apariencia física, lo que afectaría al nivel de autoestima general. Respecto a las relaciones sociales, en una muestra de 146 chicos y chicas de 16-19 años con TAP se observó que el 37,5% y el 35% mostraba dificultades para relacionarse con personas desconocidas y para mantener las amistades, respectivamente; el 40% manifestó experimentar restricciones en la participación social(22). Los adolescentes con acusada torpeza motriz están en riesgo de presentar problemas emocionales y conductuales. Algunos ejemplos son la presencia de ira, frustración, sentimientos de infelicidad, angustia, ansiedad y
depresión; en un estudio sobre gemelos monocigóticos, los resultados indican que los pacientes con TAP, al igual que los que padecen TDAH, comparados con sus hermanos gemelos no afectados, presentan mayor sintomatología depresiva.
Como se ha explicado, el diagnóstico del TAP es clínico. Como instrumento de cribado en lo que respecta a la torpeza motriz, resulta muy útil la Escala de trastorno del desarrollo de la coordinación/dispraxia para adultos, o la Batería de evaluación del movimiento para niños-2 (4-16 años) y el Bruininks-Oseretsky Test of Motor Proficiency-2 (4-21 años). Es necesario también evaluar la inteligencia general, la lectura, el cálculo y la capacidad para aprender y automatizar procedimientos. El hallazgo de un cociente intelectual manipulativo inferior al verbal suele ser habitual, aunque no constituye un criterio diagnóstico. Para indagar en la calidad del uso social del lenguaje y de las relaciones sociales, es recomendable el uso de la adaptación española del Children´s communication checklist. Por otra parte, es muy aconsejable la exploración de las funciones ejecutivas, por la comorbilidad entre el TAP y el TDAH.
Diagnóstico diferencial
El TAP y los trastornos del espectro autista (TEA) comparten ciertas características; sin embargo, son numerosas las diferencias
entre ellos
Es muy frecuente que los adolescentes con TAP presenten TDAH. En ocasiones el TAP puede llegar a confundirse con el Trastorno del Espectro Autista (TEA); sin embargo, son numerosas las diferencias entre ellos: las personas con TEA suelen presentar habilidades de lenguaje formal comprometidas, estereotipias, reticencia al contacto ocular y dificultades en la teoría de la mente; características no observadas en los pacientes con TAP. Además, el déficit social y los rituales inusuales de lenguaje son mucho más marcados en el caso del TEA. La severa torpeza motriz que implica el TAP no siempre se manifiesta en el TEA. Y, por otra parte, los perfiles intelectuales característicos de estos trastornos son opuestos, observándose una discrepancia entre habilidades verbales y no verbales a favor de las primeras en las personas con TAP, y la diferencia contraria en las afectadas de TEA. En la Figura 1 se representan estas diferencias.
Intervención
Existen principalmente dos enfoques de intervención en lo referido a las dificultades en la coordinación motora: el bottom up, centrado en la recuperación de los déficits sensoriales, perceptivo-cognitivos y motores subyacentes; y el top down, basado en el entrenamiento de las tareas concretas que se desean aprender o mejorar (p. ej., tocar un instrumento). Existe evidencia científica acerca de que los programas más eficientes son los centrados en tareas; un ejemplo es la Orientación Cognitiva para el Desempeño Ocupacional diario. Numerosos adolescentes con TAP requieren intervención también en relación a la lectoescritura, las funciones ejecutivas y el uso social del lenguaje; así como a la autoestima y el ánimo.
Tablas y figuras
Tabla I. Exploraciones complementarias en TDAH(4)
|
Imprescindible
Muy recomendable
|
Recomendable
Necesarias si se sospecha otro problema
Innecesario
|
CI: cociente intelectual, EEG: electroencefalograma, RMC:resonancia magnética craneal.
Tomado de: Soutullo Esperón C., Díez Suárez A. Manual de diagnóstico y tratamiento del TDAH. 1ª Ed. Madrid. Panamericana, 2007.
Tabla II. Criterios diagnósticos del DSM-5 para TDAH
| A. Patrón persistente de inatención y/o hiperactividad-impulsividad que interfiere con el funcionamiento o desarrollo que se caracteriza por (1) y/o (2). |
1. Inatención: 6 o más de los siguientes síntomas o al menos 5 para mayores de 16 años, con persistencia durante al menos 6 meses hasta un grado inconsistente con el nivel de desarrollo y que impacta negativamente en las actividades sociales y académicas/ocupacionales.
2. Hiperactividad e impulsividad:
|
| B. Algunos síntomas de desatención o hiperactividad-impulsividad estaban presentes antes de los 12 años de edad. |
| C. Algunos síntomas de desatención o hiperactividad-impulsividad se presentan en dos o más ambientes (por ejemplo, en casa, escuela o trabajo; con amigos o familiares; en otras actividades).< |
| D. Existen pruebas claras de que los síntomas interfieren o reducen la calidad de la actividad social, académica o laboral. |
| E. Los síntomas no aparecen exclusivamente motivados por esquizofrenia u otro trastorno psicótico, y no se explican mejor por la presencia de otro trastorno mental (trastorno del estado ánimo, ansiedad, trastorno disociativo, trastorno de la personalidad, abuso de sustancias o síndrome de abstinencia). |
Tomado de: Criterios DSM-5 para el diagnóstico del TDAH (American Psychiatric Association, 2013).
Figura 1. Características diferenciales entre Trastorno de Aprendizaje Procedimental (TAP) y Trastorno de Espectro Autista (TEA)

Verde: habilidades conservadas, naranja: ciertas dificultades, rojo: dificultades acusadas.
Bibliografía
- Polanczyk, G.V., Willcutt, E.G., Salum, G.A., Kieling, C., Rohde, L.A., 2014. ADHD prevalence estimates across three decades: an updated systematic review and meta-regression analysis. Int. J. Epidemiol. 43, 434–442. http://dx.doi.org/10.1093/ije/dyt261.
- Cortese, S., Faraone, S. V, Bernardi, S., Wang, S., Blanco, C., 2016a. Gender Differences in Adult Attention‐Deficit/Hyperactivity Disorder. J. Clin. Psychiatry 77, e421–e428. https://doi.org/10.4088/JCP.14m09630.
- DuPaul, G.J., Reid, R., Anastopoulos, A.D., Lambert, M.C., Watkins, M.W., Power, T.J., 2016. Parent and teacher ratings of attention‐deficit/hyperactivity disorder symptoms: Factor structure and normative data. Psychol. Assess. 28, 214–25. https://doi.org/10.1037/pas0000166.
- Soutullo Esperón C, Díez Suárez A. Im. 1ª Ed. Madrid. Panamericana, 2007.
- American Psychiatric Association, 2013. American Psychiatric Association, 2013. Diagnostic and statistical manual of mental disorders (5th ed.), American Journal of Psychiatry. American Psychiatric Publishing. https://doi.org/10.1176/appi.books.9780890425596.744053.
- Hervás A. El TDAH y su comorbilidad. Adolescere 2018; VI (2): 54-66.
- Cortese, S., Moreira‐Maia, C.R., St Fleur, D., Morcillo‐Peñalver, C., Rohde, L.A., Faraone, S. V, 2016. Association Between ADHD and Obesity: A Systematic Review and Meta‐Analysis. Am. J. Psychiatry 173, 34–43. https://doi.org/10.1176/appi.ajp.2015.15020266.
- Ruiz‐Goikoetxea M, Cortese S, Aznarez‐Sanado M, Magallón S, Zallo NA, Luis EO, et al. Risk of unintentional injuries in children and adolescents with ADHD and the impact of ADHD medications: a systematic review and meta‐analysis. Neurosci Biobehav Rev 84 (2018), pp 63‐71 https://doi.org/10.1016/j.neubiorev.2017.11.007.
- Figueroa A, Díez A. Aspectos positivos del TDAH. En: Impacto personal, social y económico del TDAH. Plan de Acción en TDAH PANDAH. Barcelona, 2014. ISBN: 9788478778102. P141.
- Neale, B.M., Medland, S.E., Ripke, S., Asherson, P., Franke, B., Lesch, K.‐P., Faraone, S. V., et al. Meta‐Analysis of Genome‐Wide Association Studies of Attention‐Deficit/Hyperactivity Disorder. J. Am. Acad. Child Adolesc. Psychiatry 49, 884–897. https://doi.org/10.1016/j.jaac.2010.06.008-153.
- Faraone, S. V, 2015. Attention deficit hyperactivity disorder and premature death. Lancet 385, 2132–2133. https://doi.org/10.1016/S0140‐6736(14)61822‐5.
- Thapar, A., Cooper, M., Jefferies, R., Stergiakouli, E., 2012. What causes attention deficit hyperactivity disorder? Arch. Dis. Child. 97, 260–5. https://doi.org/10.1136/archdischild‐2011‐300482.
- Hoogman, M., Bralten, J., Hibar, D.P., Mennes, M., Zwiers, M.P., Schweren, et al.. . Subcortical brain volume differences in participants with attention deficit hyperactivity disorder in children and adults: a cross‐sectional mega‐analysis. The lancet. Psychiatry 4, 310–319. https://doi.org/10.1016/S2215‐0366(17)30049‐4.
- Cortese, S., Imperati, D., Zhou, J., Proal, E., Klein, R.G., Mannuzza, S., Ramos‐Olazagasti, M.A., Milham, M.P., Kelly, C., Castellanos, F.X., 2013b. White matter alterations at 33‐year follow‐up in adults with childhood attention‐deficit/hyperactivity disorder. Biol. Psychiatry 74, 591–8. https://doi.org/10.1016/j.biopsych.2013.02.025.
- Grupo de trabajo de la Guía de Práctica Clínica sobre las Intervenciones Terapéuticas en el Trastorno por Déficit de Atención con Hiperactividad, 2017. Guía de Práctica Clínica sobre las Intervenciones Terapéuticas en el Trastorno por Déficit de Atención con Hiperactividad (TDAH). Guías de Práctica Clínica en el SNS.
- González D, Jiménez JE, García E, Díaz A, Rodríguez C, Crespo P, et al. Prevalencia de las dificultades específicas de aprendizaje en la Educación Secundaria Obligatoria. European Journal of Education and Psychology. 2010; 3(2): 317-327.
- Anderson PL, Meier-Hedde R. Early case reports of dyslexia in the United States and Europe. Journal of Learning Disabilities. 2001; 34(1): 9-21.
- Mugnaini D, Lassi S, La Malfa G, Albertini G. Internalizing correlates of dyslexia. World Journal of Pediatrics. 2009; 5(4): 255-264.
- Marrodán MJ. Las letras bailan. Madrid: ICCE; 2006.
- Crespo-Eguílaz N, Narbona J. Trastorno de aprendizaje procedimental: características neuropsicológicas. Rev Neurol. 2009; 49 (8): 409-416.
- Kirby A, Sugden D, Beveridge S, Edwards L. Developmental co‐ordination disorder (DCD) in adolescents and adults in further and higher education. Journal of Research in Special Educational Needs. 2008; 8(3): 120-131.
- O’Dea Á, Connell A. Performance difficulties, activity limitations and participation restrictions of adolescents with developmental coordination disorder (DCD). British Journal of Occupational Therapy. 2016; 79(9): 540-549.
Bibliografía recomendada
- Martín D. Novedades en el tratamiento del TDAH. Adolescere 2019; VII (2): 67-73.
- Soutullo Esperón C., Pereira Sánchez V., Marín Méndez JJ., Vallejo Valdivielso M., Díez Suárez A. “Bases biológicas del TDAH. Neuropsicología, genética e imagen En: Soutullo C, Coordinador. Guía esencial de Psicofarmacología del niño y del adolescente. Editorial Médica Panamericana, Madrid, 2017: 139-166.
- Moriyama TS, Cho AJM, Verin RE, Fuentes J, Polanczyk GW. Trastorno por Déficit de Atención con Hiperactividad (Irarrázaval M, Martin A, eds. Prieto-Tagle F, García Acuña M, trad.). En Rey JM (ed), Manual de Salud Mental Infantil y Adolescente de la IACAPAP. Ginebra: Asociación Internacional de Psiquiatría del Niño y el Adolescente y Profesiones Afines 2017. https://iacapap.org/content/uploads/D.1-ADHD-Spanish-2017.pdf
- Magallón S, Narbona J. Detección y estudios específicos en el trastorno de aprendizaje procesal. Rev Neurol. 2009; 48 (Supl 2): S71-S76.
- Muñoz DG. TANV. Trastorno de aprendizaje no verbal. Madrid: EOS; 2016.