Dermatitis atópica y seborreica en el adolescente
J. Lorca Spröhnle, A. Casanova Esquembre, C. Labrandero Hoyos, R. Peñuelas Leal, A. Esteve Martínez.
Servicio de Dermatología. Consorcio Hospital General Universitario de Valencia.
Fecha de recepción: 13-02-2022
Fecha de publicación: 28-02-2022
Adolescere 2022; X (1): 15-27
Resumen
|
La dermatitis atópica es un trastorno inflamatorio cutáneo que se caracteriza por lesiones eczematosas recurrentes asociado a prurito intenso. Este trastorno que puede afectar a personas de todas las edades, tiene un impacto psicosocial importante en los pacientes y sus familias.
Se asocia a un mayor riesgo de comorbilidades atópicas y psiquiátricas. Su etiología es multifactorial e implica predisposición genética, disfunción epidérmica e inflamación crónica mediada por linfocitos T, entre otras. El tratamiento es multimodal, con terapias dirigidas a la piel y otras sistémicas, con objeto de lograr el control de la enfermedad. La dermatitis seborreica es una dermatosis eritematoescamosa frecuente en lactantes, adolescentes y adultos. El eritema, prurito y descamación se presentan con mayor frecuencia en el cuero cabelludo, la cara, el pecho, la espalda, axilas e ingles. El diagnóstico de la dermatitis seborreica es clínico, basado en la morfología y distribución de las lesiones. El tratamiento se dirige a disminuir la inflamación, la carga de Malassezia y al control sintomático de las lesiones. Debido a que el adolescente debe desarrollar su autonomía en cuanto a los cuidados de una enfermedad crónica, ambas patologías son un desafío constante, tanto para la familia como para el facultativo responsable..
Palabras clave: Dermatitis atópica; Dermatitis seborreica; Adolescente; Terapias dirigidas a la piel; Tratamiento sistémico
|
Abstract
|
Atopic dermatitis is an inflammatory skin disorder characterized by recurrent eczematous lesions associated with intense itching. This disorder, which can affect people of all ages, has a significant psychosocial impact on patients and their families. It is associated with an increased risk of atopic and psychiatric comorbidities. Its etiology is multifactorial and involves genetic predisposition, epidermal dysfunction and chronic inflammation mediated by T lymphocytes, among others. Treatment is multimodal, with therapies directed at the skin and other systemic ones, in order to achieve control of the disease. Seborrheic dermatitis is a common erythematosquamous dermatosis in infants, adolescents, and adults. Erythema, itching, and scaling occur most often on the scalp, face, chest, back, armpits, and groin. The diagnosis of seborrheic dermatitis is clinical, based on the morphology and distribution of the lesions. Treatment is directed at reducing inflammation, Malassezia burden, and symptomatic control of lesions. Due to the fact that the adolescent must develop her autonomy regarding the care of a chronic illness, both pathologies are a constant challenge, both for the family and for the responsible physician.
Key words: Atopic dermatitis; Seborrheic dermatitis; Adolescent; Skin-targeted therapies; Systemic treatment.
|
DERMATITIS ATÓPICA
Introducción y epidemiología
La dermatitis atópica es una de las enfermedades cutáneas más frecuentes, sobre todo en la infancia
La dermatitis atópica (DA) o eccema atópico es una enfermedad inflamatoria cutánea crónica, recurrente, intensamente pruriginosa y de curso fluctuante, multifactorial y de predisposición genética, que se relaciona con un estado de hipersensibilidad frente a alérgenos de diversa índole, lo que es conocido como atopia.
La atopia puede definirse como una hipersensibilidad de la piel y mucosas a factores ambientales, asociado o no a una sobreproducción de inmunoglobulina E (IgE) frente a alérgenos y/o una reactividad anómala, y a desarrollar ciertas enfermedades como alergia alimentaria, asma bronquial, rinoconjuntivitis alérgica o eccema. Se distinguen así dermatitis atópica de tipo extrínseco, con aumento de IgE, y de tipo intrínseco, sin elevación sérica de IgE.
La dermatitis atópica es una de las enfermedades cutáneas más frecuentes, sobre todo en la infancia. En adolescentes, las cifras son variables, y puede afectar a un 0,2% al 24% de la población comprendida entre 13 y 17 años(1).
Etiopatogenia
Existen múltiples factores implicados en la patogénesis de la DA, siendo la asociación más fuerte con mutaciones en el gen de la filagrina
En una piel con predisposición genética, seca e hipersensible, actúan factores inmunitarios y de otros tipos que determinan reacciones anómalas a múltiples estímulos endógenos y ambientales. Los datos actuales indican que la DA es una enfermedad mediada por T helper (TH)-2, donde la prevalencia de comorbilidades de atopia es alta, en particular en aquellos pacientes con formas moderadas a graves(2). Las enfermedades atópicas están genéticamente asociadas (existiendo un 80% de concordancia en gemelos monocigóticos y 30% de gemelos dicigóticos) y se cree que existen múltiples factores implicados en la patogénesis de la enfermedad (Tabla I), siendo la asociación más fuerte con mutaciones en el gen de la filagrina – también asociado con la ictiosis vulgar – que motiva una alteración de la función de barrera de la piel.
Debemos reconocer factores desencadenantes y agravantes de la dermatitis atópica, que se listan en la Tabla II.
Clínica
Hay tres formas clínicas cronológicas: del lactante, del escolar y del adulto
Hay tres fases cronológicas: del lactante, del escolar y del adulto.
- La DA del lactante (2-6 meses a 2 años) tiene predilección por la cara (mejillas, frente, mentón, con respeto del triángulo central de la cara y zona periorbitaria), cuero cabelludo y superficies extensoras de las extremidades. Clínicamente predominan lesiones agudas o subagudas, con eritema, vesículas, exudación y costras hemáticas. Puede extenderse al cuero cabelludo (sobreposición con eczema seborreico), pliegues retroauriculares y de flexión, tronco y nalgas, o ser generalizada. Tienden a ser de curso fluctuante, determinado por la irritación mecánica del gateo y las infecciones. La eritrodermia es infrecuente. El prurito puede manifestarse mediante síntomas indirectos como irritabilidad e insomnio.
- La DA de la infancia (2 a 6 años) tiene predilección por las flexuras: fosas antecubitales, poplíteas, cuello, muñecas, tobillos y cara posterior del cuello. Frecuentemente también afecta manos y regiones periorbitaria y peribucal. Clínicamente predominan lesiones subagudas a crónicas, por lo que se observa xerosis, liquenificación y excoriaciones. El prurito es intenso, y pueden cursar con eritrodermia y adenopatías múltiples, insomnio e irritabilidad. En esta etapa es donde aparecen las manifestaciones menores de la enfermedad, que pueden observarse también en la adolescencia y adultez (Tabla III).
- La DA del adolescente-adulto, que se puede observar también en la senescencia, se manifiesta con predominio de afectación labial, periocular, peribucal y flexural, en superficies de flexión de las extremidades, cuello, nuca, dorso de las manos o genitales, que de manera infrecuente puede evolucionar hacia una eritrodermia exfoliativa. El eczema de manos y el eczema del pezón se observan con mayor frecuencia en este grupo etario. En esta etapa predominan las lesiones subagudas a crónicas secas y descamativas junto con liquenificación. Adicionalmente a estas formas clásicas de
presentación, existen otras formas clínicas como el eczema numular (que se caracteriza por presentar placas eccematosas redondeadas del tamaño de una moneda con prurito muchas veces de difícil control), el prurigo atópico (pápulas excoriadas que se distribuye sobre áreas accesibles) y la eritrodermia atópica (eritema y descamación que afecta a más del 80% de la superficie corporal total).
Es importante conocer las manifestaciones atípicas o menores, puesto que muchas veces nos ayudan a establecer el diagnóstico de dermatitis atópica en casos dudosos.
Diagnóstico
Criterios diagnósticos
El diagnóstico de la DA es eminentemente clínico: se sustenta en los antecedentes familiares, piel muy seca, prurito recidivante e infecciones cutáneas secundarias
El diagnóstico de la DA es eminentemente clínico: se sustenta en estos datos y se apoya en los antecedentes familiares, piel muy seca, prurito recidivante e infecciones cutáneas secundarias. Existen distintos criterios diagnósticos utilizados principalmente para epidemiología o estudios clínicos, siendo uno de los más aceptados los criterios de Hanifin y Rajka (Tabla IV).
Determinación de la gravedad
La actividad de la enfermedad debe evaluarse tanto de manera objetiva como con criterios que valoren la percepción de la sintomatología por parte del paciente, ya que ambas contribuyen a la gravedad clínica
La actividad de la enfermedad debe evaluarse tanto de manera objetiva como con criterios que valoren la percepción de la sintomatología por parte del paciente, ya que ambas contribuyen a la gravedad clínica.
El grado de afección objetivo puede expresarse numéricamente mediante las siguientes:
- Sistema SCORAD (SCORing Atopic Dermatitis) valora eritema, edema, exudación/costras, excoriación, liquenificación, xerosis, prurito y trastorno del sueño. Oscila entre 0 y 103 puntos. Es utilizado principalmente en ensayos clínicos.
- Índice EASI (Eczema Area and Severity Index) que valora eritema, edema, excoriación y liquenificación en una escala de 0 a 4, que oscila entre 0 y 72. Es un método rápido, sencillo y útil para valorar la gravedad en práctica clínica habitual.
- Escala IGA (Investigator Global Assessment Scale) se selecciona usando descriptores que mejor describen la apariencia global de las lesiones en un punto cronológico determinado. Va desde 0 (aclaramiento total) a 4 (afectación grave) y no es necesario que estén presentes todas las características. También se utiliza en investigación y práctica clínica habitual.
El grado de afectación subjetivo, valoración del estado emocional y de la calidad de vida son relevantes en el contexto del manejo de la enfermedad atópica. En adolescentes se puede utilizar la Escala Visual Análoga (EVA) para prurito y para sueño, que es una escala lineal de 10 cm de longitud, orientada horizontal o verticalmente, en la que los pacientes indican la intensidad del prurito marcando la línea en el punto que corresponde a la gravedad de su prurito, donde 0 indica ausencia de prurito/alteración del sueño y 10 el prurito o afectación de la calidad del sueño más grave. Otro cuestionario, aunque con menor utilidad práctica, es el QoLIAD (Quality of Life Index for Atopic Dermatitis).
Pruebas complementarias
- Estudio histopatológico: pese a que la histología no está dentro de los criterios diagnósticos, puede ser útil en caso de duda diagnóstica o frente a la ausencia de respuesta al tratamiento habitual. El patrón más habitual es la dermatitis espongiótica.
- Analíticas: habitualmente presenta alteraciones inespecíficas. En el hemograma se puede observar eosinofilia periférica, la IgE suele estar elevada en hasta un 80% de los pacientes, preferentemente en aquellos con comorbilidad atópica.
Protocolo de estudio para pacientes con dermatitis atópica(3) (Tabla V).
Diagnóstico diferencial
El diagnóstico de la DA en el adolescente se debe realizar con patologías frecuentes como la dermatitis de contacto alérgica, eczema seborreico, psoriasis, escabiosis, impétigo y erupción por fármacos. Causas menos frecuentes son los linfomas cutáneos de células T, dermatomiositis, lupus eritematoso, déficits nutricionales y erupciones fotoalérgicas, entre otros.
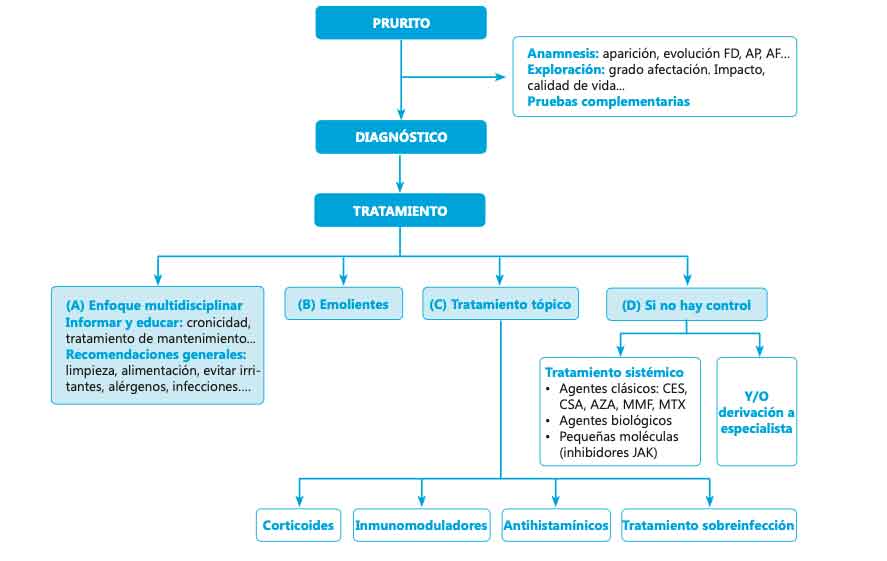
Tratamiento
El tratamiento de la DA se inicia con la educación del adolescente y sus padres sobre la naturaleza crónica de la enfermedad y la importancia de la terapia de mantenimiento (mejora la barrera epidérmica, disminuye la probabilidad de brote y previene la sensibilización a alérgenos)
El tratamiento y manejo de la dermatitis atópica debe comenzar con la educación del paciente adolescente y los padres sobre la naturaleza crónica de la enfermedad y la importancia de la terapia de mantenimiento, que mejora la barrera epidérmica y con ello, disminuye la probabilidad de un brote, como también previene la sensibilización a alérgenos. Resulta por tanto fundamental considerar una serie de recomendaciones generales, así como evitar los factores agravantes de la enfermedad.
Medidas generales
- Alimentación balanceada sin exclusiones, a menos que exista un estudio de alergias que demuestre la necesidad de excluir un alimento de la dieta.
- Evitar ambientes muy calurosos y de humedad baja.
- Utilizar ropa de algodón (los pacientes con DA suelen ser intolerantes a la lana y a aquellos tejidos que impiden la transpiración de la piel).
- Evitar exposición al tabaco.
- Evitar el uso de suavizantes durante el lavado de la ropa de vestir, toallas y de cama. Adicionalmente, se puede recomendar un enjuague adicional al ciclo de lavado.
- Se debe propender a utilizar cosméticos libres de fragancias, como también prevenir el uso de perfumes aplicados sobre la piel.
- La carga de ácaro del polvo en el hogar debe disminuirse. El polvo debe ser removido con un paño humedecido, y aspirar la casa al menos una vez por semana. En aquellos pacientes sensibilizados a pólenes, se recomienda cerrar las ventanas durante los períodos de mayor circulación de estos.
De manera práctica, la ventilación del hogar debería realizarse todos los días temprano en la mañana, por la noche, o si coincide con la lluvia.
- La exposición solar no tiene restricción, aunque debe usarse con cautela. Exposiciones solares controladas podrían ser beneficiosas dado el efecto antiinflamatorio que la radiación ultravioleta ejerce sobre la piel.
Limpieza de la piel
La piel debe limpiarse meticulosamente de manera gentil y suave con objeto de eliminar costras y producir arrastre mecánico de bacterias, sobre todo en casos de sobreinfección bacteriana. Son preferibles los sustitutos de jabón, como los syndet, aceites y soluciones acuosas de pH 5 a 6. No existen diferencias significativas en cuanto a la frecuencia del baño diario o bisemanal, siempre y cuando se hidrate la piel luego de este. Los baños deben ser cortos, con agua tibia, y deben ser seguidos siempre de la aplicación de emolientes (idealmente dentro de los primeros 3 minutos de finalizado el baño que es cuando ocurre la evaporación).
Emolientes
Los emolientes se deben usar sobre la piel sin eczcema, ya que sino pueden generar ardor, escozor o prurito
Los emolientes son un pilar fundamental como cuidado básico de la piel. Tradicionalmente, los emolientes se definen como un tratamiento tópico con sustancias de tipo vehículo que carecen de principios activos. La mayoría de ellos contienen un humectante (que favorece la hidratación del estrato córneo, como la urea o el glicerol) y un oclusivo (que reduce la evaporación). Debemos conocer si los emolientes se usan en la piel inflamada; pueden generar ardor, escozor o prurito, por lo que se prefiere utilizar en piel sin lesiones de eczema. Por otra parte, alrededor de 1/3 de los pacientes adultos con DA han desarrollado alergias de contacto a los ingredientes de sus emolientes y sensibilización tipo IV a los emulsificantes. En los pacientes con este problema, es mejor usar las formulaciones de emolientes con la menor cantidad de ingredientes posible.
Alimentación
Alrededor de un tercio de los niños con DA moderada a grave tienen una alergia alimentaria asociada, siendo infrecuente en adolescentes y en adultos, dado que la sensibilización tiende a mejorar con la edad. Únicamente se recomienda realizar un estudio dirigido en aquellos pacientes en los que se sospecha una alergia alimentaria y que padecen de DA que son recalcitrantes a las medidas generales y al tratamiento tópico bien aplicado. Se debe advertir a los padres que las dietas generales de eliminación no se recomiendan y pueden resultar perjudiciales.
Tratamiento tópico
La terapia tópica efectiva depende de tres principios fundamentales: concentración suficiente, dosis suficiente y aplicación correcta
La terapia tópica efectiva depende de tres principios fundamentales: concentración suficiente, dosis suficiente y aplicación correcta.
Los corticoides tópicos se prefieren de alta potencia para el cuero cabelludo, palmas y plantas; de baja potencia para áreas sensibles como la cara, genitales y pliegues, y de potencia intermedia para el resto de la superficie corporal, como el tronco y las extremidades
Los corticoesteroides tópicos (CET) son de elección para el control de los brotes de eczema atópico, los que deben ser de una potencia suficiente acorde al área anatómica para disminuir rápidamente la exacerbación. El efecto antiinflamatorio de los corticoides resulta en parte de su capacidad de inducir vasoconstricción en los vasos dérmicos superficiales, de lo cual se determina la potencia de su efecto: los de clase I o superpotentes; clase II y III considerados potentes; clase IV y V o de moderada potencia; y la clase VI a VII o de baja potencia. En general, se prefieren aquellos de alta potencia para el cuero cabelludo, palmas y plantas; de baja potencia para áreas sensibles como la cara, genitales y pliegues, y de potencia intermedia para el resto de la superficie corporal, como el tronco y las extremidades.
El vehículo también es importante, puesto que aumentan o disminuyen la penetrabilidad del principio activo a través del estrato córneo. Los vehículos líquidos como lociones se utilizan en áreas de piel delgada como los pliegues, cuero cabelludo y en casos en que sea necesario tratar grandes superficies. Las emulsiones o cremas son las más utilizadas pudiendo ser más acuosas u oleosas en función del estado de hidratación de la piel y habitualmente son bien toleradas por los pacientes. Los ungüentos, por su mayor capacidad de retención de agua en el estrato córneo están indicados en áreas de piel gruesa (palmas y plantas) y cuando existe liquenificación.
Los efectos secundarios de los CET se pueden clasificar en sistémicos y locales, y estos últimos a su vez en reversibles e irreversibles (Tabla VI). El riesgo de efectos adversos sistémicos es mayor en los lactantes, en los pacientes con una barrera cutánea alterada y aquellos que se aplican corticoesteroides de alta potencia en áreas extensas o bajo oclusión. Los efectos adversos locales aparecen cuando los corticoesteroides son utilizados durante un tiempo prolongado, o cuando la potencia es inadecuada para tratar lesiones eccematosas en determinadas áreas, entre los que debemos diferenciar las estrías corticoideas de aquellas asociadas al crecimiento, propias de la edad. La cantidad recomendada oscila entre 60-90 gramos al mes en adolescentes, asociadas a un uso liberal de emolientes. Se debe recordar que la sensibilización alérgica de contactos a corticoesteroides tópicos como a los excipientes existe, y debemos sospecharla en aquellos pacientes que estaban mejorando inicialmente con el tratamiento y que empiezan a empeorar.
Los inhibidores de la calcineurina tópicos se recomiendan en primera línea tanto por su efecto ahorrador de corticoides como por la seguridad a largo plazo demostrada en los ensayos clínicos
Los inhibidores de la calcineurina tópicos (ICT) se recomiendan también en primera línea y se pueden utilizar tanto por su efecto ahorrador de corticoides como por la seguridad a largo plazo demostrada en los ensayos clínicos(4). Son preferibles en áreas delicadas (como párpados, periroral, genital y axilar). Debemos destacar que el efecto adverso más frecuentemente observado es una sensación urente transitoria que inicia a los 5 minutos y puede durar hasta 1 hora en el sitio de aplicación durante los primeros días, pero que posteriormente disminuye en intensidad y duración, lo que debemos advertir antes de iniciar esta terapia. Otro efecto adverso a considerar en población adolescente y adulta es una sensación de flushing transitorio inmediatamente tras la ingesta de alcohol (efecto disulfiram-like).
En el manejo de las exacerbaciones en adolescentes se recomienda la aplicación tópica de CET o de ICT, y si estos no son tolerados, principalmente sobre lesiones eccematosas agudas, húmedas y erosivas extensas, son preferibles las curas húmedas asociadas a CET hasta que el exudado se detenga.
Es importante destacar que los CET/ICT deben administrarse en cuanto aparezcan los primeros síntomas y signos de un brote.
Una vez resuelta la exacerbación, la terapia proactiva – generalmente tratamiento tópico dos a tres veces por semana de las áreas previamente afectadas además de una aplicación de emolientes diarios para la piel lesional previamente afectada y no lesional – prolongará el tiempo hasta una nueva recaída.
Otros agentes antiinflamatorios no esteroideos de uso tópico incluyen crisaborol y el tapinarof, que ejercen su efecto bloqueando la fosfodiesterasa-4 y modulando el receptor aril hidrocarbono mejorando la expresión de filagrina, respectivamente, aunque estos dos no están aprobados aún en la Unión Europea.
La fototerapia merece especial atención como terapia dirigida a la piel, puesto que mejora las lesiones cutáneas, el prurito y la calidad del sueño nocturno con períodos de remisión de hasta 6 meses, con escasos efectos adversos. Como regla general, debe utilizarse en fase de mantenimiento y no durante los brotes, que deben tratarse con terapia estándar. En general se prefiere la terapia con UVB de banda estrecha por su seguridad y tolerabilidad. Las limitaciones de este tratamiento son la disponibilidad y el tiempo (se aplica con una frecuencia de 3 veces a la semana).
La fototerapia, usada en fase de mantenimiento, mejora las lesiones cutáneas, el prurito y la calidad del sueño nocturno con períodos de remisión de hasta 6 meses, con escasos efectos adversos
Antihistamínicos
A pesar de que los antihistamínicos anti-H1 de primera y segunda generación están ampliamente utilizados, no existe evidencia suficiente para recomendar el uso de antihistamínicos para el control crónico del prurito, puesto que en la etiopatogenia del prurito parece ser más importante el receptor H4RA. Se recomienda, sin embargo, probar anti-H1 si con la terapia estándar (CET, CIT, emolientes) no son suficientes para controlar el picor, y a ser utilizados, se deben preferir aquellos que no tengan efecto sedante (es decir, de segunda generación).
Tratamiento sistémico
Antes de iniciar un tratamiento sistémico, se deben descartar micosis fungoides, factores desencadenantes como dermatitis alérgica de contacto (principalmente en DA moderadas a graves), y factores educacionales o conductuales que condicionen una mala respuesta al tratamiento tópico convencional
Cuando la dermatitis atópica no se controla con agentes tópicos o la afectación es extensa, se recomienda el uso de agentes sistémicos. En este contexto, el uso de agentes inmunosupresores o inmunomoduladores debe ser realizado por personal especializado, ya sea en atención secundaria o terciaria, por lo que las vías de derivación deben ser expeditas. Resulta conveniente, antes de iniciar un tratamiento sistémico, descartar diagnósticos diferenciales como la micosis fungoides, factores desencadenantes como dermatitis alérgica de contacto (principalmente en DA moderadas a graves), y factores educacionales o conductuales que condicionen una mala respuesta al tratamiento tópico convencional.
Entre los agentes sistémicos, debemos destacar:
Dupilumab se encuentra actualmente aprobado en España y por la EMA para el tratamiento de la DA moderada a grave en pacientes adultos y adolescentes a partir de los 6 años que son candidatos a tratamiento sistémico
- Agentes clásicos: en este grupo se incluyen los corticoides sistémicos (CES), ciclosporina (CSA), azatioprina (AZA), micofenolato mofetilo (MMF) y metotrexato (MTX). Los corticoides sistémicos tienen un efecto rápido y son ampliamente utilizados principalmente durante las exacerbaciones, puesto que su uso a largo plazo, dado sus efectos secundarios, es perjudicial. Se recomiendan dosis de prednisona o metilprednisolona a 0,5 mg/kg/día por 1 a 2 semanas y disminución progresiva durante 1 mes, puesto que cursos más cortos podrían ocasionar rebrotes. La CSA tiene un efecto rápido, se usa a dosis de 3 a 5 mg/kg/día, es segura en el embarazo y requiere de una monitorización estrecha de la tensión arterial y función renal, sin embargo, debe utilizarse por tiempos breves (3 meses a 1 año). El MTX, MMF y AZA tienen un efecto más lento, aunque mayor efectividad a largo plazo que la CSA. En general son bien tolerados, aunque debe monitorizarse el riesgo de mielosupresión. De todos ellos y aunque se utilizan, ninguno de ellos está aprobados en ficha técnica en España para su uso en mayores de 12 años.
- Agentes biológicos: a pesar de que la DA involucra múltiples vías inmunes, la sobreactivación de la vía TH2 – y sus citoquinas IL-4, IL-5 e IL-13 – parecen ser el mecanismo dominante. Dupilumab, anticuerpo monoclonal humanizado contra el receptor de IL-4 (IL-4Rα) que produce un bloqueo dual de la señalización de IL-4 e IL-13, ha sido el primer fármaco biológico aprobado como primera línea para el manejo de DA moderada a grave, y ha supuesto una revolución en el manejo y control de estos pacientes. Tanto en ensayos clínicos como en estudios observacionales en práctica clínica real, dupilumab en monotoerapia o asociado a CET ha demostrado efectividad a largo plazo, con un perfil de seguridad favorable, siendo la conjuntivitis y la blefaritis el efecto adverso más frecuente. En general y en contraste con otros fármacos sistémicos, parece ser no requerir un control analítico estrecho. Dupilumab se encuentra actualmente aprobado en España y por la EMA para el tratamiento de la DA moderada a grave en pacientes adultos y adolescentes a partir de los 6 años que son candidatos a tratamiento sistémico. Existen otros biológicos en desarrollo que interfieren en diferentes citoquinas y vías de señalización inflamatoria, que están actualmente en fase de desarrollo o de aprobación, por ejemplo, tralokinumab y lebrikizumab (anti-IL-13), nemolizumab (anti-IL-31Rα), etokimab (anti-IL-33) y tezepelumab (anti-TSLP), y podrían estar disponibles para su uso en un futuro próximo.
- Pequeñas moléculas: en este grupo se incluyen los inhibidores JAK (upadacitinib, abrocitinib, ambos selectivos de JAK-1; y baricitinib, inhibidor de JAK1 y JAK2). Son fármacos de acción rápida, que suprimen múltiples vías de señalización derivadas de la vía JAK-STAT que cubre múltiples vías de señalización de citoquinas inflamatorias (IL-4, IL-13, IL-31, entre otras). Actualmente en España y Europa está aprobado su uso en mayores de 18 años, aunque se están llevando estudios en adolescentes con resultados promisorios. Se debe valorar el riesgo de malignidad, infecciones graves y trombosis venosa profunda.
Consideraciones específicas en adolescentes
La DA puede afectar enormemente a la calidad de vida, por ello se recomienda un enfoque multidisciplinar
Los adolescentes deben desarrollar su autonomía y aprender a hacerse cargo de su enfermedad crónica y de los cuidados que exige. La adherencia a la rutina y tratamiento diario es un desafío constante, tanto para la familia como para el facultativo encargado. El riesgo del estrés y los conflictos familiares, la exposición a piscinas cloradas y mascotas ajenas a la familia pueden ser un factor desencadenante de DA. Debido a que el prurito nocturno afecta la calidad del sueño y con ello del desarrollo psiconeurológico, la DA se puede asociar a déficit atencional e hiperactividad, trastornos del ánimo e ideación suicida, por lo que debe existir un alto índice de sospecha y preguntar por ánimo bajo, anhedonia, irritabilidad e ideas de muerte, entre otros, durante el seguimiento. Muchos adolescentes pueden ser objeto de exclusión social y bullying escolar, lo que puede afectar su autoestima, autopercepción, capacidad de relacionarse con terceros y la sexualidad. Debido a que la DA puede afectar enormemente la calidad de vida, un enfoque multidisciplinario es recomendable.
DERMATITIS SEBORREICA
Introducción y epidemiología
La dermatitis seborreica es una dermatosis eritematoescamosa de curso crónico y recurrente que afecta las zonas donde las glándulas sebáceas son más abundantes
La dermatitis seborreica (DS) es una dermatosis eritematoescamosa de curso crónico y recurrente que afecta las zonas donde las glándulas sebáceas son más abundantes, como el cuero cabelludo, área centrofacial, escote y pliegues.
Es considerada como uno de los trastornos dermatológicos más frecuentes. Sin embargo, la estimación de su prevalencia está limitada por la falta de criterios validados para diagnóstico o clasificación de la gravedad. Algunos estudios sugieren que se presentaría en 2-5% de la población, con una leve predilección por el sexo femenino, con cuatro picos de incidencia: los primeros meses de vida, la adolescencia, 20-50 años y en ancianos(1). Se observa también con mayor frecuencia en pacientes con trastornos neurológicos como la epilepsia, enfermedad de Parkinson y accidentes cerebrovasculares, trastornos del ánimo, y en pacientes infectados por el virus VIH, especialmente cuando los CD4+ están bajo los 400 céls/mm3.
Fisiopatología
La causa de la DS no se conoce por completo, aunque se acepta ser de origen multifactorial, en el que convergen mecanismos que ocasionan pérdida en la cohesividad de los corneocitos. Existen factores predisponentes genéticos, emocionales, atópicos, neurológicos, endocrinos, bacterianos (estreptococos y estafilococos), alimentarios, farmacológicos, sedentarismo y estrés, entre otros. A pesar de que la DS no suele asociarse con una secreción excesiva de sebo, parece ser que el funcionamiento de las glándulas sebáceas podría ser un factor facilitador, puesto que esta dermatosis ocurre con mayor frecuencia durante los períodos de producción activa de sebo y en las áreas de la piel donde se produce el sebo (distribución “seborreica”). Estos pacientes poseen en su sebo una mayor concentración de triglicéridos y colesterol, y menores niveles de ácidos grasos libres y escualenos(2).
No existe correlación entre el número de organismos Malassezia y la presencia y gravedad de las manifestaciones clínicas en la DS
Los hongos del género Malassezia (anteriormente llamados Pitirosporum ovale) son residentes ubicuos de la piel, aunque se han considerado potencialmente patógenos puesto que están presentes en la piel afectada, y los agentes antifúngicos son útiles en el tratamiento. Resulta interesante destacar que este comensal tiene actividad de lipasa, que hidroliza el sebo humano generando triglicéridos y ácidos grasos insaturados, como el ácido oleico y el ácido araquidónico, que además de producir anomalías en el estrato córneo como paraqueratosis e inclusiones lipídicas intracelulares, serían fuente de prostaglandinas que favorecerían el reclutamiento de neutrófilos y fenómenos de vasodilatación. La alteración de la función de barrera epidérmica podría disparar una respuesta inflamatoria, induciendo la formación de citoquinas proinflamatorias por parte de los queratinocitos. Sin embargo, no existe correlación entre el número de organismos Malassezia y la presencia y gravedad de las manifestaciones clínicas.
Se ha descrito que también intervienen mecanismos de inmunidad celular y activación de la vía alterna del complemento, encontrándose un aumento de IgE en pacientes con antecedentes familiares de atopia. Otros mecanismos propuestos son el estrés, fiebre, la exposición solar intensa y la inmunupresión.
Cuadro clínico y diagnóstico diferencial
Existen dos formas fundamentales de DS: la infantil y la del adulto
Existen dos formas fundamentales de DS: la infantil y la del adulto (Tabla VII). El diagnóstico de la DS se basa fundamentalmente en la historia y el examen físico. El diagnóstico diferencial depende de la edad, la distribución de las lesiones y el grupo étnico. Cuando afecta la cara, cuero cabelludo o genitales se debe hacer la distinción con la psoriasis – que cuando asocia intensa descamación puede ser imposible de distinguir una de otra, por lo que algunos autores utilizan el término “sebopsoriasis” –, dermatitis de contacto y la tiña capitis, donde la pilotracción es positiva y el test de Müller (visualización directa de escamas preparadas con hidróxido de potasio) es de utilidad. Cuando afecta el tronco, debemos distinguirla de otras dermatosis papuloescamosas como la pitiriasis rosada o pitiriasis versicolor. Si la afectación es predominantemente de áreas intertriginosas, se debe distinguir de otros procesos como la candidiasis y el eritrasma, que con la luz de Wood da un realce rojo coral intenso. La biopsia cutánea generalmente es innecesaria para establecer el diagnóstico, excepto en aquellos casos para descartar otras patologías, como el lupus cutáneo.
Tratamiento
El tratamiento de la DS comienza por la educación acerca de la naturaleza crónica de esta entidad, explicando que se busca un control de los síntomas y no la cura del mismo. Hay 2 fases: tratamiento del brote y mantenimiento
El tratamiento de la DS comienza por la educación acerca de la naturaleza crónica de esta entidad, explicando que se busca un control de los síntomas y no la cura del mismo. Además, debemos dividir, para efectos prácticos, el tratamiento en dos fases: brotes y mantenimiento.
Tratamiento del brote
Orientado a controlar el eritema, la descamación y el prurito, consiguiendo la remisión de la enfermedad.
Cuero cabelludo: champú que contenga sulfato de selenio 2.5%, ketoconazol 2%, ciclopiroxolamina 1.5%, bifonazol 1%, ácido salicílico a concentraciones variables y/o derivados del alquitrán. Se utilizan en pautas de 2 a 3 veces por semana, dejando actuar durante 5 a 30 minutos antes de aclarar con agua.
Cara: Se prefiere la combinación de antiinflamatorios asociado a antifúngicos tópicos. Son útiles las mezclas de ketoconazol, bifonazol o ciclopiroxolamina asociado a hidrocortisona 2.5% formulados en cremas o geles, o ungüentos que contengan sales de litio. Pareciera ser que el ciclopirox tiene una mejor tolerancia y aceptabilidad al comparar con el ketoconazol(3).
Tratamiento de mantenimiento
La terapia de mantenimiento comienza una vez que el brote se ha resuelto. Se prefieren pautas bisemanales de tratamientos tópicos, con champúes que contengan sulfuro de selenio o ketoconazol 2%. Para la cara y cuerpo, son últiles y preferibles por su efecto ahorrador de corticoides los inhibidores tópicos de la calcineurina(4) (pimecrólimus y tacrólimus).
Conclusiones
La DA en la adolescencia supone un desafío constante para los pacientes, sus padres y los profesionales a cargo, debido a la diversa gravedad de presentación de esta enfermedad durante un período de cambios físicos, psicológicos, sexuales y sociales. Las aristas para lograr la adherencia terapéutica y el control exitoso de esta patología se basan en una adecuada relación médico-paciente-familia.
La DS es una patología eritematodescamativa muy prevalente, que se asienta preferentemente en cara y cuero cabelludo, y que afecta tanto a niños como adultos. Se debe educar a los pacientes sobre el curso crónico recidivante de la enfermedad y se deben establecer metas terapéuticas claras, entendiendo que el tratamiento puede no resultar en una limpieza completa de la piel, pero si en un control de los síntomas. La toma de decisiones debe ser conjunta y debe contemplar el costo y la preferencia del paciente por un determinado tratamiento.
Tablas y figuras
Tabla I. Factores etiopatogénicos de la dermatitis atópica
|
Constitucionales y genéticos. Genes implicados agrupados en:
|
- Codificadores de proteínas estructurales (complejo de diferenciación epidérmico y filagrina)
|
- Codificadores de elementos del sistema inmunitario (citoquinas)
|
|
Alteración de la función de la barrera cutánea
|
- Aumento de la pérdida transepidérmica de agua
|
|
Inmunitarios
|
- Predominio de citoquinas Th2
|
- Paso a predominio Th1 en formas crónicas
|
|
Factores neuroinmunológicos y psicológicos
|
|
Factores desencadenantes: endógenos y exógenos
|
Tabla II. Factores desencadenantes de brotes de dermatitis atópica
|
Infecciones
|
- Bacterianas: colonización / sobreeinfección por S. aureus
|
- Virales: infecciones por VHS, VPH y poxvirus (molluscum contagioso). Infecciones de vía aérea superior, principalmente en niños
|
- Fúngicas: Malassezia, sobre todo en afectación de cara, cuello y porción alta de tórax
|
|
Estrés psicológico
|
- Factores que alteran el ciclo prurito-rascado
|
|
Factores irritantes
|
- Ropa de lana, agua y agentes químicos irritantes
|
|
Alérgenos
|
- Alimentos: principalmente en niños
|
- Aeroalergénos: ácaros, maleza, epitelios animales y mohos
|
|
Autoantígenos
|
- Hiperreactividad IgE frente a queratinas
|
|
Sequedad ambiental
|
Tabla III. Manifestaciones clínicas menores de dermatitis atópica
|
Queratosis pilar o folicular
|
|
Xerosis
|
|
Liquen simple crónico
|
|
Reactividad vascular atípica (dermografismo blanco)
|
|
Hiperlinealidad palmoplantar
|
|
Ictiosis vulgar
|
|
Eczema areolar
|
|
Pitiriasis alba
|
|
Prúrigo atópico
|
|
Dermatitis plantar juvenil
|
|
Queilitis atópica
|
|
Pliegue de Dennie-Morgan
|
|
Pónfolix o dishidrosis
|
Tabla IV. Criterios de Hanifin y Rajka (1980) modificados por The Joint Task Force on Practice Parameters (1997)
|
Criterios mayores (debe cumplir tres o más, 3 de 4)
|
- Prurito
- Morfología y distribución característica:
- Liquenificación en flexuras en adultos
- Afectación de cara, flexuras y superficies de extensión en niños y jóvenes
- Combinaciones de estos patrones en niños y adultos
- Carácter crónico y recidivante
- Historia personal o familiar de atopia
|
|
Criterios menores (debe cumplir tres o más, 3 de 23)
|
- Xerosis
- Ictiosis/exageración pliegues palmares/
queratosis pilar
- Reactividad cutánea inmediata (tipo I)
a los test cutáneos
- Elevación de valores séricos de IgE
- Edad precoz de comienzo
- Tendencia a infecciones cutáneas y déficit de la inmunidad celular
- Tendencia a la dermatitis inespecíficas de pies y manos
- Eczema de pezón
- Queilitis
- Conjuntivitis recidivante
- Pliegue infraorbitario de Dennie-Morgan
|
- Queratocono
- Catarata subcapsular anterior
- Ojeras u oscurecimiento periocular
- Palidez facial o eritema en cara
- Pitiriasis alba
- Pliegues en parte anterior de cuello
- Prurito provocado por la sudoración
- Intolerancia a la lana y los solventes de las grasas
- Acentuación perifolicular
- Intolerancia a algunos alimentos
- Evolución influenciada por factores ambientales y emocionales
- Dermografismo blanco
|
Tabla V. Valoración de pacientes con dermatitis atópica
|
Anamnesis y exploración física completa
|
- Antecedentes personales y familiares de atopia
- Tiempo de evolución, crónico frente a agudo
- Extensión y zonas afectadas
- Antecedentes epidemiológicos: trabajo, aficiones, deportes, mascotas plantas, vivienda
- Tratamientos habituales y nuevos (fotosensibilización)
- Tratamientos previos realizados para eczema y resultado
|
|
Pruebas complementarias
|
- Analítica completa: hemograma con fórmula, bioquímica y coagulación
- Inmunoglobulina total y específicas según clínica
- Toma de cultivos si hay lesiones exudativas
- Cultivo para hongos en lesiones palmoplantares y queilitis angular
- Biopsia cutánea: no es escencial, pero es importante en caso de duda diagnóstico (micosis fungoides, psoriasis, toxicodermia)
- Pruebas epicutáneas
|
|
Criterios de ingreso
|
- Eczemas diseminados o sobreinfectados (impetiginizado, celulitis, erupción variceliforme de Kaposi, eczema herpeticum) que no puedan ser manejados de manera ambulatoria
- Complicaciones de las infecciones con manifestaciones sistémicas
- Social/incumplimiento terapéutico
- Cualquier paciente que por gravedad o extensión de sus lesiones cutáneas requiera manejo hospitalario debido a que los tratamientos y/o cuidados necesarios sean insuficientes o no puedan ser administrados en régimen ambulatorio
|
Tabla VI. Efectos secundarios derivados del uso de corticoesteroides tópicos
|
Efectos locales
|
Efectos sistémicos
|
|
Reversibles
|
Irreversibles
|
- Hipertricosis
- Fragilidad cutánea
- Eritema y escozor
- Eritema facial
- Acné rosácea
- Acné corticoideo
- Dermatitis periorificial
- Hiper o hipopigmentación
- Retraso en la cicatrización
- Sobreinfección
|
- Atrofia epidérmica
- Telangectasias
- Estrías
|
- Glaucoma y cataratas
- Supresión del eje hipotálamo-hipófisis-adrenal
- Retraso del crecimiento
- Cushing iatrogémico
- Diabetes mellitus
- Hipertensión
- Retención hidrosalina
|
Tabla VII. Variantes clínicas de la dermatitis seborreica
|
Variante
|
Comentarios
|
|
Adulta
|
|
|
Dermatitis seborreica leve del cuero cabelludo, donde la descamación es el signo predominante.
|
|
|
Eritema y descamación del margen de las pestañas, que puede o no asociar conjuntivitis.
|
- Dermatitis seborreica pitiriasiforme
|
Infrecuente. Erupción papuloescamosa rosada generalizada afectando tronco y extremidades.
|
- Dermatitis seborreica flexural
|
Lesiones que afectan predominantemente a los pliegues, principalmente los retroauriculares, inguinales, genitales y submamarios. En ocasiones, además de eritema y descamación, asocian exudación.
|
- Foliculitis por Malassezia
|
Pápulas eritematosas pruriginosas foliculares, en ocasiones asociando pústulas, con distribución seborreica. Se observa principalmente en adultos inmunocompetentes.
|
- Eritrodermia o dermatitis exfoliativa
|
Eritema descamativo generalizado afectando sobre el 80% de la superficie corporal total. Es una complicación extremadamente infrecuente de la DS, secundaria al tratamiento con sustancias irritantes de formas más localizadas.
|
|
Infantil
|
- Dermatitis seborreica del cuero cabelludo (costra láctea)
|
Placas eritemato-amarillentas cubiertas por escamas gruesas en el cuero cabelludo. Se desarrolla precozmente tras el nacimiento, y tiende a desaparecer hacia los 6 meses -1 año de vida.
|
|
|
Agrupa aquellas inmunodeficiencias primarias que cursan con lesiones de dermatitis seborreica graves y generalizadas, diarrea, infecciones recurrentes y falla de medro.
|
- Pitiriasis amiantácea (falsa tiña amiantácea)
|
Escamas gruesas amarillentas adheridas al tallo piloso de los folículos del cuero cabelludo. Se puede asociar a otras patologías, como dermatitis atópica y psoriasis.
|
|
Dermatitis seborreica asociado al VIH
|
Suele ser de curso más agudo, explosivo, difuso e inflamatorio que en pacientes sanos.
|
|
Dermatitis similar a la seborreica relacionada a fármacos
|
Se observa en pacientes tratados con isotretinoina, psoralenos asociados a luz ultravioleta A (PUVA), erlotinib o sorafenib. Se tratan de la misma manera que en DS espontáneas.
|
Bibliografía
DERMATITIS ATÓPICA
- Nutten S. Atopic dermatitis: global epidemiology and risk factors. Ann Nutr Metab. 2015;66 Suppl 1:8-16. doi:10.1159/000370220.
- Werfel T, Allam JP, Biedermann T, Eyerich K, Gilles S, Guttman-Yassky E, et al. Cellular and molecular immunologic mechanisms in patients with atopic dermatitis. J Allergy Clin Immunol 2016; 138: 336-349.
- Adaptado de Manual de Dermatología para Residentes. 2º Edición. Academia Española de Dermatología. 2019.
- Paller AS, Fölster-Holst R, Chen SC, Diepgen TL, Elmets C, Margolis DJ, et al. No evidence of increased cancer incidence in children using topical tacrolimus for atopic dermatitis. J Am Acad Dermatol. 2020;83(2):375-381. doi:10.1016/j.jaad.2020.03.075.
DERMATITIS SEBORREICA
- Sanders MGH, Pardo LM, Franco OH, Ginger RS, Nijsten T. Prevalence and determinants of seborrhoeic dermatitis in a middle-aged and elderly population: the Rotterdam Study. Br J Dermatol. 2018;178(1):148-153. doi:10.1111/bjd.15908.
- Jourdain R, Moga A, Vingler P, el Rawadi C, Pouradier F, Souverain L, et al. Exploration of scalp surface lipids reveals squalene peroxide as a potential actor in dandruff condition. Arch Dermatol Res. 2016;308(3):153-163. doi:10.1007/s00403-016-1623-1.
- Gupta AK, Versteeg SG. Topical Treatment of Facial Seborrheic Dermatitis: A Systematic Review. Am J Clin Dermatol. 2017;18(2):193-213. doi:10.1007/s40257-016-0232-2.
- Cook BA, Warshaw EM. Role of topical calcineurin inhibitors in the treatment of seborrheic dermatitis: a review of pathophysiology, safety, and efficacy. Am J Clin Dermatol. 2009;10(2):103-118. doi:10.2165/00128071-200910020-00003.