Dolor lumbar, dorsal y espondilolisis en el adolescente
Dolor lumbar, dorsal y espondilolisis en el adolescente
C. Doménech Bendaña*, P. Doménech Fernández**.
*Hospital Universitario Materno Infantil. A Coruña.**Hospital Universitario y Politécnico de la Fe. Valencia.
Fecha de recepción: 15-09-2021
Fecha de publicación: 31-10-2021
Adolescere 2021; IX (3): 37-47
Resumen
|
El dolor dorsolumbar en el adolescente es muy frecuente y un predictor de dolor en el adulto. La historia clínica y la exploración física son los puntos más importantes para una buena práctica. Debemos tener en cuenta las banderas rojas que nos alertarán de una posible patología grave. En la mayoría de los casos no encontraremos una patología que justifique el dolor, sin embargo, existen diversas patologías graves que debemos descartar (espondilodiscitis, tumores, fracturas…) y otras patologías características de la adolescencia que debemos conocer como la escoliosis, enfermedad de Scheuermann o la espondilolisis. Esta última característica de adolescentes deportistas y que en sus grados más bajos suele responder bien a tratamiento conservador. Palabras clave: Espondilolisis; Lumbalgia; Adolescente. |
Abstract
|
Back pain in adolescents is very common, and an adult back pain predictor. Medical history and physical examination are the keys for a good practice. Red flags must alert us of a possible severe pathology. In most cases, we will not find an underlying pathology that justifies the pain, however, there are several severe conditions that we must rule out (spondylodiscitis, tumors, fractures…) and other characteristic pathologies of adolescence that we must be aware of such as scoliosis, Scheuermann’s disease or spondylolysis. The latter one is characteristic of sporty adolescents and in its lower grades tends to respond well to conservative treatment. Key words: Spondylolysis; Low back pain; Adolescent. |
Introducción
El dolor de espalda en el adolescente es cualquier dolor referido sobre la columna dorsolumbar pudiendo irradiar o no hacia miembros inferiores.
El dolor de espalda en la adolescencia es frecuente, en un alto porcentaje idiopático y es un alto predictor de dolor dorsolumbar en el adulto
Clásicamente el dolor de espalda en adolescentes se consideraba poco frecuente y un signo de una patología potencialmente grave. Sin embargo, hoy en día se considera que es mucho más frecuente de lo que se pensaba, alrededor de un 50% habrán sufrido algún tipo de dolor a los 15 años(1), se considera que hasta un 8% de los dolores se cronificará y es un predictor de dolor de espalda en el adulto(2). Al contrario de la clásica idea de enfermedad grave subyacente, en recientes estudios se ha visto que la mayoría de los adolescentes con dolor dorsolumbar responden a procesos benignos, limitados o idiopáticos. Por ello no todos los pacientes deben ser sometidos a una batería de pruebas de imagen y laboratorio. Lo más importante es una buena historia clínica, guiada por una anamnesis dirigida y una exploración minuciosa(3).
Historia del dolor
Naturaleza
La anamnesis y la exploración clínica dirigida son los puntos clave para una buena praxis
La anamnesis deberá realizarse en conjunto con los padres. Preguntaremos por el nivel de actividad, los deportes en los que participan y la frecuencia con la que realizan la actividad. El impacto de los síntomas en las actividades normales del niño debe ser uno de los factores más importantes para determinar la gravedad del dolor de columna y la necesidad de una mayor investigación.
El momento específico, la duración, la frecuencia, la ubicación y la gravedad del dolor deben estar bien establecidos. Esto incluye cualquier factor que provoque o alivie, como medicamentos, actividad o terapia manual. Específicamente, se debe preguntar a los pacientes sobre el dolor nocturno o el dolor que los despierta del sueño porque esto es indicativo de ciertas etiologías graves del dolor de espalda. La radiación del dolor, si está presente, la distribución del dolor. Indagar también sobre entumecimiento, la debilidad y los movimientos inusuales en la espalda o las piernas. Se debe preguntar a los pacientes acerca de cualquier antecedente de traumatismos o episodios previos de dolor de espalda.
El pediatra debe incluir una revisión general de los sistemas para asegurarse de que el paciente no presente signos de una enfermedad sistémica. También se debe prestar especial atención a los aspectos neurológicos, dermatológicos, genitourinario y sociales, pues pueden ser comorbilidades asociadas al dolor de espalda(4).
Síntomas constitucionales
Si un paciente tiene síntomas constitucionales coexistentes como fiebre, escalofríos, malestar general, anorexia o pérdida de peso, el dolor de espalda puede ser un signo de malignidad sistémica (por ejemplo, leucemia) o una infección. Los antecedentes de infecciones bacterianas o virales pueden orientarnos hacia el diagnóstico de discitis. La presencia de síntomas neurológicos, tales como entumecimiento, debilidad, cambios en el equilibrio o la coordinación, anomalías en la marcha o disfunción del intestino o de la vejiga, deben tenerse en cuenta porque son indicadores de los síndromes de la cola de caballo y el cono medular, que requieren una evaluación inmediata(5) (Tabla I).
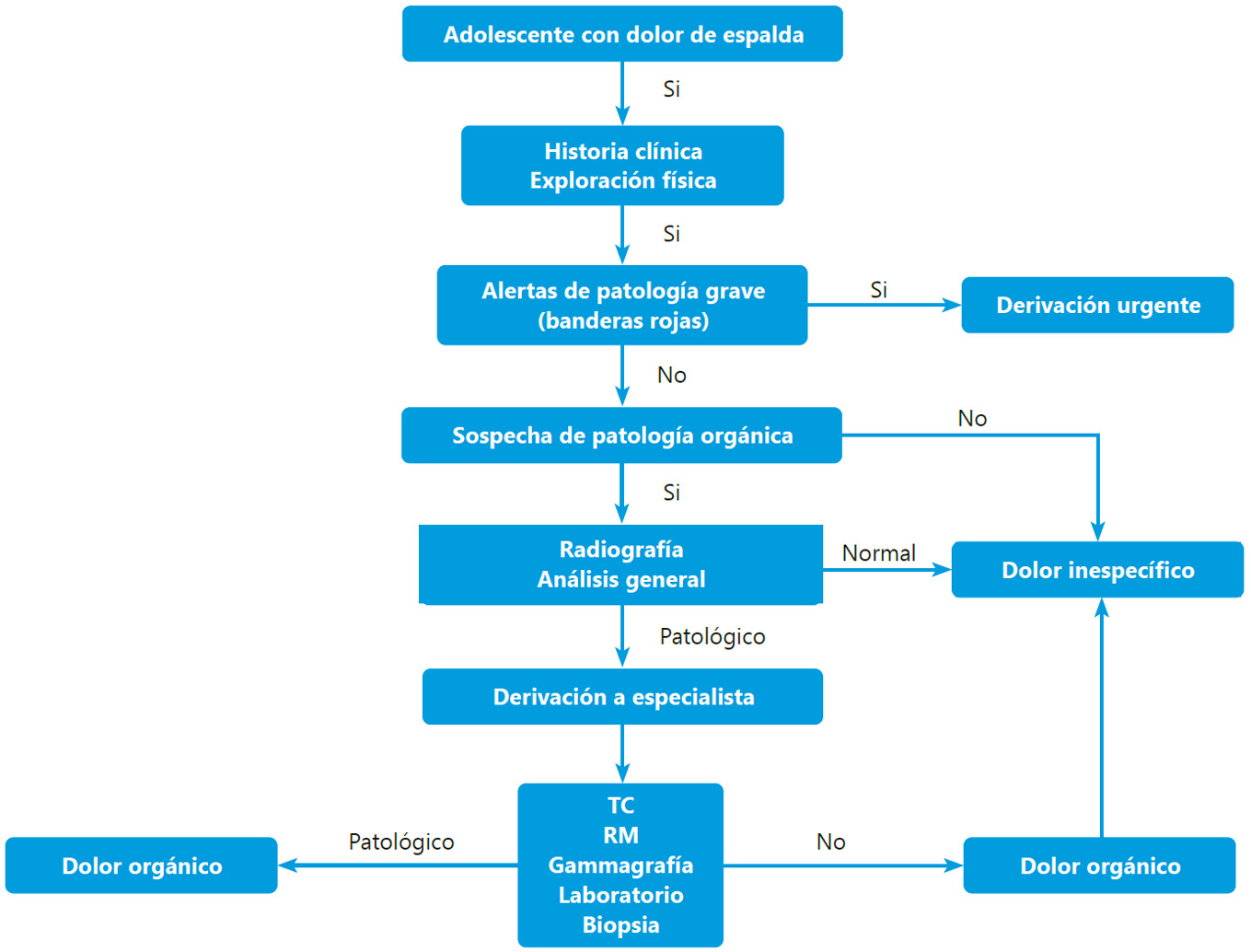
Ante la presencia de banderas rojas (fiebre, síndrome constitucional, dolor nocturno…) deberemos solicitar pruebas de imagen y remitir al paciente al especialista indicado
Examen físico
Un examen físico adecuado requiere que el paciente se desvista. Es necesario quitar los calcetines para que los pies puedan ser examinados porque las anomalías neurológicas pueden conducir a deformidades del pie.
Inspección general
Se debe comenzar el examen físico observando el hábito y el aspecto general del niño, la postura, el movimiento y la marcha porque las anomalías pueden sugerir un trastorno neurológico. La piel debe ser inspeccionada por lesiones cutáneas asociadas con trastornos intraespinales, como defectos cutáneos de la línea media (p. ej., hemangiomas, senos nasales, lipomas, parches de pelo), manchas café con leche y quistes. Las fositas y defectos cutáneos de la línea media a menudo se comunican con estructuras nerviosas más profundas y su presencia puede indicar problemas subyacentes, como una médula espinal anómala o disrafismo(3,5).
Inspección de la columna
La presencia de tronco débil o descompensación puede indicar un proceso patológico subyacente, como una hernia de disco o neoplasia
La presencia de tronco débil o descompensación puede indicar un proceso patológico subyacente, como una hernia de disco o neoplasia. Debe evaluarse la flexibilidad de la columna. Cuando el paciente se inclina hacia adelante, observaremos una inversión de la lordosis fisiológica, si aparecen signos como la rigidez o el dolor durante esta maniobra es muy indicativo de una patología subyacente. Un paciente con discitis doblará las rodillas, en lugar de inclinarse por la columna, para recuperar un objeto del suelo. La hiperextensión de la columna mientras el paciente está de pie sobre una pierna puede exacerbar dolor lumbar de las lesiones de la pars interarticularis (es decir, espondilolisis y espondilolistesis)(6). La prueba de elevación de la pierna estirada se utiliza para descartar hernias discales o fracturas apofisaria (Bragard y Lassegue). Pacientes con dolor de espalda a menudo tienen tensión en los isquiotibiales, que puede expresarse en una disminución de la elevación de las piernas estiradas o en la incapacidad de tocar el suelo con los dedos sin doblar las rodillas, (medición del ángulo poplíteo).
Se debe palpar la espalda en busca de sensibilidad, músculos espásticos y anomalías anatómicas, reflejos orotendinosos y maniobras para descartar piramidalismos (Babinski, clonus). Los pacientes con espondilolistesis pueden tener un escalón L5-S1 o “en forma de corazón” sobre las nalgas(7).
Pruebas complementarias
La historia clínica y los hallazgos del examen físico ayudan a determinar qué estudios de diagnóstico son apropiados.
Se deben solicitar radiografías estándar en todo adolescente cuando el dolor ha durado 2 meses o más, cuando el dolor es lo suficientemente grave como para despertar al paciente del sueño, o cuando asocia síntomas constitucionales, es decir, cuando aparezcan las llamadas “banderas rojas” comenzando por un estudio radiográfico simple. Por otro lado, aquellos adolescentes con dolor de corta duración relacionado con la actividad y cuyos exámenes neurológicos son negativos no necesitan pruebas diagnósticas adicionales y solo es necesario observarlo durante al menos 1 mes(8).
Radiografía simple
La radiografía sigue siendo la primera prueba de imagen a solicitar por su accesibilidad, su bajo coste y la información que nos ofrece
Las radiografías simples, son la primera prueba a solicitar, nos aportan mucha información del hueso, es una prueba accesible y económica, hoy en día con menor radiación. Podemos ver patologías como fracturas, espondilolisis y espondilolistesis. Es importante que la pelvis esté adecuadamente visible en las radiografías simples porque existen lesiones sacras y pélvicas que pueden manifestarse con dolor de espalda.
La presencia de lesiones líticas o expansivas vertebrales sugiere la existencia de tumores o infecciones y obligan a un estudio por gammagrafía, TC o RM.
Tomografía computerizada (TC)
Prueba rápida de realizar, indolora, es la más específica para ver lesiones óseas. Como desventaja presenta una alta radiación.
SPECT TC
Ante la sospecha de fracturas patológicas o procesos ocultos. Es una prueba altamente específica pero poco sensible, aportará una sospecha clínica, pero raramente un diagnóstico. Precisa contraste intravenoso y radiaciones ionizantes.
Resonancia Magnética nuclear (RMN)
Para valorar patología discal, ligamentosa y de partes blandas, de elección ante la duda de infección, tumor o dolor lumbar con clínica neurológica. Puede requerir contraste intravenoso, no está disponible en todos los centros, puede resultar claustrofóbico y el coste es muy elevado. Como ventaja nos ofrece mucha información y no radia al paciente(9).
Análisis sanguíneos
Se deben solicitar pruebas de laboratorio para todos los pacientes con dolor de espalda y datos de alarma o síntomas constitucionales. Solicitaremos una analítica sanguínea general con bioquímica y hemograma, velocidad de sedimentación (VSG) y proteína C reactiva (PCR) como reactantes de fase aguda(4,10).
Si se incluye una enfermedad reumatológica en el diagnóstico diferencial, debemos determinar el (HLA)-B27, factor reumatoide, anticuerpos antinucleares y anticuerpos para la enfermedad de Lyme(11).
Según la historia clínica se pueden asociar otras pruebas como análisis de orina o ecografías, ya que múltiples patologías abdominales pueden debutar con dolor lumbar.
Diagnóstico diferencial
Hablaremos de las diferentes causas de dolor en el adolescente, desarrollando ampliamente en último lugar la espondilolistesis por ser una patología muy frecuente y típica en este grupo de edad.
Dolor osteomuscular
La distensión muscular es una causa relativamente común de dolor de espalda en el adolescente
La distensión muscular es una causa relativamente común de dolor de espalda en el adolescente.
La duración de los síntomas y una historia de antecedentes de actividad física ayudan en el diagnóstico. El examen físico y la exploración neurológica son normales. El tratamiento incluye la modificación de la actividad, realizando un calentamiento intenso antes de la actividad deportiva, la aplicación de hielo en primer lugar y tras el ejercicio calor y pautas de antiinflamatorios no esteroideos (AINE). Las distensiones musculares generalmente se resuelven rápidamente, en pocas semanas.
Si el dolor persiste, debemos solicitar pruebas de imagen (radiografías) para descartar otros trastornos potenciales, como la espondilolisis(12).
Hernia discal
Los niveles más frecuentes para hernia discal son L4-L5 y L5-S1. El diagnóstico por imagen debe acompañarse de clínica compatible, ya que en adolescentes asintomáticos se ha observado cambios en el disco no relevantes clínicamente
Aunque es menos común que en los adultos, la hernia de disco ocasionalmente se observa en niños y adolescentes. Se presenta con mayor frecuencia como dolor de espalda que se irradia hacia miembros inferiores. El inicio del dolor puede ser agudo o insidioso, a diferencia del adulto, en muchas ocasiones encontramos un antecedente traumático. Los niveles más frecuentes son L4-L5 y L5-S1. Típicamente se ve agravado por la actividad y, a veces, por toser o estornudar. Casi todos los pacientes tienen una prueba de elevación del miembro inferior positiva (Signo de Lasègue)(5). La presencia de signos neurológicos (p. ej., reflejos disminuidos o ausentes, entumecimiento, debilidad) es observado con menos frecuencia que en adultos. Una alta incidencia de otras anomalías espinales, como vértebra de transición, espondilolistesis, espina congénita, estenosis y estrechamiento del receso lateral, se ha observado en niños con hernia discal(13).
Las radiografías simples generalmente suelen ser anodinas. El disco herniado puede verse en la resonancia magnética, siendo esta prueba de elección para el diagnóstico. No obstante, el diagnóstico por imagen debe acompañarse de una clínica compatible, ya que en adolescentes asintomáticos se ha observado cambios en el disco no relevantes clínicamente. La mayoría de los pacientes pueden tratarse inicialmente de forma conservadora con restricción de la actividad, un breve período de descanso, AINE y fisioterapia. Sin embargo, si el adolescente no responde a este enfoque terapéutico, se puede lograr una mejoría con una discectomía quirúrgica.
Fracturas
Las fracturas de vértebras dorsales y lumbares son provocadas por mecanismo de alta energía
Las fracturas en el paciente joven son menos frecuentes que en adultos, y se asocian con un impacto de alta energía, por lo que debemos realizar radiografías de forma urgente. En caso de encontrar una fractura por un traumatismo banal, de baja energía, debemos sospechar otro proceso subyacente (fractura patológica, enfermedades sistémicas…).
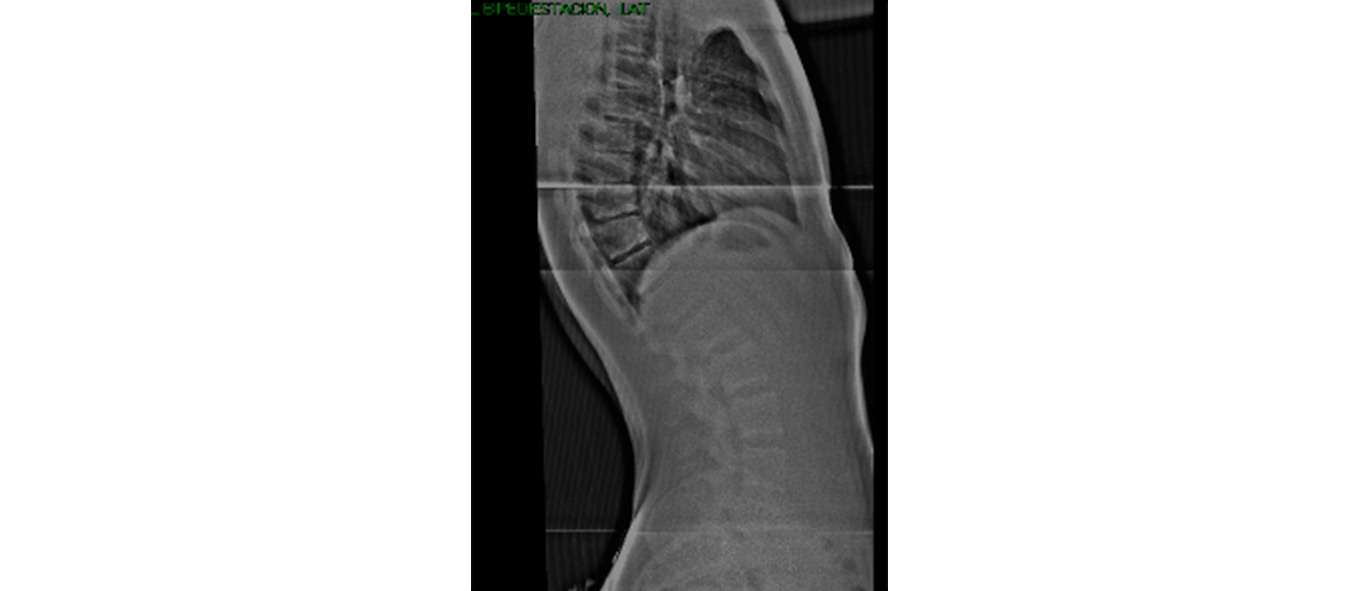
Fracturas del anillo apofisario
Se trata de una epifisiolisis, a través de la unión cuerpo vertebral y anillo cartilaginoso apofisario, similar al de los huesos largos. Aparece una pequeña avulsión del cuerpo vertebral posterior que se desplaza hacia el canal. Esta lesión se observa específicamente en adolescentes, particularmente los levantadores de pesas masculinos, causado por un trauma agudo secundario a flexión rápida con compresión axial o por microtraumatismos repetitivos. La clínica se caracteriza por un inicio repentino de dolor de espalda que se irradia a miembros inferiores, el dolor es constante y quemante, similar al de una hernia de disco, pero su inicio es más agudo. Las radiografías laterales simples revelan una pequeña avulsión de la apófisis vertebral junto al cuerpo vertebral. El sitio más común es L4. Si la radiografía o la clínica son sospechosas, el diagnóstico definitivo se realizará con TC. En este caso el tratamiento más habitual es el tratamiento quirúrgico(12) (Figura 2).
Escoliosis idiopática juvenil
La escoliosis es una patología por lo general indolora. Ante la aparición de dolor debemos buscar una causa
La escoliosis se define con la aparición de una curva no fisiológica a nivel de la columna, siendo una malformación tridimensional. La escoliosis es una enfermedad indolora, aunque hoy en día se sabe que escoliosis muy pronunciadas (> 50º) pueden producir fatiga muscular y algo de dolor. Si en un paciente con dolor dorso-lumbar encontramos una escoliosis debemos buscar una causa de la misma, sobre todo si presenta una curva torácica izquierda (siringomielia, tumor…)(4).
Cifosis de Scheuermann
Se caracteriza por un acuñamiento anterior de tres o más vértebras consecutivas, lo que lleva a una deformidad cifótica. Típicamente presentan una anomalía en los platillos vertebrales e intravertebrales, hernia de material del disco (nódulos de Schmorl). El dolor de espalda por cifosis de Scheuermann suele estar localizado a la región medioescapular en el medio de la cifosis, y generalmente se ve agravado por estar sentado, de pie y realizar actividad física durante mucho tiempo. Suele ser leve y, el motivo de consulta suele ser una mala postura. No se asocia a síntomas neurológicos o constitucionales. En el examen físico se aprecia un aumento de la cifosis torácica. La deformidad es más obvia al inclinarse hacia delante y no se aplana cuando el paciente realiza movimientos de hiperextensión o se acuesta en decúbito supino. Aparece como compensación una hiperlordosis lumbar, menos evidente. Se puede asociar a isquiotibiales cortos (no puede tocar los pies con las manos en bipedestación)(14).
Los hallazgos radiográficos diagnósticos son: cifosis superior a 50 grados y más de 5 grados de acuñamiento anterior en tres vértebras contiguas. Otros hallazgos que pueden observarse son irregularidades o esclerosis de los platillos vertebrales, estrechamiento del espacio discal, nódulos de Schmorl y defectos anteriores de los cuerpos vertebrales.
La mayoría de los pacientes se tratan de forma conservadora con fisioterapia y en algunos casos con corsé. El corsé de Milwaukee es considerado la órtesis más eficaz para el tratamiento de Scheuermann, indicado en aquellos casos con una cifosis flexible, con crecimiento remanente de la columna(5). La intervención quirúrgica mediante fusión espinal queda reservada para casos de cifosis mayor de 70 grados, deformidad progresiva y dolor incapacitante, ya que la cirugía es muy agresiva y no exenta de riesgos(13).
Procesos infecciosos
La espondilodiscitis
En la espondilo-discitis en pacientes jóvenes el tratamiento es conservador mediante reposo y antibioterapia
Es un proceso infeccioso del disco intervertebral, poco frecuente, aunque potencialmente grave, pudiendo afectar a las vértebras contiguas. En niños tiene una distribución bimodal, niños muy pequeños o etapas tempranas de la adolescencia(4). El origen de la discitis suele ser por diseminación hematógena. Por lo general, se presenta como un dolor de espalda, con irritabilidad general, la fiebre rara vez está presente en el inicio del cuadro. Suele asociarse con anomalías de la marcha, y típicamente dolor o negativa a inclinarse hacia delante. Importante preguntar por antecedentes de infecciones bacterianas o virales y contacto con animales o tuberculosis.
Las radiografías AP y lateral de columna lumbar son típicamente normales al comienzo de la enfermedad. Aproximadamente a las 3 a 4 semanas, el disco comienza a perder altura se puede observar cierta esclerosis, siendo la RMN la prueba más sensible al mostrar tanto edema medular en el cuerpo vertebral como cambios en el disco intervertebral. El diagnóstico debe ir acompañado de analítica sanguínea con reactantes de fase aguda (VSG y PCR), aunque frecuentemente pueden ser normales(4).
El germen causante más frecuente en las discitis es el Staphylococcus aureus
El tratamiento de la discitis es discutible, pero en el caso de sospecha de infección bacteriana se deben tomar muestras en sangre o biopsia y administrar antibioterapia dirigida. El germen más frecuente es el Staphylococcus aureus. Otros gérmenes que encontramos frecuentemente son el Streptococcus pneumoniae, bacilos gramnegativos, Kingella kingae y Brucella. La infección por tuberculosis se ha visto incrementada en los últimos años, sobre todo en países en desarrollo, esta puede presentarse como una destrucción importante provocando típicamente una hipercifosis dorsal(15).
Enfermedades reumatológicas
Espondilitis anquilosante
Es una espondiloartropatía HLA-B27 que afecta a los varones con más frecuencia que a las mujeres, puede manifestarse con dolor de espalda durante la adolescencia. El examen físico revela pérdida de flexibilidad espinal, con incapacidad para revertir lumbar lordosis al inclinarse hacia adelante. Las radiografías simples pueden mostrar esclerosis, estrechamiento, borrosidad o fusión de las articulaciones sacroilíacas. Cuando las radiografías no son concluyentes, la resonancia magnética puede mostrar una inflamación de la sacroilíaca. El tratamiento es sintomático(14).
Artritis reumatoide juvenil
Acompañando al dolor o rigidez en las articulaciones, los pacientes con artritis reumatoide también puede tener dolor de espalda, típicamente cervical. No es frecuente el dolor dorso-lumbar.
Tumores
Los tumores en la columna no son frecuentes, sin embargo, son patología a descartar ante dolor persistente y nocturno
Los tumores en la columna vertebral son poco frecuentes en jóvenes, sin embargo en la edad pediátrica se suelen agrupar en la adolescencia. El diagnóstico de neoplasia espinal en jóvenes a menudo se retrasa, lo que conduce a una mayor tasa de morbilidad. Alrededor del 25 al 30% de los niños con una neoplasia de la columna presentan dolor de espalda recurrente. Una búsqueda exhaustiva de los síntomas de alerta y los signos anormales en el examen permite a los médicos derivar o tranquilizar a los niños que presentan dolor de espalda. Se deben considerar las exploraciones por resonancia magnética en un niño con una radiografía anodina pero con alta sospecha clínica. La mayoría de tumores en adolescentes son benignos(10). Los tumores se abordan más detenidamente en otro capítulo de esta monografía.
Benignos
Osteoma osteoide
El osteoma osteoide es una causa frecuente de escoliosis dolorosa. La imagen típica en TC es la de nidus y reacción esclerosa
Afecta a los elementos posteriores (láminas, pedículos). Es una causa frecuente de ESCOLIOSIS DOLOROSA. La imagen típica en TC es la de nidus y reacción esclerosa. El dolor suele ser nocturno y clásicamente responde bien a AINES como indometacina.
Osteoblastoma
Es el tumor benigno más frecuente. Afecta a los elementos posteriores, y presenta un dolor menos intenso, pero por su gran tamaño, puede provocar síntomas neurológicos por compresión. El 40% de los pacientes con osteoblastoma presentarán una escoliosis. El tratamiento es quirúrgico(10).
Granuloma eosinofílico (Histiocitosis X)
Suele ser un tumor solitario. Imagen clásica de vértebra plana en radiografía simple. Suele curar de forma espontánea.
Hemangioma
Tumor vascular benigno. Frecuente hallazgo casual, dando una imagen típica “estrías verticales”.
Si presenta fractura o dolor, debe plantearse tratamiento quirúrgico.
Malignos
Neuroblastoma
En niños pequeños.
Leucemia linfocítica
Es la causa de dolor de espalda más frecuente en niños. Se asocia con síndrome constitucional. Un 3% presentan fracturas vertebrales patológicas(16).
Metástasis
Poco frecuentes.
Dolor idiopático, dolor inespecífico y dolor psicosomático
El dolor de espalda psicosomático es siempre un diagnóstico de exclusión
Hasta en un 78% de los pacientes adolescentes con dolor dorsolumbar no se encontrará causa alguna. Se ha propuesto el dolor dorsolumbar como uno de los dolores psicógenos más frecuente, junto con el dolor abdominal y la cefalea. Esto se ha visto incrementado por el sedentarismo, la obesidad infantil y el estrés en los jóvenes. Esto debe siempre ser un diagnóstico de exclusión(4).
Espondilolisis y espondilolistesis
Introducción
El término espondilolisis (del griego spondylo = vértebra, lisis = separación) se refiere a un defecto uni o bilateral de la pars interarticularis, istmo del arco posterior del cuerpo vertebral. Espondilolistesis (olisthesis = deslizamiento) describe la migración ventral de un segmento vertebral sobre otro, habitualmente precedido por espondilolisis(17).
Epidemiología
Es una causa muy frecuente de dolor lumbar en el adolescente con una relación varón mujer de 2:1, algunas publicaciones hablan de una prevalencia del 47% en atletas con lumbalgia. El lugar más frecuente es L5-S1 (71-95%), seguida de L4-L5 (5-15%), L3-L2 (menos del 5%) y L2-L1 (menos del 1%).
Fisiopatología
Se desconoce el origen exacto, pero se cree que al estar el arco posterior sin osificar y el disco intervertebral ser muy elástico, la pars es más susceptible de fallo por fatiga ante fuerzas de tensión y cizallamiento, relacionado especialmente en pacientes que practican deportes que implican la hiperextensión reiterada del tronco (gimnasia rítmica, atletismo, bailarines, delanteros de fútbol americano…)(18).
Clínica
La espondilolisis es una patología muy frecuente en la adolescencia. Si es asintomática o de bajo grado, el tratamiento es conservador mediante ejercicios y modificación de la actividad
Aquellas espondilolisis/listesis de bajo grado suelen ser asintomáticas. En grados más avanzados presentan típicamente dolor lumbar con la hiperextensión, por lo que en muchas ocasiones adoptan una actitud cifótica antiálgica. El dolor se agrava con la actividad y con la bipedestación prolongada. Puede producir alteración en la marcha, marcha anadeante o síndrome de Phalen-Dickson. Frecuentemente se asocia con irritación de la raíz L5.
Examen físico
Para compensar la cifosis lumbosacra producida por la listesis (desplaza el centro de gravedad hacia delante), el paciente retrovierte la pelvis verticalizando el sacro y flexiona las rodillas para desplazar el centro de gravedad hacia atrás. El test de la cigüeña o del flamenco (hiperextensión en apoyo monopodal) reproduce dolor en el lado afecto. Es frecuente el dolor irradiado a miembros inferiores, así como acortamiento de isquiotibiales y alteración del ángulo poplíteo. En casos de listesis severa es característico el pliegue abdominal(17).
Diagnóstico
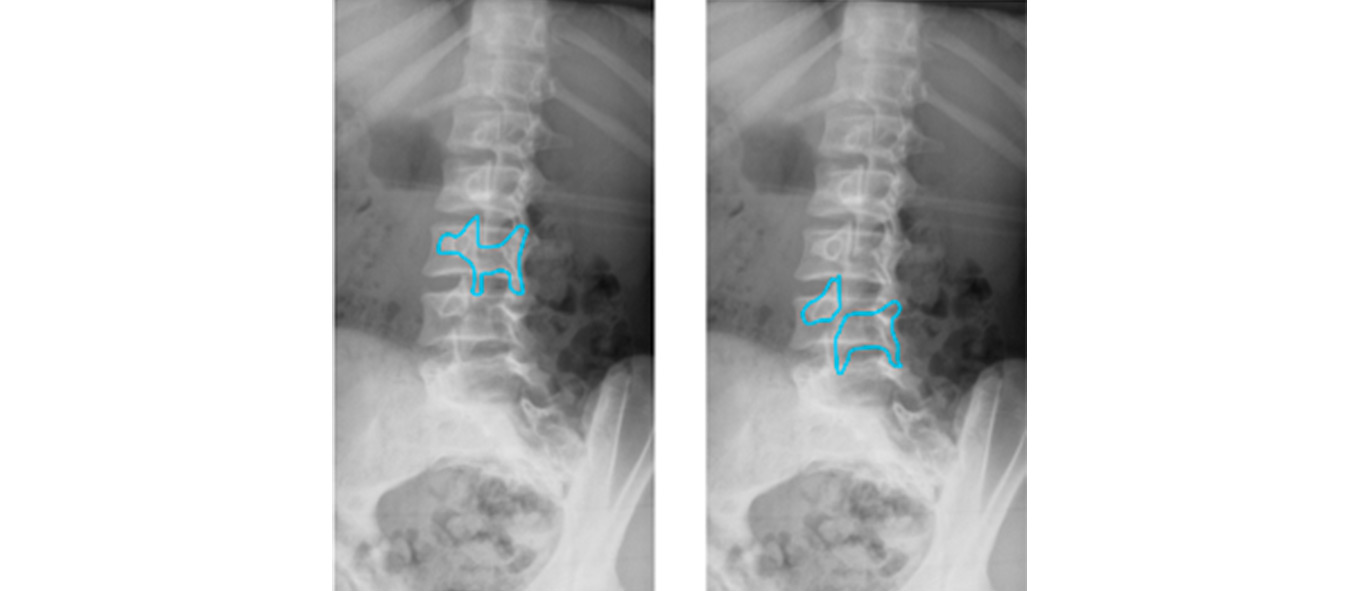
El diagnóstico será la combinación de una anamnesis dirigida, una exploración adecuada y unas pruebas de imagen. Es importante una historia clínica compatible, ya que se trata de una patología muy frecuente. La primera prueba de imagen a solicitar sería unas radiografías en proyecciones anteroposterior, lateral y suplementar con oblicuas para buscar la típica imagen de “perro de La Chapelle”. En casos de espondilolistesis grave, podemos ver en la proyección anteroposterior una imagen de “sombrero de Napoleón invertido”, siendo la luxación de L5 superpuesto con el sacro. Ante unas imágenes compatibles de espondilolistesis pero con una clínica abigarrada o aparición de “banderas rojas” estaría indicado pedir una RMN, que nos ayudaría a excluir otras causas y a estadificar mejor la espondilolistesis. El SPECT Tc es la prueba más sensible, aunque es una prueba poco accesible y con alta radiación. La gammagrafía es otra prueba muy sensible pero poco específica para estas lesiones.
El Tc nos puede ayudar en el diagnóstico de casos dudosos o en la estadificación temprana.
Clasificación
Hoy en día existen diferentes clasificaciones según TC y RMN. La clásica por radiografía es la de Meyerding, según el desplazamiento comparado con S1:
- I presenta una traslación de hasta 25%
- II entre 25% y 50%
- III entre 50% y 75%
- IV entre 75% y 100%
- V mayor del 100% (espondiloptosis, luxación de L5 por delante de S1)
Tratamiento
Conservador
El tratamiento de la espondilolisis y espondilolistesis en los grados bajos (I, II) es conservador, modificando la actividad física reduciendo fuerzas de torsión a nivel lumbar, ejercicios de flexibilidad y potenciación muscular lumbar
Principalmente tratamiento no quirúrgico en los grados bajos (I, II), modificando la actividad física reduciendo fuerzas de torsión a nivel lumbar, ejercicios de flexibilidad y potenciación muscular lumbar.
El uso de ortesis antilordótica disminuye el dolor, sin embargo, no se ha demostrado disminuir de forma eficaz el movimiento L4-L5(7,17). Se recomienda un seguimiento clínico y radiográfico al menos cada 6 meses hasta la madurez esquelética.
Quirúrgico
La cirugía podría estar indicada en aquellos casos con dolor incontrolable, fracaso del tratamiento conservador. En aquellos grados medios y altos y sintomáticos (>III) estaría indicada la cirugía mediante diferentes técnicas, aunque la más frecuente sigue siendo la fijación in situ con tornillos pediculares.
Tablas y figuras
Tabla I. Banderas rojas
|
LAS “BANDERAS ROJAS” O DATOS DE ALARMA |
|
Tabla II. Orientación diagnóstica
|
SOSPECHA DE PATOLOGÍA ORGÁNICA |
||
|
Anamnesis y exploración física |
Traumatismo alta energía |
Fractura |
|
Traumatismos repetitivos |
Espondilolisis |
|
|
Dolor nocturno |
Neoplasia / infección |
|
|
Fiebre |
Infección |
|
|
Síndrome constitucional |
Neoplasia / infección |
|
|
Rigidez matinal |
Inflamatorio / reumatológico |
|
|
Duración > 6 semanas |
No muscular |
|
|
Alteración neurológica |
Tumor / hernia discal / espondilolistesis |
|
|
Cifosis dorsal |
Scheuermann |
|
Figura 1. Algoritmo
Figura 2. Enfermedad de Scheuermann
Figura 3. Perrito de La Chapelle en L3. Espondilolisis en L4 (imagen del perrito decapitado)
Bibliografía
1. Kjaer P, Wedderkopp N, Korsholm L, Leboeuf-Yde C. Prevalence and tracking of back pain from childhood to adolescence. BMC Musculoskelet Disord. 2011;12.
2. Jeffries LJ, Milanese SF, Grimmer-somers KA. Epidemiology of Adolescent Spinal Pain A Systematic Overview of the Research Literature. 2007;32(23):2630–7.
3. Shah SA, Saller J. Evaluation and Diagnosis of Back Pain in Children and Adolescents. J Am Acad Orthop Surg. 2016;24(1):37–45.
4. Achar S, Yamanaka J. Back Pain in Children and Adolescents. Am Fam Physician. 2020;102(1):19–28.
5. Roberts SB, Calligeros K, Tsirikos AI. Evaluation and management of paediatric and adolescent back pain: Epidemiology, presentation, investigation, and clinical management: A narrative review. J Back Musculoskelet Rehabil. 2019;32(6):955–88.
6. Ralston S, Weir M. Suspecting lumbar spondylolysis in adolescent low back pain. Clin Pediatr (Phila). 1998;37(5):287–94.
7. Feng Q, Jiang C, Zhou Y, Huang Y, Zhang M. Relationship between spinal morphology and function and adolescent non-specific back pain: A cross-sectional study. J Back Musculoskelet Rehabil. 2017;30(3):625–33.
8. Feldman DS, Straight JJ, Badra MI, Mohaideen A, Madan SS. Evaluation of an algorithmic approach to pediatric back pain. J Pediatr Orthop. 2006;26(3):353–7.
9. MacDonald J, Stuart E, Rodenberg R. Musculoskeletal low back pain in school-aged children a review. JAMA Pediatr. 2017;171(3):280–7.
10. Brown J, Lakkol S, Lazenby S, Harris M. Common neoplastic causes of paediatric and adolescent back pain. Br J Hosp Med. 2020;81(5):1–6.
11. Lindström U, Bremander A, Haglund E, Bergman S, Petersson IF, Jacobsson LTH. Back pain and health status in patients with clinically diagnosed ankylosing spondylitis, psoriatic arthritis and other spondyloarthritis: A cross-sectional population-based study. BMC Musculoskelet Disord [Internet]. 2016;17(1). Disponible en: http://dx.doi.org/10.1186/s12891-016-0960-8.
12. Patel DR, Kinsella E. Evaluation and management of lower back pain in young athletes. Transl Pediatr. 2017;6(3):225–35.
13. Kim HJ, Green DW. Adolescent back pain. Curr Opin Pediatr. 2008;20(1):37–45.
14. Gómez Conesa A. Dolor de espalda en niños y adolescentes. Fisioterapia. 2009;31(4):121–2.
15. Principi N, Esposito S. Infectious discitis and spondylodiscitis in children. Int J Mol Sci. 2016;17(4):1–10.
16. Sinigaglia R, Gigante C, Bisinella G, Varotto S, Zanesco L, Turra S. Musculoskeletal manifestations in pediatric acute leukemia. J Pediatr Orthop. 2008;28(1):20–8.
17. Mora-de Sambricio A, Garrido-Stratenwerth E. Espondilolisis y espondilolistesis en niños y adolescentes. Rev Esp Cir Ortop Traumatol. 2014;58(6):395–406.
18. Ebraheim N, Elgafy H, Gagnet P, Andrews K, Kern K. Spondylolysis and spondylolisthesis: A review of the literature.
J Orthop. 2018;15(2):404–7.
Bibliografía recomendada
- Achar S, Yamanaka J. Back Pain in Children and Adolescents. Am Fam Physician. 2020;102(1):19–28.
- Gómez Conesa A. Dolor de espalda en niños y adolescentes. Fisioterapia. 2009;31(4):121–2.
- Mora-de Sambricio A, Garrido-Stratenwerth E. Espondilolisis y espondilolistesis en niños y adolescentes. Rev Esp Cir Ortop Traumatol. 2014;58(6):395–406.
- Shah SA, Saller J. Evaluation and Diagnosis of Back Pain in Children and Adolescents. J Am Acad Orthop Surg. 2016;24(1):37–45.